
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
ennenaikainen raskaus
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
Postterminaalinen raskaus on yksi niistä ongelmista, jotka perinteisesti aiheuttavat suurta tieteellistä ja käytännön kiinnostusta, mikä johtuu ensinnäkin tämän patologian epäsuotuisista perinataalisista tuloksista.
Kotimaisessa synnytyslääketieteessä uskotaan, että yli 287–290 päivää kestävään täyden raskauteen liittyy sikiön kohdunsisäinen kärsimys ja se päättyy lapsen syntymään, jolla on merkkejä biologisesta ylikypsyydestä, mikä määrittää suuren riskin synnytystä edeltävän/sisäisen ahdinko-oireyhtymän ja vastasyntyneen vaikean sopeutumisen kehittymiselle.
Epidemiologia
Täyden ajan jälkeisten raskauksien ilmaantuvuus on noin 7 % kaikista raskauksista (Martin et al., 2007).
American College of Obstetricians and Gynecologists määrittelee täysraskauden jälkeiseksi raskaudeksi yli 42 viikkoa (294 päivää) kestävän raskauden. Sen esiintyvyys on keskimäärin noin 10 %. Useimmissa Euroopan maissa täysraskaudeksi määritellään raskaus, joka kestää 294 päivää tai enemmän, lukuun ottamatta Portugalia (287 päivää tai enemmän) ja Irlantia (292 päivää tai enemmän). Täysraskauden jälkeisen raskauden esiintyvyys Euroopassa on noin 3,5–5,92 %.
Samaan aikaan lapsi, jolla on postmaturiteetin merkkejä, ei aina synny postmaturiteetin oireena, ja päinvastoin, postmaturiteetin merkkejä voidaan havaita sikiöllä, joka on syntynyt ennen 290 raskauspäivän päättymistä, mikä todennäköisesti johtuu yksilöllisestä ajoituksesta ja raskaudenkehityksen erityispiirteistä. Postmaturiteetin toiminnalliseen tilaan on kuitenkin kiinnitettävä enemmän huomiota, kun otetaan huomioon sellaisten vakavien komplikaatioiden kuin mekoniumin aspiraatio-oireyhtymän, keskushermoston, sydänlihaksen, munuaisten ja suoliston hypoksis-iskeemisten vaurioiden, jotka johtavat sikiön kuolemaan ennen syntymää ja sen aikana, korkea esiintymistiheys.
Täysiaikainen raskaus katsotaan tekijäksi, joka lisää synnytyskomplikaatioiden esiintymistiheyttä ja johtaa perinataalisen sairastuvuuden ja kuolleisuuden lisääntymiseen. Tyypillisimpiä täysaikaisen raskauden perinataalisia komplikaatioita ovat kohtukuolema, tukehtuminen ja synnytystrauma. E. Ya. Karaganova ja I. A. Oreshkova (2003) havaitsivat perusteellisen analyysin 499 potilaalla, joilla oli täysaikainen raskaus, raskausiän mukaan, että raskausiän kasvaessa 41 viikosta 43 viikkoon perinataalisen sairastuvuuden osuus kasvaa. Näin ollen 43. raskausviikolla hypoksian-iskeemisen keskushermostovaurion esiintymistiheys kasvaa 2,9-kertaisesti, asfiksian 1,5-kertaisesti ja aspiraatio-oireyhtymän 2,3-kertaisesti verrattuna täysiaikaisiin vastasyntyneisiin, joiden raskausikä on enintään 41 viikkoa. Yli 41 viikon raskauden aikana sikiöhädän merkkejä ennen synnytyksen alkua havaittiin 67,1 %:lla sikiöistä (puolet heistä 42–43 viikon raskauden aikana), mekoniumin sekoittumista lapsiveteen - 31,6 %:lla ja lapsiveden puutosta - 50,9 %:lla potilaista.
Syyt ennenaikainen raskaus
Yleisin myöhäisraskauden syy on epätarkka ajoitus (Neilson, 2000; Crowley, 2004). Vakioluontoisten kliinisten kriteerien käyttö arvioidun synnytysajan (EDD) määrittämiseen johtaa usein raskausiän yliarviointiin ja siten myöhäisraskauden ilmaantuvuuden lisääntymiseen (Gardosi et al., 1997; Taipale ja Hiilermaa, 2001). Yleisesti raskausiän vahvistamiseen käytettyjä kliinisiä kriteerejä ovat viimeiset kuukautiset, kohdun koko ensimmäisen raskauskolmanneksen bimanuaalisessa tutkimuksessa, sikiön liikkeiden havaitseminen, sikiön sydänäänien kuuntelu ja pohjan korkeus. Yksisikiöraskaus.
Kun raskaus loppuvaiheessa tapahtuu, syy on yleensä tuntematon.
Riskitekijät
Somaattista, synnytys- ja gynekologista anamneesia sekä nykyisen raskauden ominaisuuksia analysoitaessa havaitaan riskitekijöitä, jotka viittaavat mahdollisuuteen kehittää myöhäinen ja pitkittynyt raskaus.
Raskauden jälkeisen ajan riskitekijät:
- raskaana oleva nainen on yli 30-vuotias;
- sukupuoliteitse tarttuvien infektioiden (STI) ja kohdun lisäkkeiden kroonisten tulehdussairauksien historia;
- viitteitä synnytyksen myöhästymishistoriasta;
- "epäkypsymätön" tai "riittämättömästi kypsä" kohdunkaula 40. raskausviikolla tai myöhemmin.
Pitkittyneen raskauden riskitekijät:
- raskaana olevan naisen ikä on 20–30 vuotta;
- munasarjojen toimintahäiriö, johon liittyy epäsäännöllinen tai pitkittynyt (≥ 35 päivää) kuukautiskierto;
- ero viimeisten kuukautisten ensimmäisen päivän mukaan määritetyn raskausajan ja ultraäänitutkimuksen välillä.
Yleisiä riskitekijöitä ovat ensisynnytys, aiempi täysiaikaisen raskauden jälkeinen raskaus (Alfirevic ja Walkinshaw, 1994; Mogren et al., 1999; Olesen et al., 1999), miespuolinen sikiö (Divon et al., 2002), lihavuus (Usha Kiran et al., 2005; Stotland et al., 2007), hormonaaliset tekijät ja geneettinen alttius (Laursen et al., 2004).
Ei tiedetä, miten painoindeksi (BMI) vaikuttaa raskauden kestoon ja synnytyksen ajoitukseen, mutta mielenkiintoista kyllä, lihavilla naisilla on todennäköisemmin myöhäinen raskaus (Usha Kiran et al., 2005), kun taas naisilla, joilla on alhainen BMI, on suurempi myöhäisen raskauden ja ennenaikaisen synnytyksen (synnytys ennen 37. raskausviikkoa) riski (Hickey et al., 1997). Koska rasvakudos on hormonaalisesti aktiivista (Baranova et al., 2006) ja lihavilla naisilla voi olla muuttunut aineenvaihduntatila, on mahdollista, että synnytyksen alkamiseen liittyvät hormonaaliset tekijät ovat muuttuneet lihavilla naisilla.
Geneettiset tekijät voivat liittyä raskauden pitkittymiseen. Naisilla, jotka ovat itse kantaneet raskauden loppuvaiheen aikana, on suurempi riski saada raskaus loppuvaiheen aikana (suhteellinen riski 1,3) (Mogren ym., 1999). Naisilla, joilla on ollut aiemmin raskaus loppuvaiheen aikana, on suurentunut riski saada uusi raskaus loppuvaiheen aikana (27 %:lla yksi aiempi raskaus loppuvaiheen aikana ja 39 %:lla kaksi aiempaa pitkittynyttä raskautta) (Kistka ym., 2007).
Synnyssä
Täysiaikaisen raskauden patogeneesiä ei täysin ymmärretä. Kuten edellä on osoitettu, joitakin täysaikaiseen raskauteen liittyviä riskitekijöitä on tunnistettu ja niille on esitetty joitakin mahdollisia selityksiä, mutta tämän tilan patogeneesi ei ole vielä selvä. Vaikka synnytyksen ymmärtäminen on viime vuosina parantunut, meillä ei vieläkään ole selvyyttä tarkkoihin mekanismeihin, jotka käynnistävät synnytyksen ja edistävät sen etenemistä. Täysiaikaisen raskauden patogeneesin ymmärtämiseksi paremmin on tärkeää valottaa synnytyksen patofysiologiaa ja yrittää ymmärtää, miksi nämä mekanismit eivät käynnisty täysaikaisessa raskaudessa tai päinvastoin käynnistyvät aikaisemmin ennenaikaisessa synnytyksessä. Vaikuttaa loogiselta, että näiden kolmen tilan välillä on todellakin yhteinen perusta tai yhteys. Synnytyksen mekanismeihin liittyy hormonaalisten, mekaanisten ja tulehduksellisten prosessien vuorovaikutus, jossa istukalla, äidillä ja sikiöllä on keskeinen rooli.
Istukan kortikotropiinia vapauttavan peptidin (CRH) tuotanto liittyy raskauden kestoon (McLean et al., 1995). Istukan CRH-synteesi lisääntyy eksponentiaalisesti raskauden edetessä ja on huipussaan synnytyksen aikaan. Keskosina synnyttäneillä naisilla on nopeampi eksponentiaalinen kasvuvauhti kuin täysiaikaisina synnyttäneillä naisilla, kun taas myöhemmin synnyttäneillä naisilla kasvuvauhti on hitaampi (Ellis et al., 2002; Torricelli et al., 2006). Nämä tiedot viittaavat siihen, että täysiaikaisen synnytyksen taustalla on muuttuneet biologiset mekanismit, jotka säätelevät raskauden kestoa. Tämä voi johtua perinnöllisestä alttiudesta, joka johtuu CRH:n ja synnytyksen yhdistävän fysiologisen reitin geenien polymorfismeista. On myös mahdollista, että äidin fenotyyppi voi muuttaa äidin kudosten vastetta normaaleihin hormonaalisiin signaaleihin synnytyksen aikana, kuten voi tapahtua lihavilla naisilla.
CRH voi suoraan stimuloida sikiön lisämunuaista tuottamaan DHEA:ta, joka on istukan estriolisynteesin esiaste (Smith et al., 1998). Äidin plasman CRH-pitoisuudet korreloivat estriolipitoisuuksien kanssa (Smith et al., 2009). CRH:n aiheuttama estriolin nousu kasvaa nopeammin kuin estradiolitasot raskauden loppuvaiheessa, mikä johtaa estriolin ja estradiolin suhteen nousuun, jonka uskotaan luovan estrogeenisen ympäristön raskauden viimeisiksi viikoiksi. Samanaikaisesti raskauden aikana tapahtuva äidin plasman progesteronin nousu hidastuu tai jopa laskee raskauden loppuvaiheessa. Tämä voi johtua CRH:n aiheuttamasta istukan progesteronisynteesin estosta (Yang et al., 2006). Siten progesteronin raskautta edistävä (rentoutumista edistävä) vaikutus vähenee, kun estriolin synnytystä edistävä (kohdun supistuksia edistävä) vaikutus lisääntyy. Näitä suhteiden muutoksia on havaittu keskos-, täysiaikaisina syntyneillä yksiraskauksilla ja kaksosraskauksissa (Smith et al., 2009). Tilanne synnytyksen jälkeisissä raskauksissa on tuntematon.
Oireet ennenaikainen raskaus
Ylikypsän sikiön oireyhtymän kuvasivat ensimmäisenä Ballantyne (1902) ja Runge (1948), minkä vuoksi sitä kutsutaan Ballantyne-Rungen oireyhtymäksi. Oireistoon kuuluvat juustoisen rasvan puuttuminen, vastasyntyneen ihon kuivuus ja maseraatio ("kylpy"-jalat, kämmenet) sekä nivus- ja kainalopoimut, pitkät kynnet, tiheät kallon luut, kapeat ompeleet ja pienentyneet fontanellit, ihon, sikiökalvojen ja napanuoran vihertävä tai kellertävä väri. Muut havainnot viittaavat pitkittyneeseen raskauteen.
Pitkittynyt, yli 287 päivää kestävä raskaus ei aiheuta sikiön kärsimystä ja päättyy terveen lapsen syntymään ilman ylikypsyyden merkkejä. Siksi pitkittynyttä raskautta pidetään fysiologisena tilana, jonka tarkoituksena on sikiön lopullinen kypsyminen.
Komplikaatiot ja seuraukset
Täysiaikainen raskaus liittyy lisääntyneeseen sikiön ja vastasyntyneen liikkuvuuteen ja sairastuvuuteen, samoin kuin äidin sairastuvuuteen. Nämä riskit ovat suurempia kuin alun perin ajateltiin. Aiemmin riskejä aliarvioitiin kahdesta syystä. Ensinnäkin aiemmat täysaikaisen raskauden tutkimukset julkaistiin ennen kuin ultraäänestä tuli rutiininomainen menetelmä raskauden määrittämiseen. Tämän seurauksena monet tutkimuksiin sisältyneistä raskauksista eivät olleet itse asiassa täysaikaisia. Toinen syy liittyy itse kohtukuoleman määritelmään. Syntymäkuoleman määrä on perinteisesti laskettu käyttämällä tietyssä raskausiässä syntyneitä raskauksia käynnissä olevien (syntymättömien) raskauksien sijaan. Tämä vähentää kohtukuoleman määrää täysaikaisissa raskauksissa, koska sikiön synnyttyä sillä ei ole enää kohdunsisäisen sikiökuoleman (IUFD) riskiä. Näin ollen sopiva nimittäjä ei ole kaikki tietyssä raskausiässä syntyneet synnytykset, vaan käynnissä olevat (syntymättömät) raskaudet (Rand et al., 2000; Smith, 2001; Caughey et al., 2003).
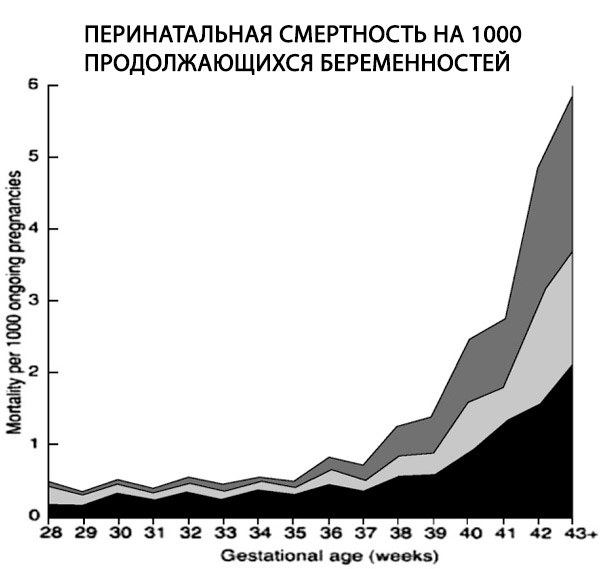
Yhdessä yli 170 000 yksisikiöistä syntynyttä lasta käsittävässä retrospektiivisessa tutkimuksessa, jossa käytettiin sopivaa nimittäjää, havaittiin, että kohtukuolemien määrä kasvoi kuusinkertaisesti täysiaikaisten raskauksien aikana 0,35:stä 2,12:een 1000 käynnissä olevaa raskautta kohden (Hilder et al., 1998).
Sikiön ja vastasyntyneen komplikaatiot
Perinataalikuolleisuus, joka määritellään kohtukuolemina syntyneiksi ja vastasyntyneiden varhaisiksi kuolemiksi, on kaksi kertaa korkeampi 42. raskausviikolla kuin täysiaikaisena (4–7 vs. 2–3 tuhatta syntymää kohden). Se nelinkertaistuu 43. raskausviikolla ja viisinkertaistuu seitsenkertaiseksi 44. raskausviikolla (Bakketeig ja Bergsjo, 1989; Feldman, 1992; Hilder ym., 1998; Cotzias ym., 1999). Nämä tiedot osoittavat myös, että laskettuna tuhatta käynnissä olevaa raskautta kohden sikiö- ja vastasyntyneiden kuolleisuus kasvaa jyrkästi 40. raskausviikon jälkeen (Hilder ym., 1998).
Kohdun ja istukan vajaatoimintaa, mekoniumin aspiraatiota ja kohdunsisäistä infektiota pidetään tärkeimpinä syinä lisääntyneeseen perinataalikuolleisuuteen näissä tapauksissa (Hannah, 1993).
Sikiön sairastuvuus on myös lisääntynyt täysraskauksissa ja raskauksissa, jotka etenevät yli 41. raskausviikon. Tähän sisältyvät mekoniumin läpikulku, mekoniumin aspiraatio-oireyhtymä, makrosomia ja kypsymättömyys. Täysraskaudet ovat myös itsenäinen riskitekijä napanuoraan kohdistuvalle alhaiselle pH:lle (vastasyntyneen asidemia), alhaisille 5 minuutin Apgar-pisteille (Kitlinski ym., 2003), vastasyntyneen enkefalopatialle (Badawi ym., 1998) ja imeväiskuolleisuudelle ensimmäisenä elinvuotena (Hilder ym., 1998; Cotzias ym., 1999; Rand ym., 2000). Vaikka jotkut näistä imeväiskuolemista johtuvat selvästi perinataalisista komplikaatioista, kuten mekoniumin aspiraatio-oireyhtymästä, useimmilla on tuntematon syy.
Noin 20 prosentilla täysiaikaisista sikiöistä on kypsymättömyysoireyhtymä, joka viittaa vastasyntyneisiin, joilla on kroonista kohdunsisäistä kasvun hidastumista muistuttavia piirteitä kohtu-istukan vajaatoiminnan vuoksi (Vorherr, 1975; Mannino, 1988). Näitä piirteitä ovat ohut, ryppyinen, hilseilevä iho (liiallinen hilseily), hoikka vartalo (aliravitsemus), pitkät hiukset ja kynnet, lapsiveden puutos ja tiheä mekoniumin eritys. Näillä raskaana olevilla naisilla on lisääntynyt napanuoran puristumisen riski lapsiveden puutteen, mekoniumin aspiraation ja lyhytaikaisten vastasyntyneen komplikaatioiden, kuten hypoglykemian, kohtausten ja hengitysvajauksen, vuoksi.
Äidin riskit
Täyden ajan raskauteen liittyy merkittäviä riskejä äidille. Riski kasvaa:
- synnytysdystokia (9–12 % vs. 2–7 % täysiaikaisina);
- vakavat välilihan haavat (3. ja 4. asteen haavat), jotka liittyvät makrosomiaan (3,3 % vs. 2,6 % täysiaikaisina syntyneillä);
- operatiivinen vaginaalinen synnytys; ja
- keisarinleikkausten määrän kaksinkertaistuminen (14 % verrattuna 7 %:iin täysiaikaisena syntyneenä) (Rand et al., 2000; Campbell et al., 1997; Alexander et al., 2000; Treger et al., 2002).
Keisarileikkaus liittyy kohdun limakalvon tulehduksen, verenvuodon ja tromboembolisten sairauksien lisääntyneeseen esiintyvyyteen (Alexander et al., 2001; Eden et al., 1987).
Samoin kuin vastasyntyneiden, myös äidin sairastuvuus lisääntyy täysiaikaisen raskauden aikana aina 42. raskausviikkoon asti. Komplikaatiot, kuten suonikalvontulehdus, vakavat välilihan haavat, keisarileikkaus, synnytyksen jälkeinen verenvuoto ja endomyometriitti, lisääntyvät 39. raskausviikon jälkeen (Yoder et al., 2002; Caughey ja Bishop, 2006; Heimstad et al., 2006; Caughey et al., 2007; Bruckner et al., 2008;).
Diagnostiikka ennenaikainen raskaus
Perinteinen jälkeisen raskauden diagnostiikka koostuu raskausiän riittävästä laskemisesta. Tarkimpia menetelmiä nykyvaiheessa ovat laskelmat, jotka perustuvat viimeisten kuukautisten ensimmäiseen päivään ja ultraäänitutkimukseen raskausviikosta 7–20. Useat kirjoittajat pitävät näitä kahta menetelmää samanarvoisina. Jotkut tutkijat kuitenkin ehdottavat, että raskausikää määritettäessä jälkeisessä raskaudessa turvaudutaan yksinomaan ultraäänibiometriatietoihin. Jälkikäteen tapahtuvan raskauden riskitekijöistä erotetaan useita somaattisen, synnytys- ja gynekologisen anamneesin sekä nykyisen raskauden kulun piirteitä.
Somaattisista anamneeseista monet kirjoittajat korostavat vanhempien yli 30 vuoden ikää ja äidin ekstragenitaalisairauksia. Synnytys- ja gynekologisten anamneesien piirteistä tulisi kiinnittää huomiota kuukautishäiriöihin, aborttien ja keskenmenojen esiintymiseen, kohdun lisäkkeiden tulehdussairauksiin, myöhäisten synnytysten historiaan sekä kolmeen tai useampaan tulevaan synnytykseen.
Raskauden jälkeisen laboratoriodiagnostiikka
Raskauden loppuvaiheen edetessä kallekreiini-kiniinijärjestelmä ehtyy asteittain, mikä ilmenee erittäin alhaisena kininogeenipitoisuutena (0,25–0,2 μg/ml, N = 0,5 μg/ml), kallekreiinin ja sen estäjien alhaisena aktiivisuutena sekä veriplasman spontaanina esteraasiaktiivisuutena 41 raskausviikon jälkeen.
Täyden raskauden aikana havaitaan lipidiperoksidaatioprosessien tehostumista sekä raskaana olevan naisen että sikiön elimistössä, mikä osaltaan estää subsellulaaristen rakenteiden kalvoon sitoutuvien entsyymien toimintaa. Tämän seurauksena vieroitus- ja energiantuotantotoiminnot heikkenevät merkittävästi ja sen seurauksena eksogeeniset ja endogeeniset myrkylliset metaboliitit kertyvät, ja kehittyy endotoksemia, joka etenee raskauden keston myötä. Endotoksemian voimakkuutta voidaan arvioida punasolujen sorptiokyvyn ja keskikokoisten molekyyliproteiinien pitoisuuden perusteella. Peroksidaation ja endogeenisen myrkytyksen lisääntyminen korreloi sikiön hypoksian vakavuuden kanssa.
Postterminaaliselle raskaudelle on ominaista prostaglandiini F2α:n alhainen pitoisuus, jota syntetisoidaan dekiduassa ja myometriumissa ja joka on synnytyksen kehityksen tärkein säätelijä.
Yli 41 raskausviikon aikana havaitaan plasman viskositeetin ja virtsahappopitoisuuden nousua sekä fibrinogeenin, antitrombiini III:n ja verihiutaleiden määrän laskua. Sikiön fibronektiinin pitoisuus > 5 ng/ml kohdunkaulan ja emättimen eritteissä yli 41 raskausviikon kestäneillä naisilla osoittaa elimistön korkeaa biologista valmiutta synnytykseen ja sen spontaaniin alkamiseen seuraavien 3 päivän aikana. Menetelmän herkkyys ja spesifisyys ovat 71 % ja 64 %.
On erittäin tärkeää tutkia sikiö-istukan kompleksin ja sikiön toiminnallisen tilan piirteitä täyden raskauden aikana (ultraääni-, Doppler- ja kardiotokografiset tutkimukset). Kaikukuvaustutkimuksessa tehdään sikiönmittaus sikiön arvioidun painon määrittämiseksi ja sen anatomisen kehityksen arvioimiseksi. 12,2 %:ssa tapauksista havaitaan I–II asteen IUGR, mikä ei merkittävästi eroa oireyhtymän havaitsemistiheydestä pitkittyneessä raskaudessa. Samalla 80 %:ssa tapauksista havaittiin epäsymmetrinen IUGR ja 20 %:ssa symmetrinen muoto. Täyden raskauden jälkeiselle ajalle on ominaista voimakkaiden involuutio-dystrofisten muutosten (GIII petrifikaatioineen) havaitseminen kaikukuvauksessa. Lapsiveden tilavuusindeksin keskiarvo täyden raskauden ryhmässä oli 7,25 ± 1,48, ja tyypillistä täyden raskauden jälkeiselle ajalle on vähentyneen lapsiveden määrän havaitseminen.
Doppler-tutkimus
Tärkein tekijä perinataalisten tulosten ennustamisessa on sikiön hemodynaamisten häiriöiden vaiheiden määrittäminen täysiaikaisen raskauden aikana.
- Vaihe I - istukan sisäisen ja istukan sisäisen verenkierron häiriö. Tässä vaiheessa ei ole sikiön valtimo- ja laskimoverenvuodon häiriöitä. Napanuoravaltimossa ja sen päähaaroissa sekä spiraalivaltimoissa havaitaan verisuonten vastuksen lisääntymistä. Napanuoraveren kaasukoostumuksen ja happo-emästasapainon indikaattorit ovat normaalirajoissa.
- Vaihe II - sikiön verenkierron keskittyminen. Vastasyntyneen veressä havaitaan hypoksemiaa syntymän yhteydessä. Tässä vaiheessa erotetaan kaksi peräkkäistä vaihetta.
- IIa - sikiön valtimokierron keskittymisen alkumerkit muuttumattomalla laskimo- ja sydämensisäisellä verenvirtauksella, jolle on tunnusomaista:
- vastuksen lasku MCA:ssa (enintään 50%) tai verisuonten vastuksen lisääntyminen aortassa;
- klikkauskohtaisen hinnan alentaminen (0,9:ään);
- sikiön munuaisvaltimoiden resistanssin lisääntyminen enintään 25% normaalista.
- IIb - kohtalaisen voimakas verenkierron keskittyminen, heikentynyt verenvirtaus laskimokanavassa ja lisääntynyt veren virtausnopeus aorttaläpässä. Tässä vaiheessa havaitaan seuraavat:
- samanaikainen verisuonten resistanssin lisääntyminen aortassa ja väheneminen keskiaivovaltimossa;
- klikkauskohtaisen hinnan lasku;
- keskimääräisen verenvirtausnopeuden (Tamx) kasvu laskimotiehyessä;
- aorttaläpän keskimääräisen lineaarisen ja volumetrisen verenvirtausnopeuden kasvu.
- IIa - sikiön valtimokierron keskittymisen alkumerkit muuttumattomalla laskimo- ja sydämensisäisellä verenvirtauksella, jolle on tunnusomaista:
- Vaihe III - sikiön verenkierron voimakas keskittyminen, heikentynyt laskimovirtaus ja keskushermoston ja sydämen sisäisen hemodynamiikan dekompensaatio. Vastasyntyneen napanuoraveressä havaitaan syntymän yhteydessä hypoksemiaa yhdistettynä asidoosiin ja hyperkapniaan. Dopplerometrisiä indikaattoreita tässä vaiheessa kuvaavat:
- verisuonten resistanssin lasku SMA:ssa yli 50% normaalista, CPC:n lasku alle 0,8;
- aortan ja munuaisvaltimoiden verisuonten resistanssin asteittainen kasvu yli 80%;
- laskimotiehyessä - S/A-suhteen, PIV:n (yli 0,78) nousu ja Tamx:n lasku;
- alaonttolaskimossa - PIV:n, IPI:n ja %R:n nousu (yli 36,8 %);
- kaulalaskimoissa - S/A-suhteen, PIV:n (yli 1,1) nousu ja Tamx:n lasku;
- aortan ja keuhkorungon venttiilien keskimääräisen lineaarisen ja tilavuusnopeuden lasku;
- kohonnut syke, pienentynyt iskutilavuus, vasemman kammion loppusystolinen ja loppudiastolinen tilavuus sekä sydämen minuuttitilavuus.
Sikiön hemodynamiikan tunnistetut vaiheet heijastavat sikiön toiminnallisten tilahäiriöiden johdonmukaista etenemistä kroonisessa kohdunsisäisessä hypoksiassa täyden raskauden aikana. Kun vastasyntyneen napanuoraveressä havaitaan hypoksemiaa yhdistettynä hyperasidemiaan ja hyperkapniaan, perinataalisten haittavaikutusten esiintyvyys on 4,8 kertaa suurempi kuin ryhmään, jossa hypoksemia on eristetty. Näin ollen hyperasidemia ja hyperkapnia heijastavat selviä sikiön aineenvaihduntahäiriöitä ja sen tilan asteittaista heikkenemistä kroonisessa hypoksiassa täyden raskauden aikana.
Kardiotokografia
Tämän menetelmän suorittamisessa vaiheessa I havaitaan kroonisen kohdunsisäisen hypoksian (20,93%) ja kohtalaisen sikiön hypoksian (6,97%) alkuvaiheen merkkejä. Vaiheessa IIa sikiön hypoksian alkuvaiheen oireiden esiintymistiheys kasvoi kaksinkertaiseksi ja kohtalaisen hypoksian tapauksessa 4,13-kertaiseksi. Vaiheessa IIb kohtalaisen ja vaikean sikiön hypoksian esiintymistiheys kasvaa merkittävästi. Vaiheessa III havaittiin vain vaikeaa (65,1%) ja kohtalaista (30,2%) sikiön hypoksiaa.
Raskaana olevien naisten seulontatutkimusohjelma sisältää:
- raskaana olevien naisten tunnistaminen, joilla on riski tulla raskaaksi ennenaikaisesti;
- ultraäänifetometria vastasyntyneen kypsyyden merkkien arvioinnilla;
- lapsiveden määrän ja laadun arviointi;
- istukan kypsyysasteen arviointi;
- kardiotokografia;
- sikiön hemodynamiikan arviointi (keski-aivovaltimo, aortta, laskimotiehyt, alaonttolaskimo);
- sikiön biofysikaalisen profiilin arviointi;
- kohdunkaulan kypsyyden arviointi;
- lapsivesikopia.
Kuinka tarkastella?
Differentiaalinen diagnoosi
Pitkäaikaisen raskauden omaavien naisten kattavassa tutkimuksessa paljastuu seuraava:
- 26,5 %:ssa havainnoista - luokka II, 51,8 %:ssa - luokka III istukan kypsyys;
- 72,3 %:ssa havainnoista - normaali määrä lapsivettä;
- 89,2 %:ssa havainnoista - normaalit sikiön ja istukan verenkierron indikaattorit ja 91,6 %:ssa - normaali aivo-istukan suhde;
- 100% havainnoista - sikiön keskushermoston hemodynamiikan normaalit indikaattorit, sen transvalvulaarinen ja laskimoverenkierto;
- CPC:n lasku normaaleilla sikiön ja istukan verenvirtauksen indikaattoreilla osoittaa sikiön toiminnallisen tilan poikkeavuuksia ja on tyypillistä IUGR:lle, kohdunsisäiselle infektiolle ja krooniselle sikiön hypoksialle.
Kuka ottaa yhteyttä?
Hoito ennenaikainen raskaus
Raskauden tarkka ajoitus on ratkaisevan tärkeää myöhäisen raskauden diagnosoinnissa ja hoidossa (Mandruzzato et al., 2010). Viimeisiä kuukautisia on perinteisesti käytetty laskemaan odotettua synnytysaikaa. Laskelmissa voi kuitenkin olla monia epätarkkuuksia kierron epäsäännöllisyyden, hormonaalisen ehkäisyn äskettäisen käytön tai raskauden alkuvaiheen vuodon vuoksi.
Rutiininomaisen raskauden ultraääniseulonnan on osoitettu vähentävän väärien positiivisten diagnoosien määrää ja siten kokonaisraskauden jälkeisten raskauksien määrää 10–15 prosentista noin 2–5 prosenttiin, mikä minimoi tarpeettomat toimenpiteet (Bennett et al., 2004; Caughey et al., 2008a; 2009).
Täysiaikaisen raskauden hoidon tavoitteet ovat: sikiön hemodynamiikan häiriöiden korjaaminen, sikiön etenemisen estäminen synnytyksen aikana, synnytyskanavan valmistelu synnytystä varten, synnytyksen käynnistäminen.
Sairaalahoidon indikaatiot
Raskausajan ylittäminen 40 viikkoa 3 päivää tarkasti lasketulla syntymäajalla, riskitekijöiden esiintyminen myöhäiselle raskaudelle ja riittämättömästi valmisteltu synnytyskanava.
Lääkehoito myöhäisraskauden jälkeen
Sikiön tilan korjaamiseksi raskauden jälkeisenä aikana käytetään lääkettä hesobendiini + etamivani + etofilliini (instenoni) - yhdistelmälääke, jolla on neuroprotektiivinen vaikutus, joka perustuu sen komponenttien vaikutusten keskinäiseen voimistamiseen.
Hesobendiinin + etamivanin + etofilliinin lääkkeen antamisen indikaatiot:
- heikentynyt verenkierto sikiön napanuoravaltimossa (SDO > 2,7, IR > 0,65);
- aivo-istukan kertoimen lasku (CPC < 1,10);
- sikiön verenkierron keskittymisen alkuvaiheen merkit;
- Sikiön hypoksian alkuvaiheen merkit CTG-tietojen mukaan. Luetellut tekijät, jotka osoittavat sikiön ahdingon alkuvaiheen merkkejä, eivät vaadi kiireellistä synnytystä, mutta osoittavat tarpeen korjata sen tila lisäämällä sikiön aivojen sopeutumiskykyä synnytyksen aikana.
Valmistautuminen synnytykseen täysraskauden jälkeen
Kohdunkaulan ärsytyksen mekaaniset menetelmät:
- Sikiön virtsarakon alemman navan irtoaminen. Sikiön virtsarakon alemman navan irtoaminen voi myös johtaa lisääntyneeseen prostaglandiinien synteesiin ja kohdunkaulan "kypsymiseen". Sikiön virtsarakon alemman navan irtoaminen, joka suoritetaan päivittäin tai 2-3 kertaa viikossa, auttaa valmistamaan kohdunkaulaa synnytykseen ja käynnistämään synnytyksen. Tämä menetelmä on erittäin tehokas, helppo suorittaa, sillä on vähän sivuvaikutuksia ja se on edullinen. Sen haittoja ovat raskaana olevan naisen kokema epämukavuus tutkimuksen aikana, harvinainen verenvuoto ja sikiökalvojen repeämisen mahdollisuus.
- Kohdunkaulan pallolaajennus. Kohdunkaulan pallolaajennuksessa käytetään Foley-pallokatetria. Se asetetaan ja täytetään kohdunkaulan kanavaan. Tämä menetelmä laajentaa mekaanisesti kohdunkaulan kanavaa ja tehostaa prostaglandiinien synteesiä. Katetrin kautta on mahdollista johtaa suolaliuosta lapsiveden ulkopuoliseen tilaan, mikä laajentaa kohdun alempaa osaa ja helpottaa synnytyksen alkamista.
- Luonnollista ja synteettistä alkuperää olevat mekaaniset laajentimet. Kohdunkaulan valmisteluun synnytykseen käytetään luonnollista alkuperää olevia kohdunkaulan laajentimia - laminariaa - ja synteettisiä - dilapania, gipania ja lamiselia - jotka ovat 2-4 mm halkaisijaltaan ja 60-65 mm pitkiä antureita. Laminaria on valmistettu Laminaria japonicum -levän luonnonmateriaalista. Synteettiset laajentimet on valmistettu kemiallisesti ja biologisesti inertistä polymeereistä, joilla on hyvä hygroskooppisuus. Laajentaja-anturit työnnetään kohdunkaulan kanavaan tarvittava määrä. Hygroskooppisuuden ansiosta ne imevät kohdunkaulan kanavassa olevaa nestettä, laajenevat merkittävästi ja kohdistavat säteittäistä painetta kohdunkaulan kanavaan. Ne avaavat mekaanisesti kohdunkaulan ja helpottavat synnytyksen alkua. Kohdunkaulan kanavan synteettiset laajentimet eivät aiheuta epämukavuutta ja potilaat sietävät niitä hyvin. Synteettisten laajentimien rajallinen käyttö on yhteydessä varovaisuuteen, koska ne viipyvät pitkään kohdunkaulan kanavassa, mikä lisää nousevan infektion riskiä. Kuvatut mekaaniset vaikutusmenetelmät kohdunkaulaan aiheuttavat kohdunkaulassa endogeenisten prostaglandiinien E2 synteesin vastereaktion, mikä osaltaan vähentää kollageenin määrää ja horjuttaa sen rakennetta, mikä rentouttaa sileitä lihaksia. Lisäksi prostaglandiineja E2 pidetään hallitsevina synnytyksen alussa.
Lääkkeet
Käytetään prostaglandiini E2 -ryhmän valmisteita. Yleisimmät, käytännön synnytyslääketieteessä testatut, lääkkeelliset keinot kohdunkaulan valmisteluun synnytykseen ja synnytyksen käynnistämiseen ovat prostaglandiini E2 -valmisteet. Prostaglandiini E2:ta on saatavana erilaisissa annosmuodoissa: kohdunkaulan sisäiseen käyttöön tarkoitettuina geeleinä, emätintabletteina ja emätinpuikkoina. Prostaglandiini E2:n teho kohdunkaulan kypsyttämisessä ja synnytyksen käynnistämisessä on 80–83 %. Niiden käyttö voi kuitenkin johtaa koordinoimattomaan, väkivaltaiseen synnytykseen ja normaalisti sijaitsevan istukan ennenaikaiseen irtoamiseen. Siksi prostaglandiini E2:ta tulisi antaa vain synnytyssairaaloissa, joissa sikiön sydämen toiminnan ja kohdun supistuvuuden kardiotokografinen seuranta on pakollista.
Potilasohjaus
Välttämättä:
- opettamalla naisia pitämään kuukautiskalenteria, jotta voidaan laskea tarkasti raskausikä ja laskettu aika; laskemalla sikiön liikkeitä, jotta voidaan määrittää nopeasti sikiön hypoksian riski, kun sen motorinen aktiivisuus vähenee tai lisääntyy;
- tiedottamalla potilaalle sikiön tilan perusteellisen arvioinnin tarpeesta yli 40 viikon 3 päivän raskausajalla ja mahdollisesta sairaalahoidosta epäsuotuisien ennustetekijöiden läsnä ollessa.
Lisähallinta
Yli 40 viikkoa kestäneiden naisten tutkimus- ja hoitostandardit:
- Raskauden jälkeisen ja pitkittyneen raskauden erotusdiagnostiikan suorittaminen.
Täydennysajan jälkeinen raskaus tulisi ottaa huomioon seuraavissa tapauksissa: yli 30-vuotiaan raskaana olevan naisen ensimmäinen synnytys, säännöllinen kuukautiskierto, aiemmin sairastetut sukupuolitaudit ja kohdun ulokkeiden krooniset tulehdussairaudet, viitteet myöhäisestä synnytyksestä, raskausajan noudattaminen viimeisten kuukautisten ensimmäisen päivän ja 7.–20. raskausviikon välillä tehdyn ultraäänitutkimuksen tietojen perusteella laskettuna, "epäkypsä" tai "riittämättömästi kypsä" kohdunkaula, GIII-vaiheen kypsyyden omaavan istukan tai lapsiveden puuttumisen havaitseminen ultraäänessä.
Pitkittynyttä raskautta osoittavat: raskaana olevan naisen ikä 20–30 vuotta; munasarjojen toimintahäiriö ja epäsäännöllinen tai pitkittynyt (> 35 päivää) kuukautiskierto; ero viimeisten kuukautisten ensimmäisen päivän mukaan määritetyn raskausiän ja ultraäänitutkimuksen välillä; "kypsän" kohdunkaulan havaitseminen; GI- ja GIII-kypsyys istukassa ilman kivettymiä ja normaali määrä lapsivettä ultraäänitutkimuksessa.
- Sikiön tilan oikeaksi arvioimiseksi ja haitallisten perinataalisten tulosten ehkäisemiseksi kaikille raskaana oleville naisille, joiden raskausaika on yli 40 viikkoa, on tehtävä Doppler-ultraäänitutkimus sikiön valtimoiden hemodynamiikasta.
- Jos sikiön hemodynamiikka pysyy muuttumattomana, keho valmistellaan synnytykseen estrogeeneilla, prostaglandiini E2 -geelin intraservikaalisella antamisella dynaamisella CTG-kontrollilla (päivittäin) ja sikiön verenkierron tilan seurannalla (3 päivän välein).
- Kun verenkierron keskittyminen havaitaan, on osoitettu laskimoverenkierron ja sydämen sisäisen hemodynamiikan tutkimus sikiön kompensaatiokyvyn selvittämiseksi ja synnytystavan ja -ajan valitsemiseksi.
- Raskauden jälkeisenä aikana sikiön hemodynamiikka muuttuu vaiheittain:
Vaihe I - istukan sisäisen ja istukan sisäisen verenkierron häiriöt. Tässä vaiheessa ei ole sikiön valtimo- ja laskimoverenvuodon häiriöitä. Napanuoravaltimossa ja sen päähaaroissa sekä spiraalivaltimoissa havaitaan verisuonten vastuksen lisääntymistä. Napanuoraveren kaasukoostumuksen ja happo-emästilan indikaattorit ovat normaalirajoissa.
Vaihe II - sikiön verenkierron keskittyminen. Vastasyntyneen veressä havaitaan hypoksemiaa syntymän yhteydessä. Tässä vaiheessa on erotettava kaksi peräkkäistä vaihetta:
- IIa - sikiön valtimokierron keskittymisen alkuvaiheen merkit muuttumattoman laskimo- ja sydämensisäisen verenkierron kanssa;
- IIb - kohtalaisen voimakas verenkierron keskittyminen, jossa veren virtaus laskimokanavassa on heikentynyt ja veren virtausnopeus aorttaläpässä lisääntynyt.
Vaihe III - sikiön verenkierron voimakas keskittyminen, heikentynyt laskimoiden ulosvirtaus ja keskushermoston ja sydämen sisäisen hemodynamiikan dekompensaatio. Vastasyntyneen napanuoraveressä syntymän yhteydessä - hypoksemia yhdistettynä asidoosiin ja hyperkapniaan.
- Jos CPC on laskenut (< 1,1), sikiön hemodynamiikka on sentralisoitunut (alkuperäinen sentralisoituminen: SDO MCA:ssa < 2,80; Ao:ssa > 8,00) ja veren keskimääräinen virtausnopeus laskimotiehyessä kasvaa (kohtalainen sentralisoituminen: SDO MCA:ssa < 2,80; Ao:ssa > 8,00; Tamx VP:ssä > 32 cm/s) ja CTG-tietojen mukaan havaitaan alustavia merkkejä sikiön hypoksiasta, on aiheellista antaa hesobendiinia + etamivaania + etofilliiniä laskimoon synnytystä edeltävänä valmisteluna sikiön aivojen sopeutumiskyvyn lisäämiseksi.
- Alkuperäisen sentralisaation tapauksessa (SDO MCA:ssa < 2,80; tai sikiön aortassa > 8,00) ja kehon hyvän synnytysvalmiuden, mutkattoman gynekologisen anamneesin sekä keskimääräisen sikiön koon yhteydessä ohjelmoitu synnytys luonnollisen synnytyskanavan kautta lapsivesileikkauksen jälkeen sikiön sydän- ja verisuonijärjestelmän huolellisen seurannan alaisena on mahdollinen. Kehon biologisen synnytysvalmiuden puute, pahentunut gynekologinen anamnees ja suuri sikiön koko sanelevat suunnitellun keisarinleikkauksen tarpeen.
- Jos sikiön hemodynamiikan keskittyminen on kohtalaista (SDO MCA:ssa < 2,80 ja aortassa > 8,00; Tamx VP:ssä > 32 cm/s) sikiön kaikkien kompensoivien mekanismien jännittymisen ja synnytyksen reservikyvyn puuttumisen vuoksi, keisarileikkaus on aiheellinen suunnitelmallisesti.
- Sikiön verenkierron häiriöiden havaitseminen sekä valtimo- että laskimokanavissa (merkittävä keskittymä: SDO MCA:ssa < 2,80 ja aortassa > 8,00; VPr S/A:ssa > 2,25, PIV > 1,00; IVC:ssä %R > 16 %, PIV > 1,2) yhdessä kohtalaisen tai vaikean sikiön hypoksian kanssa CTG-tietojen mukaan viittaa sikiön hemodynamiikan dekompensaatioon ja vaatii hätäkeisarinleikkauksen.
Ennaltaehkäisy
- Synnytystä edeltävään hoitoon hakeutuvien naisten riskiryhmän tunnistaminen myöhäisen raskauden varalta.
- Istukan vajaatoiminnan ja suuren sikiön ehkäisy.
- Raskauden keston ja syntymäajan huolellinen laskeminen ottaen huomioon viimeisten kuukautisten päivämäärän (säännöllisen kuukautiskierron aikana) ja ennen 20. raskausviikkoa tehdyn ultraäänitutkimuksen.
- Raskaana olevan naisen oikea-aikainen sairaalahoito synnytyskanavan valmistelua varten synnytystä varten ja sikiön tilan arviointia varten.
Ennuste
Sikiön tilan oikea-aikaisella ja perusteellisella arvioinnilla sekä riittävillä synnytystaktiikoilla ennuste on suotuisa. Lasten fyysisen ja neuropsykkisen kehityksen indikaattorit eivät eroa mutkattomissa ja ennenaikaisissa synnytyksissä näkyvistä indikaattoreista. Komplikaatioiden, erityisesti vaikean sikiön hypoksian, synnytystrauman ja mekoniumin aspiraation, kehittyessä ennuste on kuitenkin epäsuotuisampi. Perinataaliset menetykset ovat jopa 7 % ja keskushermoston hypoksis-iskeemiset vauriot jopa 72,1 %.


 [
[