Lääketieteen asiantuntija
Uudet julkaisut
Nodulaarinen periarteriitti
Viimeksi tarkistettu: 13.05.2022

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
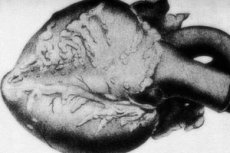
Harvinaiseen patologiaan - periarteritis nodosa - liittyy keskikokoisten ja pienten valtimoiden vaurioita. Verisuonten seinämissä tapahtuu sidekudoksen hajoamisprosesseja, tulehduksellista infiltraatiota ja skleroottisia muutoksia, jotka johtavat selvästi merkittäviin aneurysmiin.[1]
Muut taudin nimet: polyarteriitis , nekrotisoiva arteriitti, panarteritis.
Epidemiologia
Periarteritis nodosa on systeeminen patologia, nekrotisoiva vaskuliitti, joka vaurioittaa lihaksiston keskikokoisia ja pieniä valtimoita. Useimmiten tauti leviää ihoon, munuaisiin, lihaksiin, niveliin, ääreishermostoon, ruoansulatuskanavaan ja muihin elimiin, harvemmin keuhkoihin. Patologia ilmenee yleensä aluksi yleisoireina (kuume, yleinen hyvinvoinnin heikkeneminen), sitten liittyy tarkempia oireita.
Yleisimmät menetelmät taudin diagnosoimiseksi ovat biopsia ja arteriografia.
Hyväksyttävimmät hoitoon käytettävät lääkkeet ovat glukokortikoidilääkkeet ja immunosuppressantit.
Periarteritis nodosa havaitaan kahdesta kolmeenkymmeneen tapaukseen miljoonaa potilasta kohden.
Potilaiden keski-ikä on 45-60 vuotta. Miehet ovat useammin sairaita (6:1). Naisilla tauti esiintyy useammin astmatyypin mukaan, jolloin kehittyy keuhkoastma ja hypereosinofilia.
Noin 20 %:lla potilaista, joilla on diagnosoitu periarteritis nodosa, on hepatiitti (B tai C).[2], [3]
Syyt periarteriitti nodosa
Tiedemiehet eivät ole vielä löytäneet selvää syytä periarteriitin nodosan kehittymiselle. Seuraavat taudin päätekijät erotetaan kuitenkin toisistaan:
- reaktio lääkkeisiin;
- jatkuva virusinfektio (hepatiitti B).
Asiantuntijat ovat koonneet melko vaikuttavan luettelon lääkkeistä, jotka osallistuvat periarteriitin nodosa-kehitykseen. Näistä lääkkeistä:
- beetalaktaamiantibiootit;
- makrolidivalmisteet;
- sulfa huumeet;
- kinolonit;
- antiviraaliset aineet;
- seerumit ja rokotteet;
- selektiiviset serotoniinin takaisinoton estäjät (fluoksetiini);
- antikonvulsantit (fenytoiini);
- levodopa ja karbidopa;
- tiatsidit ja loop-diureetit;
- Hydralatsiini, propyylitiourasiili, minosykliini jne.
Joka kolmannella tai neljännellä periarteriitis nodosaa sairastavalla potilaalla oli hepatiitti B -pinta-antigeeniä (HBsAg) tai sen mukana immunokomplekseja. Myös muita hepatiitti B -antigeenejä (HBeAg) ja viruksen replikaation aikana muodostuneita vasta-aineita HBcAg-antigeenille määritettiin. On huomionarvoista, että periarteriitin nodosa-insidenssi Ranskassa on vähentynyt merkittävästi viime vuosikymmeninä, kiitos laajalle levinneen B-hepatiittirokotteen.[4]
Lisäksi noin joka kymmenes potilas sairastaa hepatiitti C -virusta, mutta tutkijat eivät ole vielä osoittaneet suhteen monimutkaisuutta. Myös muut virusinfektiot ovat "epäilyssä": ihmisen immuunikatovirus, sytomegalovirus, vihurirokko- ja Epstein-Barr-virukset, tyypin I T-lymfotrooppinen virus, parvovirus B-19 jne.
Kaikki edellytykset ovat olemassa, jotta hepatiitti B:tä ja influenssaa vastaan rokotuksen osuutta periarteriitis nodosan kehittymiseen voidaan ehdottaa.
Toinen ehdotettu tekijä on geneettinen taipumus, joka myös vaatii todisteita ja lisätutkimuksia.[5]
Riskitekijät
Periarteritis nodosa on vähän tutkittu sairaus, mutta vielä nykyäänkin asiantuntijat pitävät sitä polyetiologisena, koska sen kehittymiseen voi olla monia syitä ja tekijöitä. Usein yhteys löydetään fokaaliinfektioihin: streptokokki-, stafylokokki-, mykobakteeri-, sieni-, virus- jne. Ihmisen yliherkkyydellä tietyille lääkkeille, esimerkiksi antibiooteille ja sulfonamideille, on merkittävä rooli. Kuitenkin monissa tapauksissa, edes perusteellisella diagnoosilla, etiologista tekijää ei voida tunnistaa.[6]
Tässä on joitain riskitekijöitä, joista lääkärit ovat tänään tietoisia:
- ikäluokka yli 45-vuotiaat sekä 0-7-vuotiaat lapset (geneettinen tekijä);
- äkilliset lämpötilan muutokset, hypotermia;
- liiallinen altistuminen ultraviolettisäteilylle, auringonpolttamisen väärinkäyttö;
- liiallinen fyysinen ja henkinen ylikuormitus;
- kaikki vahingolliset vaikutukset, mukaan lukien trauma tai leikkaus;
- hepatiitti ja muut maksasairaudet;
- aineenvaihduntahäiriöt, diabetes mellitus;
- verenpainetauti;
- rokotteiden antaminen ja HbsAg:n säilyminen veren seerumissa.
Synnyssä
Periarteritis nodosa esiintymisen patogeneesi koostuu kehon hyperallergisen vasteen muodostumisesta etiologisten tekijöiden vaikutukselle, antigeeni-vasta-ainetyypin autoimmuunireaktion kehittymisestä (erityisesti verisuonten seinämiin)., immunokompleksien muodostuksessa.
Koska endoteelisolut on varustettu reseptoreilla IgG Fc-fragmentille, jossa on ensimmäinen komplementtifraktio Clq, immunokompleksien ja suonen seinämien väliset vuorovaikutusmekanismit helpottuvat. Verisuonten seinämiin kerääntyy immunokomplekseja, mikä johtaa immuunitulehdusprosessin kehittymiseen.
Muodostuneet immunokompleksit stimuloivat komplementtia, mikä johtaa seinämien vaurioitumiseen ja kemotaktisten komponenttien muodostumiseen, jotka houkuttelevat neutrofiilejä vaurioituneelle alueelle.[7]
Neutrofiilit suorittavat fagosyyttistä toimintaa suhteessa immunokomplekseihin, mutta samalla vapautuu lysosomaalisia proteolyyttisiä entsyymejä, jotka vahingoittavat verisuonten seinämiä. Lisäksi neutrofiilit "tarttuvat" endoteeliin ja vapauttavat komplementin läsnä ollessa aktiivisia happiradikaaleja, jotka aiheuttavat verisuonivaurioita. Samanaikaisesti lisääntynyt veren hyytymistä ja veritulppien muodostumista edistävien tekijöiden vapautuminen endoteelistä tehostuu.[8]
Oireet periarteriitti nodosa
Periarteritis nodosa paljastaa olevansa yleisiä epäspesifisiä ilmenemismuotoja: ihmisellä on jatkuvasti kohonnut lämpötila, hän laihtuu asteittain, lihas- ja nivelkivut häiritsevät.
Lämpötilan nousu jatkuvan kuumeen muodossa on ominaista 98-100 %:lle tapauksista: lämpötilakäyrä on väärää tyyppiä, antibioottihoitoon ei tule vastetta, mutta kortikosteroidihoito on tehokasta. Lämpötila voi myöhemmin normalisoitua useiden elinten patologian kehittymisen taustalla.
Potilaiden laihtuminen on patognomista. Joillakin potilailla paino putoaa 35-40 kg muutamassa kuukaudessa. Samaan aikaan laihtumisaste on suurempi kuin onkopatologioissa.
Lihas- ja nivelkipu on erityisen tyypillistä nodulaarisen periarteriitin alkuvaiheessa. Erityisen usein arkuus vaikuttaa suuriin niveliin ja pohkeen lihaksiin.[9]
Useiden elinten patologiat jaetaan useisiin tyyppeihin, mikä määrittää taudin oireet:
- Munuaisten verisuonten vaurioituessa (ja tätä tapahtuu useimmilla potilailla) verenpaine kohoaa. Hypertensio on jatkuvaa, jatkuvaa ja aiheuttaa vakavaa retinopatiaa. Näkökyvyn menetys on mahdollista. Virtsaanalyysi paljastaa proteinurian (jopa 3 g/vrk), mikro- tai makrohematuriaa. Joissakin tapauksissa aneurysman laajentama suoni repeytyy muodostaen perirenaalisen verenvuodon. Munuaisten vajaatoiminta kehittyy taudin kolmen ensimmäisen vuoden aikana.
- Jos vatsaontelossa sijaitsevat verisuonet ovat vaurioituneet, oireet ilmaantuvat jo periarteriitis nodosa -vaiheessa. Tärkeimmät oireet ovat jatkuvaa ja etenevää vatsakipua. Dyspeptisiä häiriöitä on havaittu: ripuli, joka on sekoittunut veren kanssa jopa kymmenen kertaa päivässä, laihtuminen, pahoinvointi- ja oksentelukohtaukset. Jos haavainen perforaatio ilmenee, kehittyy akuutin peritoniitin merkkejä. Ruoansulatuskanavan verenvuodon riski on olemassa.
- Sepelvaltimoiden tappiolla sydämen kipu ei ole tyypillistä. On sydänkohtauksia, enimmäkseen pienipolttoinen luonne. Kardioskleroosin ilmiöt lisääntyvät nopeasti, mikä aiheuttaa rytmihäiriöiden, sydämen vajaatoiminnan oireiden ilmaantumista.
- Kun hengityselimiin vaikuttaa, keuhkoissa havaitaan bronkospasmia, hypereosinofiliaa ja eosinofiilisiä infiltraatteja. Keuhkojen verisuonitulehduksen muodostuminen on ominaista: tautiin liittyy yskää, niukkaa ysköstä, harvemmin hemoptysis, jota pahentavat riittämättömän hengitystoiminnan oireet. Röntgenkuvassa näkyy jyrkästi parantunut vaskulaarinen kuvio kongestiivisen keuhkon muodossa, keuhkokudoksen infiltraatio (pääasiassa tyvialueella).
- Kun ääreishermosto on mukana prosessissa, havaitaan epäsymmetrinen poly- ja mononeuriitti. Potilas on huolissaan voimakkaasta kivusta, puutumisesta, joskus lihasheikkoudesta. Jalkoja esiintyy useammin, harvemmin käsissä. Joillekin potilaille kehittyy polymyeloradikuloneuriitti, jalkojen ja käsien pareesi. Usein verisuonten rungoista löytyy omituisia kyhmyjä, haavaumia ja ihon nekroosipesäkkeitä. Mahdollinen pehmytkudosten nekroosi ja gangrenoottisten komplikaatioiden kehittyminen.
Ensimmäiset merkit
Alkuperäinen kliininen periarteritis nodosa paljastaa itsensä kuumeena, erittäin väsyneenä tunteena, lisääntyneenä yöhikoiluna, ruokahaluttomuuden ja laihtumisen, lihasheikkouden (etenkin raajoissa) esiintymisenä. Monille potilaille kehittyy lihaskipua, johon liittyy fokaalinen iskeeminen myosiitti ja nivelkipu. Vaikuttavat lihakset menettävät voimansa, tulehdusprosessien kehittyminen nivelissä on mahdollista.[10]
Ensimmäisten merkkien vakavuus on erilainen, mikä riippuu enemmän siitä, mihin elimeen tai elinjärjestelmään vaikuttaa:
- ääreishermoston tappio ilmenee kyynärluun, mediaanin ja peroneaalisten hermojen motorisista ja sensorisista häiriöistä, on myös mahdollista kehittää distaalinen symmetrinen polyneuropatia;
- keskushermosto reagoi patologiaan päänsäryillä, aivohalvaukset (iskeemiset ja hemorragiset) ovat harvinaisempia korkean verenpaineen taustalla;
- munuaisvaurio ilmenee kohonneesta verenpaineesta, päivittäisen virtsan määrän laskusta, uremiasta, yleisistä muutoksista virtsan sedimentissä, veren ja proteiinin esiintymisestä virtsassa solukipsien puuttuessa, selkäkivuista ja vaikeissa tapauksissa oireista munuaisten vajaatoiminta;
- ruoansulatuskanava tuntee itsensä maksa- ja vatsakipujen, pahoinvoinnin, oksentelun, ripulin, imeytymishäiriön oireiden, suolen perforaatioiden ja vatsakalvontulehduksen kanssa;
- sydämen puolelta ei välttämättä ole patologisia merkkejä tai sydämen vajaatoiminnan oireita ilmaantuu;
- iholla on livedo reticularis, punoittavia kivuliaita kyhmyjä, rakkuloiden tai rakkuloiden muodossa olevaa ihottumaa, nekroosialueita ja haavaisia vaurioita;
- orkiitin tyyppi vaikuttaa sukuelimiin, kivekset muuttuvat kipeiksi.
Munuaisvaurio nodulaarisessa periarteriitissa
Munuaiset kärsivät yli 60 %:lla potilaista, joilla on periarteritis nodosa. Lisäksi yli 40 %:ssa tapauksista vaurio on munuaisten vajaatoiminta.
Munuaissairauksien kehittymisen todennäköisyys riippuu potilaiden sukupuolesta ja ikäluokista, luurankolihasten, sydämen läppäjärjestelmän ja ääreishermoston patologioiden esiintymisestä, taudin kulkutyypistä ja vaiheesta, viruksen hepatiittiantigeenin ja kardiovaskulaariset arvot.
Nefropatian kehittymisnopeus määräytyy suoraan C-reaktiivisen proteiinin ja reumatekijän tason perusteella veressä.
Munuaishäiriöt periarteriitissa nodosa johtuvat stenoosista ja munuaissuonien mikroaneurysmien ilmaantumisesta. Patologisten muutosten aste korreloi hermoston häiriöiden vakavuuteen. On ymmärrettävä, että munuaisvauriot vähentävät dramaattisesti potilaiden selviytymismahdollisuuksia. Tätä kysymystä tiettyjen munuaistoiminnan häiriöiden vaikutuksesta periarteriitin nodosa-kulkuun ei ole kuitenkaan tutkittu tarpeeksi.
Tulehdusprosessi ulottuu yleensä interlobar-valtimoihin ja harvemmin valtimoihin. Oletettavasti glomerulonefriitti ei ole tyypillistä periarteriitille nodosalle ja esiintyy pääasiassa mikroskooppisen angiiitin taustalla.
Munuaisten vajaatoiminnan nopea paheneminen johtuu lukuisista sydänkohtauksista munuaisissa.[11]
Sydämen vajaatoiminta
Kuva sydän- ja verisuonilaitteen tappiosta havaitaan joka toisessa tapauksessa kymmenestä. Patologia ilmenee vasemman kammion hypertrofisina muutoksina, lisääntyneinä sykkeinä ja sydämen rytmihäiriöinä. Sepelvaltimoiden tulehdus periarteriitissa nodosa voi aiheuttaa angina pectoriksen ilmaantumista ja sydäninfarktin kehittymistä.
Makrovalmisteissa yli 10 %:ssa tapauksista löytyy rukouksen tyyppisiä nodulaarisia paksuuntumia, joiden halkaisija on muutamasta millimetristä muutamaan senttimetriin (jopa 5,5 cm suurien verisuonirunkojen vaurioituessa). Leikkauksessa näkyy aneurysma, usein tromboottisella täytteellä. Lopullinen diagnostinen rooli on histologia. Tyypillinen periarteritis nodosa on polymorfinen verisuonivaurio. On olemassa yhdistelmä erityyppisiä sidekudoksen hajoamista:[12]
- limakalvoturvotus, fibrinoidimuutokset, joihin liittyy lisää skleroosia;
- verisuonten luumenin kaventuminen (tuhoamiseen asti), verihyytymien muodostuminen, aneurysmat, vaikeissa tapauksissa - verisuonten repeämä.
Verisuonimuutoksista tulee laukaisee nekroosin, atrofisten ja skleroottisten prosessien, verenvuotojen kehittymisessä. Joillakin potilailla on flebiitti.
Sydämessä esiintyy epikardiun rasvakerroksen atrofiaa, ruskeaa sydänlihasdystrofiaa ja verenpainetaudissa vasemman kammion hypertrofiaa. Sepelvaltimovaurioiden yhteydessä kehittyy fokaalinen sydänlihasnekroosi, dystrofia ja lihaskuitujen surkastuminen. Sydäninfarktit ovat suhteellisen harvinaisia - pääasiassa sivuverenkierron muodostumisen vuoksi. Trombovaskuliittia löytyy sepelvaltimoiden rungoista.[13]
Periarteritis nodosa -oireet iholla
Taudin iho-oireita havaitaan joka toisella potilaalla, jolla on periarteritis nodosa. Usein ihottumien ilmaantuminen on ensimmäinen tai yksi ensimmäisistä merkeistä rikkomuksesta. Tyypillisiä oireita ovat:
- vesikulaarinen ja rakkulainen ihottuma;
- verisuonten papulo-petekiaalinen purppura;
- joskus - ihonalaisten nodulaaristen elementtien esiintyminen.
Yleensä periarteritis nodosan iho-oireet ovat heterogeenisiä ja vaihtelevia. Yleisiä merkkejä voivat olla:
- ihottuman luonne on tulehduksellinen;
- ihottuma on symmetrinen;
- on taipumus turvotukseen, nekroottisiin muutoksiin ja verenvuotoon;
- alkuvaiheessa ihottuma on lokalisoitu alaraajojen alueelle;
- evolutionaarinen polymorfismi havaitaan;
- on yhteys olemassa oleviin infektioihin, lääkitykseen, lämpötilan muutoksiin, allergisiin prosesseihin, autoimmuunisairauksiin, heikentyneeseen laskimoverenkiertoon.
Ihovauriot vaihtelevat täplistä, kyhmyistä ja purppurasta nekroosiin, haavaumiin ja eroosioihin.
Nodulaarinen periarteriitti lapsilla
Nuorten polyarteriitti on eräänlainen polyarteritis nodosa, jota esiintyy pääasiassa lapsipotilailla. Tämä sairauden kulun variantti erottuu hyperergisestä komponentista, suurin osa perifeerisistä verisuonista on vaurioitunut, on olemassa huomattava riski kehittää tromboangiitin komplikaatioita kuivan kudoksen nekroosin, gangrenoottisten prosessien muodossa. Viskeraaliset häiriöt ovat suhteellisen heikkoja eivätkä vaikuta patologian lopputulokseen, mutta niillä on taipumus pitkäkestoiseen kulkuun, jossa esiintyy ajoittain uusiutumista.
Nuorten polyarteriitin klassisella muodolla on vakava kulku: munuaisvaurioita, korkeaa verenpainetta, vatsan iskemiaa, aivoverisuonikriisejä, sepelvaltimoiden tulehdusta, keuhkovaskuliittia ja lukuisia mononeuriittejä havaitaan.
Taudin syitä pidetään pääasiassa allergisia ja tarttuvia tekijöitä. Klassinen periarteritis nodosa liittyy hepatiitti B -virusinfektioon. Usein taudin puhkeaminen havaitaan akuutin hengitystieinfektion, välikorvatulehduksen ja risatulehduksen ohella, jonkin verran harvemmin rokotteiden tai lääkehoidon myötä. Myös geneettinen taipumus ei ole poissuljettu: usein reumatologisia, allergisia tai verisuonisairauksia löytyy sairaan lapsen välittömistä sukulaisista.
Lapsuuden periarteriitis nodosa ilmaantuvuutta ei tunneta: tautia diagnosoidaan hyvin harvoin.
Patogeneesi johtuu usein immunokompleksiprosesseista, joissa on lisääntynyt komplementtiaktiivisuus ja leukosyyttien kertyminen immunokompleksien kiinnittymisalueella. Tulehdusreaktio esiintyy pieni- ja keskikaliiperisten valtimoiden seinissä. Seurauksena kehittyy proliferatiivis-destruktiivinen vaskuliitti, verisuonipohja deformoituu, verenkierto estyy, veren reologiset ja hyytymisominaisuudet häiriintyvät, tromboosia ja kudosiskemiaa havaitaan. Vähitellen muodostuu seinäfibroosia, muodostuu aneurysmoja, joiden halkaisija on jopa 10 mm.
Vaiheet
Periarteritis nodosa voi esiintyä akuutissa, subakuutissa ja kroonisessa toistuvassa vaiheessa.
- Akuutille vaiheelle on ominaista lyhyt alkujakso, jossa verisuonivauriot yleistyvät voimakkaasti. Taudin kulku on vakava sen puhkeamisesta lähtien. Potilaalla on remittoivan kuumeen tyyppinen korkea lämpötila, runsas hikoilu, voimakas nivelkipu, lihaskipu, vatsakipu. Ääreisverenkierron vaurioituessa tapahtuu nopean laajan ihonekroosipesäkkeen muodostuminen ja kehittyy distaalinen gangrenoottinen prosessi. Sisäelinten vaurioituessa havaitaan voimakkaita verisuoni-aivokriisejä, sydäninfarkti, polyneuriitti ja suolen nekroosi. Akuutti ajanjakso voidaan jäljittää 2-3 kuukautta tai kauemmin, jopa vuoden ajan.
- Subakuutti vaihe alkaa vähitellen, pääasiassa potilailla, joilla patologisen prosessin pääasiallinen sijainti on sisäelinten alueella. Useiden kuukausien ajan potilailla on subfebriililämpö tai lämpötila nousee ajoittain korkeiksi. On progressiivinen laihtuminen, nivelet ja päänsärky. Myöhemmin kehittyy akuutti aivoverisuonikriisi tai abdominaalinen oireyhtymä tai polyneuriitti. Patologia pysyy aktiivisena jopa kolme vuotta.
- Krooninen vaihe voidaan havaita sekä akuuteissa että subakuuteissa sairausprosesseissa. Potilailla alkaa vuorotellen oireiden pahenemis- ja häviämisjaksot. Muutaman ensimmäisen vuoden aikana pahenemisvaiheet ilmaantuvat kuuden kuukauden välein, sitten remissiot voivat pidentyä.
Akuutti nodulaarinen periarteriitti
Nodosan periarteriitin akuutti vaihe etenee yleensä vakavasti, koska tietyt elintärkeät elimet kärsivät. Kliinisten ilmenemismuotojen lisäksi sairauden aktiivisuuden arviointiin vaikuttavat myös laboratoriomuutosten indikaattorit, vaikka ne eivät ole riittävän tarkkoja. Saattaa olla kohonnut ESR, eosinofilia, leukosytoosi, gammaglobuliinien ja CEC:n määrän lisääntyminen, komplementin tason lasku.
Periarteritis nodosalle on ominaista joko fulminantti kulku tai jaksolliset akuutit vaiheet patologian jatkuvan etenemisen taustalla. Kuolettava lopputulos voi tapahtua melkein milloin tahansa, kun kehittyy munuaisten tai sydän- ja verisuonitauti, ruoansulatuskanavan vaurioituminen (rei'itetty suolistoinfarkti on erityisen hengenvaarallinen). Munuaisten, sydämen ja keskushermoston häiriöitä pahentaa usein jatkuva valtimoverenpaine, joka johtaa vakaviin myöhäisiin komplikaatioihin, jotka voivat myös johtaa potilaan kuolemaan. Ilman hoitoa viiden vuoden eloonjäämisasteen arvioidaan olevan noin 13 %.[14]
Komplikaatiot ja seuraukset
Potilaiden tilan vakavuus ja komplikaatioiden todennäköisyys johtuvat verenpaineen tasaisesta noususta 220/110-240/170 mmHg asti. Taide.
Taudin aktiivinen vaihe päättyy usein aivoverenkiertohäiriöihin. Patologian eteneminen johtaa siihen, että verenpaineesta tulee pahanlaatuinen, esiintyy aivoturvotusta, joillain potilailla kehittyy krooninen munuaisten vajaatoiminta, aivoverenvuoto ja munuaisten repeämä.
Usein muodostuu munuaisoireyhtymä, kehittyy juxtaglomerulaarisen munuaislaitteiston iskemia ja reniini-angiotensiini-aldosteronijärjestelmän mekanismi häiriintyy.
Ruoansulatuskanavan puolelta havaitaan paikallisten ja hajautuneiden haavaumien, nekroosipesäkkeiden ja suoliston gangreenin kehittymistä, umpilisäkkeen tulehdusta. Potilailla on voimakas vatsakipuoireyhtymä, suolen verenvuotoa voi kehittyä, vatsakalvon ärsytyksen merkkejä ilmenee. Suolistonsisäisillä tulehdussairauksilla ei ole haavaisen paksusuolitulehduksen histologisia merkkejä. Saattaa olla sisäistä verenvuotoa, haimatulehdus ja haimanekroosi, pernan ja maksan infarkti.
Hermoston vaurioita voi monimutkaistaa aivoverisuonikriisin kehittyminen, joka ilmenee äkillisesti, päänsärkynä ja oksentamisella. Sitten potilas menettää tajuntansa, havaitaan kloonisia ja toonisia kouristuksia, äkillistä verenpainetautia. Hyökkäyksen jälkeen aivoihin ilmaantuu usein vaurioita, joihin liittyy katseen halvaantuminen, kaksoisnäkemys, nystagmus, kasvojen epäsymmetria ja näön heikkeneminen.
Yleensä periarteritis nodosa on hengenvaarallinen patologia ja vaatii mahdollisimman varhaista diagnoosia ja aggressiivista pysyvää hoitoa. Vain sellaisissa olosuhteissa on mahdollista saavuttaa vakaa remissio ja välttää vakavien vaarallisten seurausten kehittyminen.
Nodulaarisen periarteriitin tulos
Yli 70 %:lla potilaista, joilla on periarteritis nodosa, verenpaine kohoaa ja progressiivisen munuaisten vajaatoiminnan merkkejä kehittyy ensimmäisten 60 päivän kuluessa taudin alkamisesta. Hermoston vaurioituminen on mahdollista herkkyyden säilyttämisellä, mutta motorisen toiminnan rajoittamisella.
Vatsaontelon verisuonet voivat tulehtua, mikä johtaa vakavaan vatsakipuun. Vaarallisia komplikaatioita ovat usein mahalaukun ja suoliston haavaumat, sappirakon nekroosi, perforaatio ja vatsakalvotulehdus.
Sepelvaltimot kärsivät harvemmin, mutta myös seuraava lopputulos on mahdollinen: potilaille kehittyy sydäninfarkti. Kun verisuonet ovat vaurioituneet, tapahtuu aivohalvauksia.
Hoidon puuttuessa lähes kaikki potilaat kuolevat muutaman ensimmäisen vuoden aikana patologian alkamisesta. Yleisimmät kuolemaan johtavat ongelmat: laaja valtimotulehdus, infektioprosessit, sydänkohtaus, aivohalvaus.
Diagnostiikka periarteriitti nodosa
Diagnostiset toimenpiteet alkavat potilaan valitusten keräämisellä. Erityistä huomiota kiinnitetään ihottumien esiintymiseen, nekroottisten pesäkkeiden muodostumiseen ja haavaisiin ihovaurioihin, kipuihin ihottuman alueella, nivelissä, kehossa, raajoissa, lihaksissa sekä yleiseen heikkouteen.
Ihon ja nivelten ulkoinen tutkimus on pakollinen, ihottumien sijainti ja arkuusalue arvioidaan. Vauriot tunnustellaan huolellisesti.
Taudin aktiivisuuden tason arvioimiseksi suoritetaan laboratoriotestejä:
- yleinen kliininen yksityiskohtainen verikoe;
- yleinen terapeuttinen biokemiallinen verikoe;
- seerumin immunoglobuliinipitoisuuden arviointi veressä;
- komplementin ja sen fraktioiden tason tutkimus veressä;
- C-reaktiivisen proteiinin pitoisuuden arviointi veriplasmassa;
- reumatekijän määrittäminen;
- virtsanesteen yleinen tutkimus.
Nodosa-periarteriitilla virtsasta löytyy hematuriaa, sylindruriaa ja proteinuriaa. Verikoe paljastaa neutrofiilisen leukosytoosin, anemian ja trombosytoosin. Biokemiallista kuvaa edustaa y- ja α2-globuliinien, fibriinin, siaalihappojen, seromukoidin, C-reaktiivisen proteiinin fraktioiden lisääntyminen.
Diagnoosin selkeyttämiseksi suoritetaan instrumentaalinen diagnostiikka. Erityisesti tehdään tuki- ja liikuntaelimistön biopsia: sääreen tai etummaisen vatsan seinämästä otetusta biomateriaalista löytyy tulehduksellisia infiltraatteja ja nekroosialueita verisuonen seinämistä.
Periarteritis nodosaan liittyy usein aneurysmaalisia verisuonimuutoksia, jotka näkyvät silmänpohjan tutkimuksessa.
Munuaisten verisuonten Doppler-ultraääni auttaa määrittämään niiden ahtauman. Tavallinen rintakehän röntgenkuvaus visualisoi keuhkojen kuvion lisääntymisen ja sen kokoonpanon rikkoutumisen. Sydämen elektrokardiogrammi ja ultraäänitutkimus voivat havaita kardiopatian.
Mikrovalmiste, jota voidaan käyttää tutkimukseen, on suoliliepeen valtimo arteriitin eksudatiivisessa tai proliferatiivisessa vaiheessa, ihonalainen kudos, suraalihermo ja lihakset. Maksa- ja munuaisnäytteet voivat antaa väärän negatiivisen tuloksen näytteenottovirheen vuoksi. Lisäksi tällainen biopsia voi aiheuttaa verenvuotoa diagnosoimattomista mikroaneurysmoista.
Leikatun patologisesti muuttuneen kudoksen muodossa oleva makrovalmiste kiinnitetään etanolin, klooriheksidiinin ja formaliinin liuokseen histologista lisätutkimusta varten.
Biopsia kudoksesta, johon patologia ei vaikuta, on epäkäytännöllistä, koska periarteriitilla nodosa on fokaalinen luonne. Siksi biopsiaa varten otetaan kudosta, jonka vaurio vahvistetaan kliinisellä tutkimuksella.
Jos kliininen kuva on minimaalinen tai puuttuu, elektromyografia ja hermojohtavuuden arviointimenetelmät voivat tunnistaa ehdotetun biopsian alueen. Ihovaurioiden sattuessa on suositeltavaa poistaa biomateriaali syvistä kerroksista tai PZhK:sta, pintakerroksia lukuun ottamatta (osoita virheellisiä indikaattoreita). Myös kivesten biopsia on usein sopimatonta.
Diagnostiset kriteerit
Nodulaarisen periarteriitin diagnoosi tehdään anamneesitietojen, tyypillisten oireiden ja laboratoriodiagnostiikan tulosten perusteella. On syytä huomata, että laboratorioparametrien muutokset ovat epäspesifisiä, koska ne heijastavat pääasiassa patologisen aktiivisuuden vaihetta. Tämän perusteella asiantuntijat erottavat seuraavat taudin diagnostiset kriteerit:
- Lihaskipu (etenkin alaraajoissa), yleinen heikkous. Diffuusi myalgia, joka ei vaikuta alaselän ja hartioiden alueeseen.
- Kivut kiveksissä, jotka eivät liity tartuntaprosesseihin tai traumaattisiin vammoihin.
- Epätasainen syanoosi raajojen ja kehon iholla, kuten livedo reticularis.
- Painonpudotus yli 4 kg, joka ei liity ruokavalioon ja muihin ruokavalion muutoksiin.
- Polyneuropatia tai mononeuriitti kaikilla neurologisilla oireilla.
- Diastolisen verenpaineen nousu yli 90 mmHg. Taide.
- Veren urean (yli 14,4 mmol / litra - 40 mg%) ja kreatiniinin (yli 133 μmol / litra - 1,5 mg%) nousu, joka ei liity kuivumiseen tai virtsateiden tukkeutumiseen.
- HBsAg:n tai vastaavien vasta-aineiden esiintyminen veressä (virushepatiitti B).
- Verisuonten muutokset arteriogrammissa aneurysmien ja viskeraalisten valtimoiden tukkeumien muodossa ilman yhteyttä ateroskleroottisiin muutoksiin, fibromuskulaarisiin dysplastisiin prosesseihin ja muihin ei-inflammatorisiin patologioihin.
- Verisuonten seinämien granulosyyttisten ja mononukleaaristen solujen infiltraation havaitseminen pienten ja keskikokoisten valtimoiden verisuonista otetun biomateriaalin morfologisen diagnosoinnin aikana.
Vähintään kolmen kriteerin vahvistaminen mahdollistaa periarteriitis nodosa -diagnoosin.
Luokittelu
Nodulaariselle periarteriitille ei ole yleisesti hyväksyttyä luokitusta. Asiantuntijat yleensä systematisoivat taudin etiologisten ja patogeneettisten merkkien, histologisten ominaisuuksien, kulun vaikeusasteen ja kliinisen kuvan mukaan. Suurin osa ammatinharjoittajista käyttää morfologista luokittelua, joka perustuu kudosten kliinisiin muutoksiin, lokalisoinnin syvyyteen ja vaurioituneiden suonten kaliiperiin.
Seuraavat sairauden kliiniset tyypit jaetaan:
- Klassiselle variantille (munuais-viskeraalinen, munuaispolyneuriitti) on ominaista munuaisten, keskushermoston, ääreishermoston, sydämen ja ruoansulatuskanavan vauriot.
- Monoorgan-nodulaarinen variantti - lievä patologia, joka ilmenee visseropatiana.
- Dermatotrombanginen variantti on hitaasti etenevä muoto, johon liittyy verenpaineen nousu, neuriitin kehittyminen ja perifeerisen verenkierron heikkeneminen johtuen kyhmyjen esiintymisestä verisuonten luumenissa.
- Keuhko (astmaattinen) variantti - ilmenee keuhkojen muutoksina, keuhkoastma.
Kansainvälisen ICD-10-luokituksen mukaan nodulaarinen verisuonitulehdus kuuluu luokkaan M30 seuraavasti:
- M30.1 - allerginen tyyppi, jolla on keuhkovaurio.
- M30.2 - nuorten tyyppi.
- M30.3 - muutokset limakalvokudoksissa ja munuaisissa (Kawasaki-oireyhtymä).
- M30.8 - muut ehdot.
Nodulaarisen periarteriitin kulun luonteen mukaan seuraavat patologian muodot jaetaan:
- Fuminantti muoto on pahanlaatuinen prosessi, jossa munuaiset vaikuttavat, esiintyy suoliston verisuonten tromboosi, suolistosilmukoiden nekroosi. Ennuste on erityisen negatiivinen, potilas kuolee vuoden kuluessa taudin alkamisesta.
- Nopea muoto ei etene liian nopeasti, mutta sillä on muuten paljon yhteistä fulminantin kurssin kanssa. Eloonjääminen on huono, usein potilaat kuolevat äkilliseen munuaisvaltimon repeämään.
- Uusiutuvalle muodolle on ominaista sairausprosessin pysähtyminen hoidon seurauksena. Patologian kasvu kuitenkin jatkuu lääkkeiden annoksen pienentyessä tai muiden provosoivien tekijöiden vaikutuksesta - esimerkiksi tarttuvan ja tulehdusprosessin kehittymisen taustalla.
- Hidas muoto on useimmiten tromboangiitti. Se ulottuu ääreishermoihin ja verisuoniin. Sairaus voi vähitellen voimistua vuosikymmenen tai jopa pidemmänkin ajan, mikäli vakavia komplikaatioita ei esiinny. Potilas muuttuu vammaiseksi, hän tarvitsee jatkuvaa hoitoa.
- Hyvänlaatuista muotoa pidetään periarteriitin nodosan lievimpänä muunnelmana. Sairaus etenee eristyksissä, tärkeimmät ilmenemismuodot löytyvät vain iholta, on pitkiä remissiojaksoja. Potilaiden eloonjäämisaste on suhteellisen korkea - pätevän ja säännöllisen hoidon alaisena.
Kliiniset ohjeet
Periarteriitti nodosa -diagnoosi tulee perustella asianmukaisilla kliinisillä oireilla ja laboratoriodiagnostisilla tiedoilla. Positiiviset biopsiaarvot ovat tärkeitä taudin vahvistamiseksi. Varhainen mahdollinen diagnoosi on tarpeen: kiireellisesti aggressiivinen hoito tulee aloittaa ennen kuin patologia leviää elintärkeisiin elimiin.
Kliiniset oireet periarteriitissa nodosassa erottuvat selvästä polymorfismista. Taudin oireet HBV:n kanssa ja ilman ovat samanlaisia. Akuutein kehitys on tyypillistä lääkkeen synnyn patologialle.
Potilaille, joilla epäillään nodosaa periarteriittia, suositellaan tekemään histologia, joka paljastaa tyypillisen kuvan fokaalisesta nekrotisoivasta arteriitista, johon liittyy sekasolujen infiltraatiota suonen seinämässä. Kaikkein informatiivisina pidetään luustolihasten biopsiaa. Sisäelinten biopsian aikana sisäisen verenvuodon riski kasvaa merkittävästi.
Hoitotaktiikoiden määrittämiseksi potilaat, joilla on periarteritis nodosa, tulee jakaa patologian vaikeusasteen sekä taudin kulun refraktaarisen tyypin mukaan, jolle ei ole ominaista käänteinen oireenmukainen kehitys tai jopa kliinisen lisääntymisen aktiivisuus vasteena puolitoista kuukautta kestäneelle klassiselle patogeneettiselle terapialle.
Differentiaalinen diagnoosi
Periarteritis nodosa erottuu ensisijaisesti muista tunnetuista systeemisistä patologioista, jotka vaikuttavat sidekudokseen.
- Mikroskooppinen polyarteriitti on nekrotisoivan vaskuliitin muoto, joka vaikuttaa kapillaarisuoniin, samoin kuin laskimoihin ja arterioleihin, jolloin muodostuu neutrofiilien vastaisia vasta-aineita. Sairaudelle on tyypillistä glomerulonefriitin ilmaantuminen, myöhäinen asteittainen verenpaineen nousu, nopeasti lisääntyvä munuaisten vajaatoiminta, nekrotisoivan alveoliitin ja keuhkoverenvuoto.
- Wegenerin granulomatoosiin liittyy kudosta tuhoavien muutosten kehittyminen. Nenäontelon limakalvolle ilmaantuu haavaumia, nenän väliseinä on rei'itetty ja keuhkokudos hajoaa. Neutrofiilien vastaisia vasta-aineita havaitaan usein.
- Reumatoidiselle vaskuliitille on ominaista trofisten haavaisten leesioiden ilmaantuminen jaloissa, polyneuropatian kehittyminen. Diagnoosin aikana niveloireyhtymän astetta arvioidaan välttämättä (eroosion polyartriitin esiintyminen nivelten konfiguraation rikkomisella), havaitaan reumatekijä.
Lisäksi septisen embolian, vasemman eteisen myksooman taustalla esiintyy periarteritis nodosaa muistuttavia iho-oireita. On tärkeää sulkea pois septiset tilat jo ennen immunosuppressanttien käyttöä periarteriitin nodosa-hoidossa.
Lymen tautia (toinen nimi on borrelioosi) sairastavilla potilailla esiintyy yhdistelmä oireita, kuten polyneuropatia, kuume ja polyartriitti. Taudin sulkemiseksi pois on tarpeen jäljittää epidemiologinen historia. Seuraavat hetket antavat sinun epäillä borrelioosia:
- punkkien puremat;
- vierailut luonnollisille polttoalueille erityisen punkkitoiminnan aikana (myöhään keväällä - alkusyksystä).
Diagnoosin tekemiseksi tehdään verikoe, jolla tarkistetaan Borrelian vasta-aineiden esiintyminen.
Kuka ottaa yhteyttä?
Hoito periarteriitti nodosa
Hoidon tulee olla mahdollisimman varhaista ja pitkitettyä, ja yksilöllinen hoito-ohjelma on määrättävä kliinisten oireiden vakavuudesta ja periarteriitin nodosa-vaiheesta riippuen.
Akuutissa jaksossa vuodelepo on pakollinen, mikä on erityisen tärkeää, jos periarteriitis nodosa patologiset pesäkkeet sijaitsevat alaraajoissa.
Hoidon lähestymistapa on aina monimutkainen, ja suositeltu syklofosfamidin lisääminen (suun kautta 2 mg / kg päivässä), mikä edistää remission alkamisen nopeuttamista ja pahenemistiheyden vähenemistä. Tartuntakomplikaatioiden välttämiseksi syklofosfamidia käytetään vain, jos prednisoloni ei tehoa.
Yleensä hoito on usein tehotonta. Kliinisen kuvan intensiteettiä voidaan heikentää, jos prednisolonia määrätään varhaisessa vaiheessa vähintään 60 mg / vrk suun kautta. Lapsipotilaille on tarkoituksenmukaista määrätä normaalia immunoglobuliinia suonensisäistä antoa varten.
Hoidon laatua arvioidaan positiivisen dynamiikan läsnä ollessa kliinisen kulun aikana, laboratorio- ja immunologisten arvojen stabiloituessa ja tulehdusreaktion aktiivisuuden vähenemisessä.
On suositeltavaa korjata tai radikaalisti poistaa samanaikaiset sairaudet, jotka voivat vaikuttaa haitallisesti periarteriitis nodosa -kulkuun. Tällaisia patologioita ovat kroonisen tulehduksen pesäkkeet, diabetes mellitus, kohdun fibroidit, krooninen laskimoiden vajaatoiminta jne.
Eroosioiden ja haavaumien ulkoiseen hoitoon käytetään 1-2 % aniliiniväriliuoksia, epitelisoivia voidevalmisteita (Solcoseryl), hormonaalisia voiteita, entsyymiaineita (Iruskol, Himopsin), Dimexide-applikaattoria. Käytä solmukohdissa kuivaa lämpöä.
Lääkkeet
Lääkkeet, jotka ovat tehokkaita periarteriitin nodosan hoidossa:
- Glukokortikoidit: Prednisoloni 1 mg/kg kahdesti päivässä suun kautta 2 kuukauden ajan, annosta pienennetään edelleen 5-10 mg:aan/vrk aamulla (päivästä toiseen), kunnes kliiniset oireet häviävät. Mahdolliset sivuvaikutukset: maha- ja pohjukaissuolihaavan paheneminen tai kehittyminen, heikentynyt vastustuskyky, turvotus, osteoporoosi, sukupuolihormonien erityksen heikkeneminen, kaihi, glaukooma.
- Immunosuppressantit (jos glukokortikoidit ovat tehottomia), sytostaatit (atsatiopriini patologian aktiivisessa vaiheessa, 2-4 mg / kg päivässä kuukauden ajan, siirtymällä edelleen ylläpitoannokseen 50-100 mg / vrk puolentoista tunnin ajan kahteen vuoteen), syklofosfamidia suun kautta 1-2 mg/kg vuorokaudessa 2 viikon ajan ja annosta pienennetään edelleen asteittain. Kun patologinen prosessi lisääntyy voimakkaasti, määrätään 4 mg / kg päivässä kolmen päivän ajan, sitten 2 mg / kg päivässä viikon ajan, ja annosta vähennetään asteittain kolmen kuukauden aikana. Hoidon kokonaiskesto on vähintään yksi vuosi. Mahdolliset sivuvaikutukset: hematopoieettisen järjestelmän tukahduttaminen, heikentynyt vastustuskyky infektioille.
- Pulssihoito metyyliprednisolonia 1000 mg tai deksametasonia 2 mg/kg päivässä suonensisäisesti kolmen päivän ajan. Samanaikaisesti ensimmäisenä päivänä syklofosfamidia annetaan 10-15 mg/kg vuorokaudessa.
Yhdistetty hoito-ohjelma glukokortikoidien ja sytostaattien käytön kanssa on perusteltua:
- efferenttihoito plasmafereesin, lymfosytofereesin, immunosorption muodossa;
- antikoagulanttihoito (hepariini 5 tuhatta yksikköä 4 kertaa päivässä, enoksipariini 20 mg päivässä ihonalaisesti, nadropariini 0,3 mg päivässä ihonalaisesti;
- verihiutaleiden vastainen hoito (pentoksifylliini 200-600 mg päivässä suun kautta tai 200-300 mg päivässä suonensisäisesti; dipyridamoli 150-200 mg päivässä; Reopoliglyukiini 400 mg laskimoon tiputettuna, joka toinen päivä, 10 infuusiona 75 mg päivässä; klopidogreelia 75 mg päivässä );
- ei-steroidiset tulehduskipulääkkeet, ei-selektiiviset COX-estäjät (diklofenaakki 50-150 mg päivässä, ibuprofeeni 800-1200 mg päivässä);
- selektiiviset COX-2-estäjät (Meloxicam tai Movalis 7,5-15 mg päivässä päivittäin aterioiden yhteydessä, Nimesulide tai Nimesil 100 mg kahdesti päivässä, Selekoksibi tai Celebrex 200 mg päivässä);
- aminokoliiniaineet (hydroksiklorokiini 0,2 g päivässä);
- angioprotektorit (Pamidin 0,25-0,75 mg kolme kertaa päivässä, ksantinolinikotinaatti 0,15 g kolme kertaa päivässä, kuukauden ajan);
- entsyymivalmisteet (Wobenzym 5 tablettia kolme kertaa päivässä 21 päivän ajan, sitten - 3 tablettia kolme kertaa päivässä pitkään);
- antiviraaliset ja antibakteeriset lääkkeet;
- oireenmukaiset lääkkeet (verenpaineen normalisoimiseksi, sydämen toiminnan normalisoimiseksi jne.);
- vasodilataattorit ja kalsiumkanavasalpaajat (esim. Corinfar).
Syklofosfamidihoitoa suoritetaan vain, jos siihen on vahvat indikaatiot ja jos glukokortikosteroidilääkkeet ovat tehottomia. Lääkkeen ottamisen mahdolliset sivuvaikutukset: myelotoksiset ja hepatotoksiset vaikutukset, anemia, steriili verenvuotokystiitti, vaikea pahoinvointi ja oksentelu, sekundaarinen infektio.
Immunosuppressiivisten lääkkeiden hoidon yhteydessä tulee seurata kuukausittain veriarvoja (yleinen verenkuva, verihiutaleiden määrä, seerumin maksan transaminaasien, alkalisen fosfataasin ja bilirubiinin aktiivisuus).
Systeemiset glukokortikosteroidit otetaan (annostetaan) pääasiassa aamulla, jolloin annostusta pienennetään asteittain ja antoväliä pidennetään (johdanto).
Fysioterapiahoito
Nodulaarisen periarteriitin fysioterapia on vasta-aiheista.
Yrttihoito
Huolimatta siitä, että periarteritis nodosa on melko harvinainen patologia, tälle häiriölle on edelleen vaihtoehtoisia hoitoja. Yrttihoidon mahdollisuudesta on kuitenkin sovittava etukäteen hoitavan lääkärin kanssa, koska on otettava huomioon taudin vakavuus ja ei-toivottujen sivuvaikutusten todennäköisyys.
Periarteritis nodosan alkuvaiheessa kasviperäisten valmisteiden käyttö voi olla perusteltua.
- Laita lihamyllyn läpi kolme keskikokoista sitruunaa, 5 rkl. L. Neilikka, sekoitetaan 500 ml:aan hunajaa ja kaada 0,5 litraa vodkaa. Kaikki sekoitetaan hyvin, kaadetaan purkkiin, suljetaan kannella ja lähetetään jääkaappiin 14 päiväksi. Seuraavaksi tinktuura suodatetaan ja alkaa ottaa 1 rkl. L. Kolme kertaa päivässä, puoli tuntia ennen ateriaa.
- Kasvisekvivalenttiseos valmistetaan tansy-, immortelle- ja elecampane-juurakoista. Ota 1 rkl. L. Seos, kaada lasillinen kiehuvaa vettä, vaadi puoli tuntia. Ota 50 ml infuusiota kolme kertaa päivässä ennen ateriaa.
- Vastaava seos valmistetaan kuivatuista violeteista kukista, lankalehdistä ja kuivatuista puolukoista. Kaada 2 rkl. L. Seos 0,5 litraa kiehuvaa vettä, vaadi kunnes jäähtyy. Ota 50 ml 4 kertaa päivässä aterioiden välillä.
- Sekoita 1 rkl. L. Immortelle, koiruoho ja elecampane, kaada 1 litra. Kiehuvaa vettä, vaadi kaksi tuntia. Seuraavaksi infuusio suodatetaan ja otetaan kolme kertaa päivässä, 100 ml.
Yksinkertainen ja tehokas tapa vahvistaa verisuonten seinämiä periarteriitilla nodosa on vihreän teen säännöllinen käyttö. Juomaa tulee juoda 3 kupillista joka päivä. Lisäksi voit ottaa vieheen tai ginsengin alkoholitinktuureja, jotka auttavat sinua pääsemään eroon taudin ei-toivotuista ilmenemismuodoista mahdollisimman pian. Tällaisia tinktuureja voi ostaa mistä tahansa apteekista.
Leikkaus
Kirurginen hoito ei ole pääasiallinen periarteriitis nodosa. Leikkaus voidaan osoittaa vain kriittisessä ahtautumistilassa, joka on kliinisesti aiheutunut alueellisesta iskemiasta tai päävaltimoiden tukoksen yhteydessä (Takayasun valtimotulehdus). Muita kirurgisen hoidon indikaatioita ovat:
- obliterans tromboangiiitti;
- perifeerinen gangreeni ja muut peruuttamattomat muutokset kudoksissa;
- subfaryngeaalinen ahtauma Wegenerin granulomatoosissa (henkitorven mekaaninen laajeneminen yhdistettynä paikalliseen glukokortikosteroidien käyttöön).
Kiireellistä leikkausta määrätään vatsan komplikaatioihin: suoliston perforaatiot, vatsakalvontulehdus, suolistoinfarkti jne.
Ennaltaehkäisy
Ei ole selkeää käsitettä periarteriitin nodosan ehkäisystä, koska taudin todellisia syitä ei täysin tunneta. Sinun tulee ehdottomasti välttää altistumista tekijöille, jotka voivat provosoida patologian kehittymistä: vältä hypotermiaa, fyysistä ja psykoemotionaalista ylikuormitusta, noudata terveellisiä elämäntapoja, syö oikein, suojaa itseäsi bakteeri- ja virusinfektioilta.
Kun taudin ensimmäiset epäilyttävät merkit ilmaantuvat, sinun on mentävä lääkäriin mahdollisimman pian: tässä tapauksessa mahdollisuudet diagnosoida ja hoitaa periarteriitti nodosa sen kehityksen alkuvaiheessa kasvavat.
Taudin pahenemisen ehkäisy potilailla, joilla on periarteritis nodosa remissio, rajoittuu säännölliseen hoitoon, järjestelmälliseen ylläpitoon ja vahvistavaan hoitoon, allergeenien eliminointiin, itselääkityksen ja hallitsemattoman lääkityksen ehkäisyyn. Potilaiden, joilla on vaskuliitti tai periarteritis nodosa, ei tule saada seerumeita tai rokotuksia.
Ennuste
Ilman nodulaarisen periarteriitin hoitoa 95 potilaalla sadasta kuolee viiden vuoden sisällä. Samaan aikaan suurin osa potilaiden kuolemantapauksista tapahtuu taudin ensimmäisten 90 päivän aikana. Tämä voi tapahtua, jos patologia on diagnosoitu väärin tai liian myöhään.
Tärkeimmät kuolinsyyt periarteriitissa nodosassa ovat laaja verisuonitulehdus, tarttuvien patologioiden lisäys, sydänkohtaus ja aivohalvaus.[15]
Glukokortikoidilääkkeiden oikea-aikainen käyttö lisää viiden vuoden eloonjäämisastetta yli puolella. Vielä optimaalisempi vaikutus voidaan saavuttaa yhdistämällä glukokortikosteroideja sytostaattien kanssa. Jos on mahdollista saavuttaa taudin oireiden täydellinen häviäminen, sen pahenemisen todennäköisyyden arvioidaan olevan noin 56-58%. Selkärangan rakenteiden ja aivojen vaurioita pidetään epäedullisena tekijänä ennusteen kannalta.[16]
Lapsuudessa geneettisesti määrätty periarteriitti nodosa paranee täysin noin joka toisessa tapauksessa. 30 %:lla lapsista taudilla on jatkuva oireiden katoaminen jatkuvan lääketieteellisen tuen taustalla. Kuolleisuus varhaisessa iässä on 4 %: kuolema johtuu aivorakenteiden, aivohermojen vaurioista.[17]
Hyvästä lopputuloksesta huolimatta periarteritis nodosa vaatii säännöllistä reumatologista seurantaa. [18]Relapsien välttämiseksi potilaan tulee varoa tartuntatauteja, äkillisiä lämpötilan muutoksia ja itsehoitovaihtoehtoja. Joissakin tapauksissa uusiutumista voi aiheuttaa raskaus tai abortti.

