
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Candidal vulvovaginiitti
Lääketieteen asiantuntija
Viimeksi tarkistettu: 29.06.2025
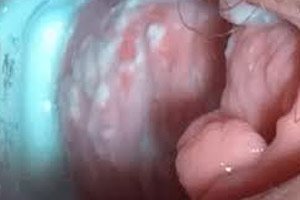
Vulvovaginiitti eli kandidiaasi on yksi yleisimmistä lisääntymisikäisten naisten patologioista. Taudille on ominaista tulehdusprosessi, jonka aiheuttavat Candida-suvun eri sienilajit. Hoitoa jatketaan, kunnes patologiset oireet häviävät.
Onko candida vulvovaginiitti hiivasieni?
Kandidiaasi vulvovaginiitti eli hiivatulehdus on sairaus, joka kehittyy opportunistisen Candida-sieniflooran lisääntyneen aktiivisuuden seurauksena. Tällaista flooraa esiintyy normaalisti ihmiskehon limakalvoilla, mutta tulehdusprosessi ja sitä vastaavat patologiset oireet ilmenevät, kun emättimen mikroflooran tasapaino häiriintyy. [ 1 ] Sitä suosivat alentunut immuniteetti, erilaiset tartuntataudit ja muut tulehdusprosessit. Ongelmaan liittyy epämiellyttäviä tuntemuksia, patologista vuotoa, epämiellyttävä haju jne. Candida vulvovaginiitti on noin kolmanneksen vulvovaginiitin syy. [ 2 ].
Ero on siinä, että hiivatulehdus voi ilmetä paitsi vulvovaginiitina. Kandidiaasi vaikuttaa usein suuonteloon ja virtsajärjestelmään, myös miehillä.
Vain asiantuntija voi määrittää taudin tyypin ja tehdä oikean diagnoosin asianmukaisten diagnostisten toimenpiteiden suorittamisen jälkeen.
Epidemiologia
Vulvovaginiitti eli kandidiaasi on jo vuosia ollut johtava gynekologisten tulehdussairauksien aiheuttaja naisilla. Patologian esiintymistiheys on melko korkea:
- Ainakin 75 prosentilla naisista on ollut kandidaalinen vulvovaginiitti ainakin kerran elämänsä aikana;
- Vähintään 50 prosentilla naisista oli toistuvia sairausjaksoja;
- Noin 8 prosentilla on usein toistuvaa, pitkittynyttä vulvovaginaalista kandidiaasia. [ 3 ]
Yleisesti ottaen uskotaan, että kandidaalinen vulvovaginiitti aiheuttaa 15–30 % alempien sukupuolielinten tulehdusprosessien oireista. Siksi tautia voidaan pitää yleisimpinä kaikista gynekologisista sairauksista.
Tähän mennessä on kuvattu yli 170 hiivamaisen sieniflooran biodiversiteettiä edustavaa edustajaa. Näistä ylivoimainen määrä – yli 85 % – on Candida albicansia.
Oireetonta Candida-flooran kantajuutta esiintyy noin 18 prosentilla hedelmällisessä iässä olevista ei-raskaana olevista potilaista.
Syyt kandidaalinen vulvovaginiitti
Tiedetään, että sieniflooraa esiintyy normaalisti suuontelon, emättimen ja paksusuolen normaalissa mikrobiomissa. Yli puolentoista sadan eristetyn Candida-lajin joukossa vain yhdeksän katsotaan olevan patogeeninen ihmiskeholle. Noin 90 % kaikista Candida-vulvovaginiitin potilaiden emättimestä löydetyistä hiivasieni-infektiokannoista on Candida albicans. Paljon harvinaisempia, mutta silti esiintyviä ovat Candida glabrata, tropicalis ja parapsilosis. Näiden leesioiden oireet eivät yleensä eroa toisistaan, vaikka Candida-vulvovaginiitin yleisimmin aiheuttava tekijä, Candida albicans, liittyy harvemmin taudin pitkittyneeseen muotoon. Candida on kuitenkin osa normaalia flooraa monilla naisilla ja sitä havaitaan 10 %:lla oireettomista naisista. [ 4 ]
Candida-ihottuman aiheuttama vulvovaginiitti alkaa useimmiten heikentyneen immuniteetin taustalla. Taudinaiheuttaja alkaa lisääntyä aktiivisesti, ja ensimmäiset oireet, epämukavuus ja vuoto, ilmestyvät. [ 5 ]
Sieni-infektion lisääntyminen liittyy useimmiten:
- Stressillä;
- Yleinen dysbioosi, diabeteksen epätasapaino;
- Tarttuva tulehdus;
- Raskauden aikana muut hormonaaliset muutokset;
- Immuunivastetta heikentävien lääkkeiden ja antibioottien käytön yhteydessä;
- Huonolla ruokavaliolla, syömällä paljon makeisia;
- Kroonisten sairauksien läsnä ollessa, jotka heikentävät kehon immuunipuolustusta;
- Riittämättömän intiimihygienian, synteettisten siteiden ja huonolaatuisten alusvaatteiden käytön vuoksi.
Riskitekijät
Vulvovaginiitin kehittymiseen vaikuttaa useita tekijöitä, mutta ne eivät ole patologisen prosessin suoria syitä. Tällaisia tekijöitä ovat:
- Intiimin hygienian sääntöjen noudattamatta jättäminen, alusvaatteiden ja imukykyisten tyynyjen ennenaikainen vaihtaminen;
- Siveettömät seksuaaliset suhteet;
- Vaippaihottuman esiintyminen ulkoisten sukupuolielinten taitoksissa (esim. lihavuus);
- Ihosairaudet (psoriaasi, ekseema);
- Kohdun laskeuma, emättimen laskeuma;
- Anaalihalkeamat, peräsuolen ja emättimen patologiat, peräpukamat;
- Sukupuolielinten lähellä sijaitsevat paiseet, karbunkulit ja furunkulit;
- Voimakkaiden hormonaalisten hyppäysten jaksot, mukaan lukien raskaus;
- Kemoterapia, antibioottihoito, hormonikorvaushoito;
- Sädehoito;
- Erilaiset lisääntymiselinten krooniset sairaudet;
- Jyrkkä immuniteetin lasku, pitkittyneet tartuntataudit, kasvainprosessit, kirurgiset leikkaukset.
Potilailla, joilla on toistuva kandidiaasin aiheuttama vulvovaginiitti, joka määritellään neljäksi tai useammaksi viljelyllä varmistetun kandidiaasin aiheuttaman vulvovaginiittijaksoksi, on altistavia geneettisiä tekijöitä, jotka tekevät heistä alttiita toistuville sieni-infektioille. Nämä tekijät voivat myös aiheuttaa alttiutta Candida-yliherkkyysreaktioille. [ 6 ]
Synnyssä
Kandidiaasi eli vulvovaginiitti on tartuntatauti, joka vaikuttaa vulvaan ja emättimeen. Prosessin laukaisevat Candida-sukuun kuuluvat hiivan kaltaiset sienet. Se vaikuttaa sekä aktiivisessa hedelmällisessä iässä oleviin naisiin että tyttöihin tai vaihdevuosien ohittaneisiin naisiin.
Kandidaalisen vulvovaginiitin kehittymisen patogeneesi on melko monimutkainen eikä täysin ymmärretä. Sairautta sairastavilla potilailla tai sieni-infektion kantajilla havaituilla Candida-kannoilla on samat biokemialliset parametrit. Siksi voidaan päätellä, että elimistön yleisen tilan merkitys infektioprosessin kehittymisessä ei ole vähäinen.
Kehitys etenee vaiheittain:
- Sienen tarttuminen limakalvokudokseen.
- Taudinaiheuttajan leviäminen limakalvokudoksen läpi.
- Sienien tunkeutuminen epiteelikerrokseen voittamalla limakalvoepiteelin kalvon, tunkeutumalla edelleen sidekudosrakenteeseen.
- Infektion pääsy verisuoniverkostoon, leviäminen muihin elimiin ja järjestelmiin.
Taudin lievä kulku voi pysähtyä mihin tahansa näistä vaiheista.
Useimmissa tapauksissa vain emättimen epiteelin pinnalliset kerrokset vaurioituvat, mutta tämä prosessi voi kestää vuosia. Mikrobiomin tasapainon muutos voi pahentaa tautia tai johtaa remissioon tai toipumiseen. [ 7 ]
Oireet kandidaalinen vulvovaginiitti
Riippumatta provosoivista tekijöistä, kandidaalisen vulvovaginiitin oireet ovat lähes aina samat ja riippuvat vain sieniprosessin vaiheesta.
Taudin akuutille kululle on ominaista voimakkaan tulehdusreaktion elävät ilmentymät. Ensimmäisiä oireita ovat yleensä kutina ja kivuliaat tuntemukset, jotka voimistuvat virtsatessa tai seksuaalisessa kontaktissa, sekä motorinen aktiivisuus.
Alustavassa tutkimuksessa voidaan havaita häpyhuulten turvotusta, ulkosynnyttimien ja reisien tai välilihan punoitusta. Ulkoisten sukupuolielinten alueella voi esiintyä eroosiota. Neuroottisia oireita ja unettomuutta voi esiintyä.
Kandidaalisen vulvovaginiitin eritteet voivat olla sekä runsaita että kohtalaisia, usein "juustomassan" tyyppisiä, harvemmin - vetisiä, sameanvihertäviä ja epämiellyttävän hajuisia.
Laiminlyötyjä vaiheita kandidaalisissa vaurioissa voi seurata nouseva infektio: potilailla havaitaan ooforiittia, endometriittiä, munanjohtimien tulehdusta, ja relapseja esiintyy jopa pienimmän hypotermian tai ruokavaliovirheiden (makeisten, mausteisten mausteiden jne. kulutus) vaikutuksen alaisena.
Candida vulvovaginiitti lapsilla
Alle 18-vuotiaiden tyttöjen Candida vulvovaginiitti johtuu myös Candida-suvun hiivamaisista sienistä. Vastasyntyneiden infektion pääasiallinen syy on äidin synnytyksen aikainen infektio. Vauvan kulkiessa synnytyskanavan läpi sienikasvuston edustajat jäävät iholle ja limakalvoille, jotka alkavat myöhemmin aktiivisesti lisääntyä ja kehittyä. Lisäksi infektio on mahdollinen, jos vauva kylvetetään kylpyammeessa, jossa aiemmin pesi hiivasientä sairastava perheenjäsen.
Murrosiässä kandidaalinen vulvovaginiitti voi esiintyä voimakkaiden hormonaalisten muutosten taustalla.
Monissa tapauksissa havaitaan sieniflooran lisääntynyttä lisääntymistä:
- Pitkäaikainen ja satunnaisesti käytetty antibioottihoito;
- Jyrkän immuniteetin laskun, usein vilustumisen;
- Diabetes mellituksessa, aineenvaihduntahäiriöissä, allergioissa, keuhkoastmassa;
- Usein esiintyviin ruoansulatusvaivoihin;
- Keskosilla imeväisillä;
- Kuivissa, kuumissa olosuhteissa;
- Asuminen epäsuotuisissa terveys- ja hygieniaolosuhteissa.
Lapsen diagnoosin tekee lastenlääkäri tutkimuksen ja laboratorio- ja instrumentaalisten diagnostiikoiden tulosten perusteella.
Candida vulvovaginiitti raskauden aikana
Sieni-infektion voimakas kasvu raskauden aikana on melko yleinen ilmiö. Useimmiten ongelma havaitaan toisen kolmanneksen lopussa tai kolmannen kolmanneksen alussa. On tärkeää tunnistaa tauti ajoissa ja poistaa se ennen synnytyksen alkua, mikä auttaa sulkemaan pois komplikaatioiden kehittymisen ja vauvan tartunnan.
Vulvovaginiitin kehittymisen riski on merkittävästi suurempi niillä odottavilla äideillä, joilla on ollut kandidiaasi ainakin kerran ennen raskautta.
Lähes välittömästi hedelmöittymishetkestä lähtien naisen kehossa tapahtuu merkittäviä muutoksia, jotka vaikuttavat dramaattisesti kaikkien järjestelmien ja elinten toimintaan. Hormonaalinen tila muuttuu, naissukupuolihormonien tuotanto lisääntyy, immuunijärjestelmä heikkenee, minkä tulisi erityisesti kontrolloida opportunististen mikro-organismien aktiivisuutta ja suhdetta. Lisäksi voimakkaat hormonaaliset hyppäykset muuttavat emättimen mikroflooran tasapainoa, mikä lisää merkittävästi naisten alttiutta kaikenlaisille infektioille.
Jos raskaana olevaa naista, jolla on kandidiaasi vulvovaginitis, hoidetaan oikea-aikaisesti ja asianmukaisesti, hänelle tai syntymättömälle lapselle ei ole riskejä. Jos tauti etenee ja potilas kieltäytyy hoidosta peläten vahingoittavansa sikiötä, seuraukset voivat olla varsin epäsuotuisat. On tärkeää ymmärtää, että nykyaikaisella lääkkeellä on suuri määrä lääkkeitä, jotka ovat turvallisia käyttää raskauden aikana. Tällaiset lääkkeet selviytyvät onnistuneesti kandidiaasista eivätkä aiheuta uhkaa syntymättömälle lapselle.
Lomakkeet
Kroonisen kandidaalisen vulvovaginiitin kulun varianttien mukaan (kesto yli kolme kuukautta), akuutti (alle kuukausi) ja subakuutti vulvovaginiit (kesto yhdestä kolmeen kuukauteen).
Kurssin luonteen mukaan erotetaan pysyvä (vakaa kurssi) ja toistuva kandidaalinen vulvovaginiitti (kulkee usein pahenemisvaiheiden ja remissioiden kera).
Etiologiasta riippuen vulvovaginiitti ei ole pelkästään kandidiaasin aiheuttama, vaan myös bakteeriperäinen, ärsytysperäinen, allerginen ja spesifinen. Spesifisten tulehdusten joukossa yleisimpiä ovat tuberkuloottinen, gonorreaalinen, syfilittinen, syfilittinen, trikomonadaalinen ja harvemmin virusperäinen vulvovaginiitti.
Erota myös erikseen kandidiaasi, jolle on tyypillistä oireiden puuttuminen ja hiivamaisten sienten havaitseminen pieninä määrinä mikrobiologisen diagnoosin aikana.
Komplikaatiot ja seuraukset
Aluksi kandidaalinen vulvovaginitis voi olla epämääräinen, lievästi ilmenevä oireyhtymä, joka on erityisen havaittavissa kuukautisvuodon aikana emättimen ympäristön muutosten taustalla. Jos ongelmaa ei hoideta, tauti etenee. Kaikenlaisten komplikaatioiden kehittymisen riski kasvaa, kuten:
- Limakalvojen hyperemia sukupuolielinten alueella;
- Mikromurtumien, haavaumien muodostuminen;
- Usein toistuvat kandidaalisen vulvovaginiitin pahenemisvaiheet;
- Infektion leviäminen läheisiin kudoksiin ja elimiin;
- Lisääntymis- ja virtsaelinten usein esiintyvät tulehdusprosessit;
- Immuunipuolustusjärjestelmän heikkous;
- Hedelmättömyys.
Epäsuotuisia seurauksia voi esiintyä, jos nainen jättää taudin hoidon huomiotta raskauden aikana. Harvinaisissa tapauksissa sieni-infektio on tunkeutunut istukan kalvoon ja johtanut sikiön kohdunsisäiseen tulehdukseen. Useimmiten vauvat kuitenkin saavat kandidiaasin synnytyksen aikana, kun tauti etenee synnytyskanavan läpi.
Monimutkaiset kandidaalisen vulvovaginiitin muodot ovat vaarallisia paitsi syntymättömälle lapselle, myös naiselle itselleen. Massiivinen sienikasvusto vaikuttaa negatiivisesti emättimen kudosten kuntoon, heikentää niiden lujuutta ja elastisuutta. Siksi synnytyksen aikana kandida-vulvovaginiitin potilailla kudosvammojen, verenvuodon ja muiden vastaavien riski kasvaa merkittävästi.
Lisäksi tauti edistää emättimen ja kohdun erosiivisten prosessien alkamista ja etenemistä. Eroosiot voivat myöhemmin aiheuttaa muiden patologioiden, kuten kasvainten, kehittymistä.
Sienilääkityksen mahdollisia sivuvaikutuksia ovat vatsakipu, pahoinvointi ja oksentelu, ripuli, ilmavaivat, päänsärky, keskushermoston häiriöt, tuki- ja liikuntaelinten sairaudet, ihottuma, allergiset reaktiot, kuukautishäiriöt ja hiustenlähtö. [ 8 ]
Diagnostiikka kandidaalinen vulvovaginiitti
Kandidaalisen vulvovaginiitin diagnosointi on melko monimutkainen kysymys, koska hiivamainen sienifloora asuttaa normaalisti kehoa, ja Candidan havaitseminen oireettomuuden taustalla ei ole osoitus terapeuttisten toimenpiteiden soveltamisesta.
On tärkeää yhdistää kattava diagnostiikkajärjestelmä ottaen huomioon joitakin näkökohtia:
- Ihon ja limakalvojen kandidaalisten vaurioiden oireiden esiintyminen;
- Mikroskooppinen tutkimus Gram-värjäyksellä, massiivisen pseudomyseelin ja sienikasvuston havaitseminen;
- Eritteiden kylvö ravintoalustalle, pesäkkeitä muodostavien yksiköiden laskeminen (kandidaattisessa vulvovaginiitissa pesäkkeitä muodostavien yksiköiden määrä on yli 10³/ml);
- Yhdyskuntarakenteen ja sienikasvun vaihtelun arviointi;
- Candida-patogeenin havaitseminen kudoksissa, joissa sen ei normaalisti pitäisi olla - esimerkiksi keuhkoissa, virtsassa, nesteessä;
- Positiivisten humoraalisten ja soluvälitteisten immunoreaktioiden havaitseminen, positiiviset ihotestit;
- Sieni-infektion havaitseminen biopsialla spesifisen kudosreaktion mukaan.
Yleensä kandidaalisen vulvovaginiitin diagnoosi tehdään ottamalla huomioon yhdistetyt kliiniset ja laboratoriotiedot. Laboratoriodiagnostiikkaan kuuluvat yleensä seuraavat testit:
- Suorat Candida-havaitsemismenetelmät (natiivin tai värjätyn sivelynäytteen mikroskopia, viljely sopivilla elatusaineilla, polymeraasiketjureaktio patogeenisen tekijän DNA:n havaitsemiseksi); [ 9 ]
- Epäsuorat Candida-solujen havaitsemismenetelmät (serologiset tekniikat IgG, IgM).
"Kultaisen standardin" katsotaan olevan viljelymenetelmä diagnostiikassa. Sen avulla voidaan sekä havaita sieni-infektio että määrittää sen määrä ja herkkyys sienilääkkeille. On tärkeää ottaa huomioon, että tässä tapauksessa positiivisen tuloksen saavuttamiseksi on noudatettava kaikkia analyysia edeltäviä suosituksia. [ 10 ]
Yleisimmin käytetään instrumentaalista diagnostiikkaa:
- Perinteinen vastaanotolla tehtävä tutkimus, vaginoskopia (lastenlääketieteessä), kohdunkaulan tähystys;
- Kolposkopia;
- Lantion ultraäänitutkimus.
Differentiaalinen diagnoosi
Erotusdiagnoosin aikana lääkäri määrittää taudin luonteen (sieni-, mikrobi-, virus-, allerginen, spesifinen vulvovaginiitti jne.).
Erilaisten kohtuun ja lisäkkeisiin vaikuttavien tulehdusprosessien poissulkemiseksi suoritetaan lantion elinten ultraäänitutkimus.
Kroonisessa toistuvassa vulvovaginiitissa voi olla tarpeen kuulla kapea-alaisia asiantuntijoita, kuten allergologi, endokrinologi, dermatovenerologi, urologi, kirurgi, fysiatrian erikoislääkäri jne.
Nykyään käytetään yhä enemmän pikadiagnostiikkamenetelmiä, jotka mahdollistavat sienikannan tarkan määrittämisen mahdollisimman lyhyessä ajassa. Tätä varten käytetään valmiita testijärjestelmiä, joissa on suotuisa ympäristö sieniflooran kasvulle. Pikamenetelmien käyttöä pidetään melko lupaavana suuntana, joka ei vaadi paljon aikaa. Tällaisten diagnostiikoiden tulokset eivät kuitenkaan anna käsitystä siihen liittyvistä mikro-organismien tyypeistä.
Jos puhumme vakavasta toistuvasta kandidiaasin aiheuttamasta vulvovaginiitista, jota esiintyy merkittävien immuunihäiriöiden taustalla, joskus harjoitetaan Candida-patogeenien vasta-aineiden tiitterin arviointia seerumissa. Vaikka tämä tekniikka ei ole riittävän tarkka, tulokset (sekä positiiviset että negatiiviset) ovat usein vääriä.
Ongelmaa monimutkaistaa se, että yli 80 prosentissa tapauksista toistuvan patologian aiheuttaja on sekoitettu sieni- (candida) kasvisto, joka on resistentti yleisimmille sienilääkkeille.
Kuka ottaa yhteyttä?
Hoito kandidaalinen vulvovaginiitti
Akuuttia kandidiaasin aiheuttamaa vulvovaginiittia hoidetaan sienilääkkeillä. Koska useimmat kandidiaasin aiheuttamat vulvovaginiittitapaukset ovat sekundaarisia C albicans -lajeille eikä C albicans ole resistentti atsoliryhmän sienilääkkeille, nämä lääkkeet ovat ensisijaisia lääkkeitä. [ 11 ]
Monimutkainen altistuminen - tämä on lääkärin ensisijainen tehtävä. Tavallisesti määrätyt sienilääkkeet peräpuikkojen, tablettien ja emätinvoiteiden muodossa.
Yleisimmät lääkkeet kandida vulvovaginiitin hoitoon:
- Pimafusiini on uusin lääke, joka on hyväksytty käytettäväksi raskauden ja imetyksen aikana.
- Livarol - emättimen peräpuikot, vasta-aiheinen raskauden alkuvaiheessa.
- Mycosone on sienilääke emättimen peräpuikkojen, emättimen kerman muodossa.
- Gyno-Pevaril on ekoneatsoliin perustuva lääke, jolla on kyky tunkeutua syvälle kudoksiin ja estää sieni-infektion kehittymistä. Emättimen peräpuikkojen mahdollisiin sivuvaikutuksiin kuuluvat limakalvojen ärsytys, polttelu.
- Zalain - kynttilää käytetään kerran ja se työnnetään syvälle emättimeen ennen nukkumaanmenoa. Zalainia saa käyttää uudelleen viikon kuluttua.
- Klotrimatsoli on yleinen lääke, jolla on voimakas antibakteerinen, antifungaalinen ja tulehdusta estävä vaikutus. Klotrimatsolia ei määrätä raskauden ensimmäisen kolmanneksen aikana.
- Diflucan, Fluconazol, Fucis, Flucostat - ota kerran päivässä 150 mg:n annoksella. Relapsien yhteydessä on mahdollista toistaa säännöllisesti kuukausittainen 150 mg:n annos. Hoidon kokonaiskesto vaihtelee 4-12 kuukauden kuluessa. Sivuvaikutukset, kuten huimaus, pahoinvointi ja päänsärky, ovat mahdollisia.
Sienilääkkeitä voidaan antaa useilla tavoilla, mukaan lukien kerta-annos 150 mg flukonatsolia tai terkonatsolia intravaginaalisesti kerran suun kautta, tai useina annostusten hoito-ohjelmina 3–7 päivän ajan, joita on saatavilla ilman reseptiä. Nämä vaihtoehdot ovat yhtä tehokkaita potilailla, joilla on komplisoitumaton sairaus (esim. immunokompetentti status tai ei-uusiutuva kandidiaasi vulvovaginiitti). Siten hoitopäätökset voivat perustua kustannuksiin, potilaan mieltymyksiin ja lääkkeiden yhteisvaikutuksiin. Potilailla, jotka eivät reagoi hoitoon, viljely voi olla tarpeen muiden Candida-lajien etsimiseksi, jotka ovat usein resistenttejä standardihoidolle. [ 12 ]
Komplisoituneessa kandidiaasin aiheuttamassa vulvovaginiitissa, mukaan lukien immuunisuppressiota tai uusiutuvaa infektiota sairastavilla potilailla, voidaan suositella pitkäaikaisia hoito-ohjelmia, kuten intravaginaalista atsolihoitoa vähintään viikon ajan tai suun kautta otettavaa flukonatsolihoitoa annoksella 150 mg (munuaisten suhteellinen kreatiniinipuhdistuma <50 ml/min) kerran 3 päivässä 3 annoksen ajan. Potilaat, joilla on uusiutuva kandidiaasin aiheuttama vulvovaginiitti, voivat hyötyä suppressiohoidosta suun kautta otettavalla flukonatsolilla viikoittain 6 kuukauden ajan. Suun kautta otettavia sienilääkkeitä ei kuitenkaan pidä antaa raskaana oleville naisille. Tällaisille potilaille suositellaan 7 päivän intravaginaalista hoitojaksoa. Flukonatsolin katsotaan olevan turvallinen imettäville naisille. [ 13 ] Ei-lääkkeellinen hoito (esim. intravaginaalinen tai oraalinen jogurttihoito, valkosipulin anto emättimeen tai suihkuttaminen) ei ole ollut tehokasta.
Samaan aikaan valittu lääke kandidaalisen vulvovaginiitin hoidossa on itrakonatsoli, erittäin aktiivinen sienilääke, joka vaikuttaa myös kantoihin, jotka eivät ole herkkiä flukonatsolille. Itrakonatsolin vaikutuksesta sienisolu kuolee ja toipuminen tapahtuu. Lääkettä edustaa aktiivinen metaboliitti hydroksiitrakonatsoli, joka pidentää terapeuttista vaikutusta myös lääkityksen päättymisen jälkeen. Vaikuttavat aineet konsentroituvat sukupuolielinten kudoksiin neljä kertaa enemmän kuin vereen.
Itrakonatsolia määrätään akuuttiin kandida-vulvovaginiittiin:
- 200 mg kaksi kertaa päivässä (kurssi - 1 päivä);
- 200 mg kerran päivässä (kurssi - 3 päivää).
Itrakonatsolia käytetään kroonisen kandidaalisen vulvovaginiitin uusiutumiseen:
- 200 mg päivässä viikon ajan paikallisten hoitomenetelmien taustalla sekä 200 mg kuukausittaisen syklin ensimmäisenä päivänä useiden kuukausien ajan (enintään kuusi kuukautta);
- Myös seksikumppania hoidetaan samanaikaisesti.
Fysioterapiahoito
Seuraavia fysioterapiamenetelmiä voidaan käyttää jatkuvan kandidaalisen vulvovaginiitin hoidossa:
- Laserhoito - sillä on tulehdusta ja kipua lievittäviä vaikutuksia, vahvistaa paikallista immuniteettia, parantaa verenkiertoa kudoksissa ja lantion elimissä.
- Magnetoterapia - poistaa kipuoireyhtymän, auttaa eroon tartunta- ja tulehdusprosesseista lisääntymisjärjestelmässä, nopeuttaa sairaiden ja vaurioituneiden kudosten toipumista.
- Ultrafonoforeesi - lisää kudosten läpäisevyyttä, parantaa lääkkeen tunkeutumista tulehduksen keskittymään.
- Ultraäänihoito - poistaa kipua, estää tulehdusreaktion kehittymisen, parantaa paikallista verenkiertoa.
Fysioterapiamenetelmät ovat turvallisia, niihin ei liity sivuvaikutuksia, ja ne täydentävät hyvin pääasiallista hoitoa.
Yrttihoito
Kansanhoitomenetelmiä käytetään usein sekä kandidiaasin että muuntyyppisten vulvovaginiitin hoitoon. Niissä käytetään pääasiassa erilaisten lääkekasvien keitteitä ja haudukkeita. Suosituimpia reseptejä ovat seuraavat:
- Suun kautta otettavat keittämät (tammen kuori, nokkosenlehdet, torajyvä, lääkekehäkukka jne.). Tällaisten keittämien systeeminen käyttö auttaa vahvistamaan kehon puolustuskykyä ja parantamaan limakalvojen suojaavia ominaisuuksia.
- Kamomilla-, kehäkukka- ja salviauutteet vaippahoitoon ja suihkutukseen. Näillä kasveilla on tulehdusta ja sieniä estävä vaikutus.
Jos puhumme laiminlyödystä vulvovaginiitista sekä limakalvojen atrofisista muutoksista, niin tässä yrttien käyttöä ei suositella, koska tällainen hoito ei riitä. On tärkeää kuulla lääkäreitä ajoissa ja käydä läpi täysimittainen anti-candida- ja tonic-hoito.
Ennaltaehkäisy
Ennaltaehkäiseviin toimenpiteisiin kuuluvat intiimihygienian suositusten huolellinen noudattaminen (erityisesti lihavuuden ja korkeiden huonelämpötilojen yhteydessä), alusvaatteiden ja terveyssiteiden oikea-aikainen vaihtaminen sekä luonnonmateriaaleista valmistettujen alusvaatteiden käyttö. On tärkeää ottaa huomioon, että synteettiset kankaat eivät tarjoa normaalia ihon "hengitystä", vaan lisäävät hien eritystä, mikä luo suotuisat olosuhteet patogeenisen flooran kasvulle.
On toivottavaa sulkea pois siveettömät seksuaaliset suhteet, älä harjoita suojaamatonta seksiä (etenkin satunnaisten kumppanien kanssa).
On tärkeää syödä terveellistä ja laadukasta ruokaa ja hallita painoa. Ruokavaliota tulisi rikastuttaa kasvituotteilla (vihannekset, vihannekset, marjat ja hedelmät), hapanmaitotuotteilla ja viljoilla. Älä käytä suuria määriä leivonnaisia, makeisia, eläinrasvoja ja tulisia mausteita.
Mitään lääkkeitä (mukaan lukien hormonaalista ehkäisyä) ei tule käyttää keskustelematta ensin lääkärin kanssa. Jos olet altis sieni-infektioille, sinun tulee ilmoittaa siitä lääkärillesi.
Suihkeita ei missään tapauksessa pidä käyttää väärin, "määrätä" niitä itselleen. Usein toistuvat ja kaoottiset suihkeet johtavat hyödyllisten mikro-organismien huuhtoutumiseen emättimen limakalvolta sekä terveen bakteeritasapainon häiriintymiseen.
On suositeltavaa käydä säännöllisesti gynekologilla ennaltaehkäiseviä tarkastuksia varten.
Ennuste
Oikea-aikaisella diagnoosilla ja hoidolla taudin ennustetta voidaan pitää suotuisana. Asianmukaisesta hoidosta huolimatta uusiutumiset ovat suhteellisen yleisiä ja niiden osuudeksi arvioidaan 14–28 % terveillä henkilöillä. [ 14 ] Useimmiten taudin uusiutuminen johtuu itsepintaisista emättimen mikro-organismeista tai endogeenisestä uudelleeninfektiosta identtisellä Candida-kannalla. Harvemmin taudin voi aiheuttaa uusi Candida-kanta. Uusiutumisen voivat laukaista antibioottien käyttö, seksuaalinen aktiivisuus tai ruokavaliotekijät. Myös geneettinen alttius voi vaikuttaa henkilön uusiutumisriskiin.
Lääketieteen tärkeä tehtävä on kehittää uusia hoitomuotoja, joissa käytetään aiemmin tunnettuja, riittävän kirjon antifungaalisia aineita ja arvioida samanaikaisen vaikutuksen mahdollisuuksia tartuntatauteja aiheuttaviin aineisiin ja kaikkiin todennäköisiin infektiopesäkkeisiin uusiutumisen estämiseksi.
Pätevä hoito on yleensä tehokasta. Laboratorio- ja instrumentaalisten tutkimusten jälkeen lääkäri määrää asianmukaiset lääkkeet ja antaa suosituksia hygieniasta ja elämäntavoista. Kandidiaasi vulvovaginiittia hoidetaan paremmin kehityksen alkuvaiheessa, joten on parempi hakeutua lääkärin hoitoon heti ensimmäisten oireiden ilmetessä. Tämä välttää vakavia komplikaatioita ja estää prosessin siirtymisen krooniseen kulkuun.

