
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Sukuelinten syyliä: syyt, oireet, diagnoosi, hoito
Lääketieteen asiantuntija
Viimeksi tarkistettu: 07.07.2025
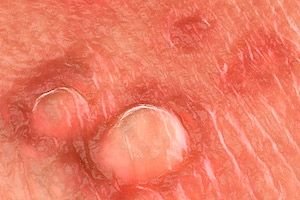
Yli 20 ihmisen papilloomavirusta (HPV) voi infektoida sukupuolielimiä. Useimmat HPV-infektiot ovat oireettomia, subkliinisiä tai tunnistamattomia. Näkyvät sukupuolielinten syylät johtuvat yleensä HPV-tyypeistä 6 tai 11. Muut HPV-tyypit, jotka voidaan eristää anogenitaalisesta alueelta (esim. tyypit 16, 18, 31, 33 ja 35), liittyvät vahvasti kohdunkaulan dysplasiaan. Sukupuolielinten syylien diagnoosi voidaan varmistaa koepalalla, vaikka koepala on harvoin tarpeen (esim. monimutkaisissa tapauksissa, standardihoidon epäonnistuminen, kliinisen kuvan paheneminen hoidon aikana, immuunisuppressio, pigmentoituneet/kovettuneet/haavautuneet syylät). Ei ole olemassa tietoa, joka tukisi tyyppispesifisen HPV-DNA-testin käyttöä näkyvien sukupuolielinten syylien rutiinidiagnostiikassa tai hoidossa potilailla, joilla on näkyviä sukupuolielinten syyliä.
HPV-tyypit B ja 11 voivat myös aiheuttaa syyliä emättimessä, kohdunkaulassa, virtsaputken sisällä ja peräaukon sisällä. Peräaukon sisäisiä syyliä esiintyy pääasiassa potilailla, jotka harrastavat reseptiivista anaaliyhdyntää, ja ne eroavat peräaukon ympärillä olevista syyliistä, joita voi esiintyä miehillä ja naisilla, jotka eivät harrasta anaaliyhdyntää. Sukupuolielinten vaurioiden lisäksi nämä HPV-tyypit voivat aiheuttaa syyliä sidekalvossa, nenänielussa ja suuontelossa. HPV-tyypit 6 ja 11 liittyvät harvoin ulkoisten sukupuolielinten invasiiviseen levyepiteelisyöpään. Koostaan ja anatomisesta sijainnistaan riippuen sukupuolielinten syylät voivat olla kivuliaita, helposti mustelmoivia ja/tai kutiavia.
HPV-tyyppejä 16, 18, 31, 33 ja 35 esiintyy harvoin näkyvissä sukupuolielinten syylissä, ja ne liittyvät levyepiteelin intraepiteliaaliseen neoplasiaan (levyepiteelikarsinooma in situ, papulaarinen bovenoidi, Queyratin erytroplasia, Bowien tauti). Nämä HPV-tyypit liittyvät emättimen, peräaukon ja kohdunkaulan intraepiteliaaliseen dysplasiaan ja levyepiteelikarsinoomaan. Potilaat, joilla on näkyviä sukupuolielinten syyliä, voivat olla samanaikaisesti infektoituneita useilla HPV-tyypeillä.
Sukupuolielinten syylien hoito
Näkyvien sukupuolielinten syylien hoidon ensisijainen tavoite on poistaa oireita aiheuttavat syylät. Hoito voi johtaa "syylättömään" ajanjaksoon. Sukupuolielinten syylät ovat usein oireettomia. Mikään nykyisistä saatavilla olevista hoidoista ei muuta HPV-infektion luonnollista kulkua tai hävitä infektiota. Syylien poistaminen ei välttämättä vähennä niiden tarttuvuutta. Hoitamattomina näkyvät sukupuolielinten syylät voivat hävitä itsestään, pysyä muuttumattomina tai kasvaa kooltaan. Ei ole näyttöä siitä, että näkyvien syylien hoito vaikuttaisi kohdunkaulan syövän kehittymiseen.
Sukupuolielinten syylien hoito-ohjelmat
Sukupuolielinten syylien hoitovaihtoehdon valinnan tulisi perustua potilaan mieltymyksiin, käytettävissä oleviin resursseihin ja terveydenhuollon tarjoajan kokemukseen. Mikään yksittäinen tällä hetkellä saatavilla oleva lääke ei ole tehokkaampi kuin kaikki muut tai ihanteellinen lääke kaikille potilaille.
Näkyvien sukupuolielinten syylien hoitovaihtoehtoja ovat tällä hetkellä potilaan itse antamat paikallishoidot (podofiloksi ja imiquamod) sekä terveydenhuollon ammattilaisen antamat hoidot (kryoterapia, podofylliinihartsi, trikloorietikkahappo, bikloorietikkahappo, interferoni) ja leikkaus. Useimmilla potilailla on 1–10 sukupuolielinten syylää, joiden pinta-ala on 0,5–1,0 cm2 ja jotka reagoivat useimpiin hoitovaihtoehtoihin. Hoitovalintaan vaikuttavia tekijöitä ovat syylän koko, lukumäärä, sijainti, morfologia, potilaan mieltymys, kustannukset, antamisen helppous, sivuvaikutukset ja terveydenhuollon ammattilaisen kokemus. Hoitosuunnitelma tai -protokolla on tärkeä, koska monet potilaat tarvitsevat hoitojakson yhden hoitokerran sijaan. Yleisesti ottaen kosteilla pinnoilla ja/tai ihopoimuissa sijaitsevat syylät reagoivat paremmin paikalliseen hoitoon lääkkeillä, kuten triklooriasetoetikkahapolla (TCA), podofylliinillä, podofiloksilla ja imiquamodilla, kuin kuivilla ihopinnoilla sijaitsevat syylät.
Jos lääkärin hoitomenetelmät eivät johda merkittävään paranemiseen kolmen hoitojakson jälkeen tai syylien täydelliseen häviämiseen kuuden hoitojakson jälkeen, hoitomenetelmää on muutettava. Hoitojakson hyöty-riskisuhde on arvioitava perusteellisesti potilaan yliparantumisen välttämiseksi. Lääkärin on aina punnittava ja tarvittaessa muutettava potilaan paikallisia hoitomenetelmiä ja lääkärin omia menetelmiä.
Komplikaatiot ovat harvinaisia, kun hoito suoritetaan oikein. Potilaita on syytä neuvoa, että hypo- ja hyperpigmentoituneet arvet ovat yleisiä syylän poiston jälkeen. Painuneet tai hypertrofiset arvet ovat harvinaisia, mutta niitä voi esiintyä, jos potilaalla ei ole ollut riittävästi aikaa hoitojen välillä. Hoito johtaa harvoin toimintakykyä heikentäviin kroonisiin kipuoireyhtymiin, kuten vulvodyniaan tai hyperestesiaan hoitokohdassa.
Ulkoiset sukupuolielinten syylät, suositeltu hoito
Itsehoito
Podofiloksi, 0,5 % liuos tai geeli. Potilaat voivat levittää podofiloksiliuosta vanupuikolla tai podofiloksigeeliä sormella kaksi kertaa päivässä kolmen päivän ajan, minkä jälkeen pidetään neljän päivän tauko. Tätä sykliä voidaan toistaa tarvittaessa, yhteensä neljä sykliä. Hoidettavien syylien kokonaispinta-ala ei saa ylittää 10 cm2 , eikä podofiloksin kokonaismäärä saa ylittää 0,5 ml päivässä. Jos mahdollista, terveydenhuollon ammattilaisen tulisi suorittaa ensimmäinen hoito osoittaakseen, miten tuotetta levitetään oikein ja mitä syyliä hoidetaan. Podofiloksin turvallisuutta raskauden aikana ei ole vahvistettu.
Tai Imiquamod 5 % -voide. Potilaiden tulee levittää imiquamod-voidetta sormellaan yöllä kolme kertaa viikossa enintään 16 viikon ajan. On suositeltavaa pestä alue miedolla saippualla ja vedellä 6–10 tuntia levittämisen jälkeen. Tällä hoidolla monilla potilailla syylät häviävät 8–10 viikossa tai nopeammin. Podofiloksin turvallisuutta raskauden aikana ei ole vahvistettu.
Lääkärin suorittama hoito
Kryoterapia nestemäisellä typellä tai kryosondilla. Toista käsittely 1–2 viikon välein.
Podofylliinihartsia, 10–25 % bentsoe-tinktuurassa. Pieni määrä tulee levittää jokaiseen syylään ja antaa kuivua ilmassa. Systeemisen imeytymisen ja toksisuuden välttämiseksi jotkut asiantuntijat suosittelevat valmisteen määrän (< 0,5 ml podofylliiniä) tai syyläalueen (10 cm2 ) rajoittamista levityskertaa kohden. Jotkut asiantuntijat ehdottavat valmisteen pesemistä pois 1–4 tuntia levittämisen jälkeen kudosärsyn välttämiseksi. Toista viikoittain tarvittaessa. Podofiloksin turvallisuutta raskauden aikana ei ole vahvistettu.
Tai trikloorietikkahappoa (TCA) tai dikloorietikkahappoa (DCA) 80–90 %. Levitä pieni määrä vain syyliin ja anna kuivua, kunnes näkyviin tulee valkoinen "huurre". Reagoimattoman hapon poistamiseksi käytä jauhetta, jossa on talkkia tai natriumbikarbonaattia (ruokasoodaa). Tarvittaessa toista toimenpide viikoittain.
Tai kirurginen poisto - tangentiaalinen poisto saksilla, tangentiaalinen poisto partakoneella, kaavinta tai sähkökirurgia.
Ulkoiset sukupuolielinten syylät, vaihtoehtoiset hoitomuodot
Interferonin anto leesioon
Tai laserleikkaus
Potilas voi suorittaa hoidon itsenäisesti, jos syylien sijainti sallii hoidon. Podofilox 0,5 %:n liuoksen tai geelin muodossa on suhteellisen edullinen, helppokäyttöinen, turvallinen ja potilaat voivat käyttää sitä kotona. Podofilox on antimitoottinen lääke, joka aiheuttaa syylien tuhoutumista. Useimmat potilaat havaitsivat hoidon jälkeen lievää tai kohtalaista kipua tai paikallista ärsytystä. Imiquimod on paikallisesti vaikuttava immunostimulantti, joka edistää interferonin ja muiden sytokiinien tuotantoa. Ennen syylän katoamista esiintyy yleensä paikallisia tulehdusreaktioita, useimmiten lieviä tai kohtalaisia.
Kryoterapia tuhoaa syylät lämmön aiheuttaman sytolyysin avulla ja vaatii erityislaitteita. Sen suurin haittapuoli on, että asianmukainen käyttö vaatii huomattavaa valmistelua, jota ilman syyliä ei usein voida parantaa kokonaan, ja seurauksena menetelmän tehokkuus voi olla heikko tai komplikaatioiden riski kasvaa. Nestemäisen typen levittämisen aikana esiintyy kipua nekroosin vuoksi, ja melko usein levityskohtaan muodostuu rakkuloita. Vaikka paikallispuudutusta (joko paikallisesti annettavana aineena tai injektiona) ei käytetä rutiininomaisesti, sen käyttö helpottaa hoitoa, kun syyliä on paljon tai kun jäädytettävä alue on laaja.
Podofylliinihartsi sisältää monia komponentteja, mukaan lukien lignaani podofylliinin, joka on antimitoottinen aine. Hartsi valmistetaan useimmiten 10–25-prosenttisena bentsoe-tinktuurana. Tämän valmisteen pitoisuus sekä aktiivisten ja inaktiivisten komponenttien sisältö vaihtelevat kuitenkin suuresti. Podofylliinivalmisteiden aktiivisuusaikaa ei tiedetä. On tärkeää levittää podofylliinihartsia ohuelti syylään ja antaa sen kuivua ilmassa ennen kuin aluetta kosketetaan vaatteilla. Runsas levitys tai riittämätön ilmakuivaus voi aiheuttaa paikallista ärsytystä, koska lääke leviää terveelle iholle.
TCCA ja BCA ovat syövyttäviä aineita, jotka tuhoavat syyliä koaguloimalla proteiineja kemiallisesti. Niitä käytetään laajalti, mutta niitä ei ole tutkittu tarpeeksi. TCCA-liuoksilla on hyvin alhainen viskositeetti (verrattuna veteen), ja liian runsas annos voi levitä nopeasti ja vahingoittaa merkittävää aluetta viereisessä normaalissa kudoksessa. TCCA- ja BCA-valmisteet tulee levittää erittäin varovasti ja antaa niiden kuivua ennen kuin potilas istuu tai nousee seisomaan. Jos ilmenee voimakasta kipua, happo voidaan neutraloida saippualla tai soodalla.
Syylien kirurgisella poistolla on etuja muihin menetelmiin verrattuna siinä, että syylät voidaan poistaa nopeasti, yleensä yhdellä käynnillä. Se vaatii kuitenkin huomattavaa kliinistä käytäntöä, jonkin verran laitteita ja pidempiä hoitoaikoja. Kun paikallispuudutus on saavutettu, näkyvät sukupuolielinten syylät voidaan fyysisesti tuhota sähkökirurgialla, jolloin lisähemostaasia ei yleensä tarvita. Vaihtoehtoisesti syylät voidaan poistaa tangentiaalisella poistolla terävillä saksilla tai skalpellilla tai kaavinnalla. Koska useimmat syylät ovat eksofyyttisiä, tätä menetelmää voi monimutkaistaa haavan muodostuminen epidermikseen. Hemostaasi voidaan saavuttaa sähkökauterilla tai kemiallisilla hemostaateilla, kuten alumiinikloridiliuoksella. Ompeleita ei tarvita tai ole useimmissa tapauksissa aiheellista, jos kirurginen poisto suoritetaan oikein. Kirurginen hoito sopii parhaiten potilaille, joilla on suuri määrä tai laaja-alainen sukupuolielinten syyliä. CO2-laseria ja kirurgista hoitoa voidaan käyttää potilailla, joilla on useita tai virtsaputken sisäisiä syyliä, erityisesti jos muut hoidot ovat epäonnistuneet.
Interferonia, joko luonnollista tai rekombinanttia, on käytetty sukupuolielinten syylien hoitoon systeemisesti (ihonalaisesti, kaukaiseen kohtaan tai lihakseen) tai leesioon (injektio leesioon). Interferonin systeemisen käytön ei ole osoitettu olevan tehokasta. Leesioon annostellun interferonin teho ja uusiutumisasteet ovat verrattavissa muihin menetelmiin. Interferonin uskotaan olevan tehokas, koska sillä on antiviraalisia ja/tai immunostimuloivia vaikutuksia. Interferonihoitoa ei kuitenkaan suositella rutiinikäyttöön sen haitallisuuden, tiheiden käyntien tarpeen ja sen usein esiintyvien systeemisten sivuvaikutusten vuoksi, vaikka sen teho on verrattavissa muihin menetelmiin.
Tehokkaiden hoitojen puutteen vuoksi jotkut klinikat käyttävät yhdistelmähoitoja (kaksi tai useampi samanaikainen hoito samaan syylään). Useimmat asiantuntijat uskovat, että yhdistelmähoidot eivät lisää tehoa ja voivat lisätä komplikaatioita.
Kohdunkaulan syylät
Naisilla, joilla on eksofyyttisiä kohdunkaulan syyliä, on ennen hoitoa poissuljettava korkea-asteinen levyepiteelinen intraepiteliaalinen leesio (SIL). Hoito tulee suorittaa erikoislääkärin valvonnassa.
Emättimen syylät
Kryoterapia nestemäisellä typellä. Perforaatio- ja fistelimuodostumisriskin vuoksi kryosondikkeen käyttöä emättimessä ei suositella.
Joko THUK- tai BHUK-valmistetta käytetään 80–90 %:sti vain syyliin. Valmistetta tulee levittää pieniä määriä ja vain syyliin, pitää kuivua, kunnes näkyviin tulee valkoinen "huurre". Reagoimattoman hapon poistamiseksi käytä jauhetta, jossa on talkkia tai natriumbikarbonaattia (ruokasoodaa). Tarvittaessa toista toimenpide viikoittain.
Tai podofylliiniä, 10–25 % bentsoenytinktuurassa, levitetään hoidettavalle alueelle, jonka tulee olla kuiva ennen tähystimen poistamista. Yhden toimenpiteen aikana tulisi käsitellä alle 2 cm2 . Tarvittaessa toimenpide toistetaan viikon välein. Systeemisen imeytymisen mahdollisuuden vuoksi jotkut asiantuntijat varoittavat podofylliinin käytöstä emättimessä. Podofylliinin käytön turvallisuutta raskauden aikana ei ole osoitettu.
Syyliä virtsaputken aukossa
Kryoterapia nestemäisellä typellä.
Tai
Podofylliiniä, 10–25 % bentsoe-tinktuurassa. Levitettävä alue on kuivattava ennen kosketusta normaaliin limakalvoon. Tarvittaessa levitä viikoittain. Podofylliinin käytön turvallisuutta raskauden aikana ei ole osoitettu.
Peräaukon syylät
Kryoterapia nestemäisellä typellä.
Syyliin levitetään joko THUK- tai BHUK-liuosta, 80–90 %. Valmistetta levitetään pieninä määrinä vain syyliin ja säilytetään, kunnes se kuivuu, kunnes näkyviin tulee valkoinen "huurre". Reagoimattoman hapon poistamiseen käytetään talkkia tai natriumbikarbonaattia (ruokasoodaa) sisältävää jauhetta. Tarvittaessa toimenpide toistetaan viikoittain.
Tai kirurginen poisto.
HUOMAUTUS: Peräsuolen limakalvon syylien hoito tulee suorittaa asiantuntijan valvonnassa.
Suun syylät
Kryoterapia nestemäisellä typellä
Tai kirurginen poisto.
Seurantatarkkailun
Jos näkyvät syylät reagoivat hoitoon hyvin, seurantaa ei tarvita. Potilaita tulee kehottaa seuraamaan uusiutumista, joka on yleisintä ensimmäisten kolmen kuukauden aikana. Koska sukupuolielinten syylien itsediagnosoinnin herkkyys ja spesifisyys ovat tuntemattomia, potilaita tulee kannustaa tulemaan seurantaan kolmen kuukauden kuluttua hoidosta uusiutumisen seuraamiseksi. Aikaisempi uusintakäynti mahdollistaa syylien häviämisen ja mahdollisten hoidon komplikaatioiden seurannan sekä tarjoaa mahdollisuuden potilasvalistukseen ja neuvontaan. Naisia tulee kehottaa käymään säännöllisissä sytologisissa seulonnoissa. Sukupuolielinten syylien esiintyminen ei ole indikaatio kolposkopialle.
Seksuaalikumppaneiden hallinta
Sukupuolielinten syylien hoidossa seksikumppaneiden testaaminen ei ole tarpeen, koska uudelleentartunnan rooli näyttää olevan vähäinen ja ilman parantavia hoitoja tartuntariskiä vähentävillä hoidoilla ei ole arvoa. Koska itsetutkimuksen ja kumppaneiden keskinäisen tutkimuksen diagnostinen arvo on kuitenkin epävarma, sukupuolielinten syylien hoito voidaan tehdä potilaille, joilla on kumppanit, sukupuolielinten syylien ja muiden sukupuolitautien varalta. Koska sukupuolielinten syylien hoito ei todennäköisesti hävitä HPV:tä, potilaita ja heidän kumppaneitaan on syytä neuvoa, että he saattavat tartuttaa tartuttamattomia seksikumppaneita. Kondomin käyttö voi vähentää, mutta ei poistaa, HPV:n tarttumisriskiä tartuttamattomalle kumppanille. Sukupuolielinten syylien hoitoa sairastavien naispuolisten kumppaneiden tulisi muistaa, että kohdunkaulan syövän sytologinen seulonta suositellaan kaikille seksuaalisesti aktiivisille naisille.
Erityishuomautuksia
Raskaus
Imikimodia, podofylliiniä ja podofiloksia ei tule käyttää raskauden aikana. Koska sukupuolielinten syylät lisääntyvät ja murenevat raskauden aikana, monet asiantuntijat suosittelevat niiden poistamista raskauden aikana. HPV-tyypit 6 ja 11 voivat aiheuttaa kurkunpään papillomatoosia vastasyntyneillä ja lapsilla. Tartuntareitti (transplacentaalinen, synnytyksen aikana tai postnataalinen) on epäselvä. Keisarileikkauksen ennaltaehkäisevä arvo on tuntematon; siksi keisarileikkausta ei tule tehdä yksinomaan HPV-infektion leviämisen estämiseksi vastasyntyneelle. Harvoin keisarileikkaus voi olla aiheellista naisille, joilla on sukupuolielinten syyliä, jotka estävät sikiön kulkua synnytyskanavassa tai jotka emättimeen paikallistuessaan aiheuttaisivat runsasta verenvuotoa synnytyksen aikana.
Potilaat, joilla on heikentynyt immuniteetti
HIV-infektion tai muiden syiden vuoksi immuunipuutteisten henkilöiden sukupuolielinten syylien hoito voi olla tehottomampaa kuin henkilöillä, joilla on normaali immuunivaste. Hoidon jälkeen uusiutuminen voi olla yleisempää. Levyepiteelikarsinooman tai vastaavien sukupuolielinten syylien esiintyvyys voi olla suurempi tässä potilasryhmässä, ja nämä potilaat tarvitsevat todennäköisemmin koepalan diagnoosin vahvistamiseksi.
Levysolukarsinooma in situ
Jos potilaalla diagnosoidaan levyepiteelikarsinooma in situ, potilas tulee ohjata alan erikoislääkärille. Ekskisiiviset hoidot ovat yleensä tehokkaita, mutta niiden käytön jälkeen tarvitaan huolellista seurantaa. Riski, että nämä leesiot etenevät levyepiteelikarsinoomaksi in situ, on olemassa, mutta se on todennäköisesti pieni. Tällaisten potilaiden naispuolisilla kumppaneilla on erittäin suuri riski sairastua kohdunkaulan patologioihin.
Subkliininen sukupuolielinten HPV-infektio (ilman eksofyyttisiä syyliä)
Subkliininen HPV-infektio on paljon yleisempi kuin eksofyyttiset syylät sekä miehillä että naisilla. Infektio havaitaan usein kohdunkaulassa Papa-kokeella, kolposkopialla tai biopsialla, ja peniksessä, vulvassa ja muilla sukupuolielinten alueilla valkoisten täplien ilmestymisenä etikkahapon levittämisen jälkeen. Etikkahapon rutiininomaista käyttöä ja suurennuslasilla ja valolla tehtävää tutkimusta "subkliinisten" tai "etikkahapon valkoisten" sukupuolielinten syylien seulontatesteinä ei kuitenkaan enää suositella. Valkoisten täplien ilmestyminen etikkahapon levittämisen jälkeen ei ole spesifinen testi HPV-infektiolle. Siksi seulontatestinä käytettäessä voidaan havaita monia vääriä positiivisia tuloksia matalan riskin populaatioissa. Tämän menetelmän spesifisyyttä ja herkkyyttä ei ole vielä määritetty. Erityistilanteissa kokeneet lääkärit pitävät tätä testiä hyödyllisenä litteiden sukupuolielinten syylien tunnistamisessa.
HPV-infektion lopullinen diagnoosi perustuu viruksen nukleiinihapon (DNA) tai kapsidiproteiinien havaitsemiseen. Papa-kokeella tehtävä HPV-infektion diagnosointi ei yleensä korreloi HPV-DNA:n havaitsemisen kanssa kohdunkaulan soluissa. HPV-infektioon liittyvät kohdunkaulan solumuutokset ovat samanlaisia kuin lievässä dysplasiassa havaitut ja usein häviävät itsestään. Saatavilla on testejä joidenkin HPV-tyyppien DNA:n havaitsemiseksi kaapimalla saaduista kohdunkaulan soluista, mutta niiden kliininen arvo potilaan hoidossa on tuntematon. Hoitopäätöksiä ei tule tehdä HPV-DNA-testien perusteella. Subkliinisen genitaalialueen HPV-infektion seulontaa DNA- tai RNA-testeillä tai etikkahapolla ei suositella.
Hoito
Jos samanaikaista dysplasiaa ei ole, Papa-kokeella, kolposkopialla, biopsialla, etikkahappovalmisteella iho- tai limakalvonäytteellä tai HPV:n (DNA tai RNA) havaitsemisella diagnosoidun subkliinisen HPV-infektion hoitoa ei suositella, koska diagnoosi on usein epävarma eikä hoito poista infektiota. HPV:tä on havaittu miehillä ja naisilla viereisistä kudoksista HPV:hen liittyvän dysplasian laserhoidon jälkeen ja sen jälkeen, kun subkliinistä HPV-infektiota on yritetty eliminoida laajalla anogenitaalisen alueen laserhöyrystyksellä. Samanaikaisen dysplasian yhteydessä hoitomenetelmän tulisi perustua dysplasian asteeseen.
Seksuaalikumppaneiden hallinta
Seksuaalikumppaneiden seulonta ei ole välttämätöntä. Useimmilla kumppaneilla on todennäköisesti jo subkliininen HPV-infektio. Subkliinisen HPV-infektion varalta ei ole olemassa käytännön seulontatestejä. Kondomin käyttö voi vähentää tartunnan saamattoman tai uuden kumppanin tartuttamisen todennäköisyyttä; tartuttavuusaikaa ei kuitenkaan tiedetä. Ei tiedetä, ovatko subkliinistä HPV-infektiota sairastavat potilaat yhtä tarttuvia kuin eksofyyttisistä syylistä kärsivät potilaat.
 [ 1 ]
[ 1 ]
Mitä testejä tarvitaan?

