
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Osteokondriitin irtoaminen
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
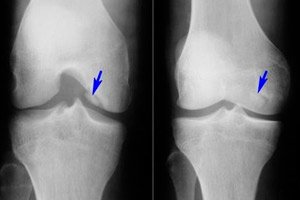
Tuki- ja liikuntaelimistön monista eri sairauksista osteokondriitti dissecans on suhteellisen harvinainen – sairaus, joka on subkondraalisen luulevyn aseptisen nekroosin rajallinen muoto. Patologialle on ominaista pienen rustollisen elementin irtoaminen luusta ja sen siirtyminen nivelonteloon.
Osteochondritis dissecans kuvasi ensimmäisen kerran 1800-luvulla brittiläinen kirurgi ja patologi Dr. Paget. Tuolloin sairautta kutsuttiin "latentiksi nekroosiksi". Nykyisen nimensä osteochondritis dissecans sai hieman myöhemmin, saman 1800-luvun lopulla: termin otti käyttöön saksalainen kirurgi Franz Koenig.
Tauti vaikuttaa useimmiten polviniveleen, mutta sitä voi esiintyä myös muissa nivelissä niiden koosta riippumatta. [ 1 ]
Epidemiologia
Osteokondriitti dissekaanissa esiintyy vain 1 prosentissa nivelsairauksista. Sairaus diagnosoidaan useimmiten nuorilla miehillä (pääasiassa urheilijoilla), mutta sitä voi esiintyä myös lapsilla. Sairastuneiden miesten ja naisten suhde on 2:1. Noin joka neljännellä potilaalla sairaus on molemminpuolinen.
Osteokondriitti dissecans vaikuttaa reisiluun sisäiseen nivelnastaan 85 %:ssa tapauksista, mikä johtaa Koenigin tautiin. 10 %:ssa tapauksista ulompi nivelnastan vaurioituu ja 5 %:ssa polvilumpio (kehittyy Leuvenin tauti). [ 2 ]
Patologian kokonaisesiintyvyys on 15–30 tapausta sataatuhatta asukasta kohden. [ 3 ] Sairastuneiden keski-ikä on 10–20 vuotta. [ 4 ]
Lapsuudessa patologia etenee suotuisammin: toipuminen tapahtuu lääkehoidon seurauksena. Aikuispotilaat tarvitsevat usein kirurgisia toimenpiteitä.
Syyt irtoava osteokondriitti
Yleisin osteokondriitin dissekaanin syy on trauma, vamma tai liiallinen puristus. Näiden vaikutusten seurauksena nivelen sisällä olevien kudosten verenkierto heikkenee (iskemia). Tällaiset prosessit puolestaan aiheuttavat luunpalasen asteittaista nekroosia, joka lopulta irtoaa.
Taudin tarkat syyt ovat tuntemattomia. Asiantuntijat uskovat, että patologia on seurausta useista tekijöistä samanaikaisesti. Todennäköisin syy on siis trauma, suora tai epäsuora nivelvaurio. Muita tekijöitä voivat olla:
- perinnöllinen alttius;
- geneettiset sairaudet;
- anatomian yksilölliset ominaisuudet;
- aineenvaihduntahäiriöt;
- luuston epänormaali kypsyminen.
Olemassa olevaa osteokondriittia voivat pahentaa nivelten lisäkuormitus. Erityisesti ihmiset, jotka harrastavat aktiivisesti urheilua, kuten koripalloa tai jalkapalloa, tennistä, painonnostoa, ampumahiihtoa, kuulantyöntöä, voimistelua tai painia, kärsivät eniten tästä sairaudesta. Riskiryhmään kuuluvat myös ihmiset, joiden ammatilliseen toimintaan liittyy jatkuvaa samanlaisten toistuvien liikkeiden suorittamista, joilla on liiallinen vaikutus nivelten toimintaan. [ 5 ]
Riskitekijät
Osteokondriitin dissekaanien alkuperää ei tällä hetkellä tunneta hyvin. Taudin syntyyn ja kehittymiseen vaikuttavista tekijöistä voidaan erottaa seuraavat:
- paikalliset nekroottiset prosessit subkondraalisessa luulevyssä;
- toistuvat nivelvammat, mukaan lukien ulkoiset (kontusiiviset vammat) ja endogeeniset (impeachment-oireyhtymä, joka kehittyy nivelen sisäisen rotaation yhteydessä, sekä tavanomaiset sijoiltaanmenot, krooninen nivelen epävakaus, vanhat vammat);
- heikentynyt enkondraalinen luutuminen;
- endokriiniset sairaudet;
- geneettinen alttius (nivelrakenteen anatomiset viat, subkondraalisen kerroksen synnynnäiset poikkeavuudet jne.);
- riittämätön verenkierto, luu- ja rustokudoksen trofismin heikkeneminen, iskeemiset häiriöt;
- liiallinen säännöllinen rasitus nivelelle.
Monet kirjoittajat ehdottavat perinnöllistä periytymistä ja kuvailevat sitä jopa lievänä luustodysplasian muotona, johon liittyy lyhytkasvuisuus.[ 6 ],[ 7 ] Petrie[8 ] kuitenkin kyseenalaisti perinnöllisen periytymisen todisteet ja raportoi ensimmäisen asteen sukulaisten röntgenkuvauksesta, jossa vain 1,2 %:lla havaittiin akuutti osteokondriitti dissecans.
Synnyssä
Osteokondriitin dissekaanien kehittymisen patogeneettistä mekanismia ei ole tähän mennessä tutkittu riittävästi. Asiantuntijat pitävät useita teorioita tärkeimpinä. Mitään niistä ei kuitenkaan ole vielä virallisesti vahvistettu. Tarkastellaan niitä kuitenkin erikseen:
- Tulehdusprosessi.
Jotkut tutkijat ovat kuvanneet tulehduksellisia muutoksia osteokondriitti dissekaaneja sairastavien potilaiden histologisessa materiaalissa. Yksityiskohtainen mikroskooppinen analyysi paljasti nekroottisia, epäspesifisiä, aseptisia tulehduksen merkkejä, mutta joissakin biomateriaaleissa tällaisia muutoksia ei vieläkään ollut. [ 9 ]
- Akuutti traumaattinen vamma.
Osteokondriitin dissekaanien kehittymistapauksia on kuvattu kroonisen tai akuutin trauman seurauksena, joka aiheutti iskeemisiä prosesseja vapaiden luu-rustoelementtien muodostumisen myötä.
- Toistuvat vammat.
Toistuvat mikrovauriot voivat olla taudin provosoiva tekijä, mikä on erityisen tyypillistä lapsille. [ 10 ], [ 11 ]
- Geneettinen alttius.
On näyttöä perinnöllisestä alttiudesta nivelsairauksien kehittymiselle. Erityisesti joillakin potilailla oli anatomisia piirteitä, jotka vaikuttivat tämän ongelman syntymiseen. [ 12 ]
- Iskeemiset prosessit.
Teoria iskemiasta tai verisuonten trofismin heikkenemisestä sairastumisalueella on ollut olemassa jo pitkään. Monissa tapauksissa viitattiin verisuoniverkoston puutteeseen tai heikkoon valtimoiden haarautumiseen patologian alueella. [ 13 ], [ 14 ]
Tällä hetkellä osteokondriitti dissekaania pidetään hankittuna subkondraalisen luun vauriona, jolle on ominaista luukudoksen imeytymisen ja irtoamisen vaihteleva aste ja mahdollinen nivelruston irtoaminen, eikä tämä sairaus liity normaalin ruston akuuttiin osteokondraaliseen murtumaan. [ 15 ]
Oireet irtoava osteokondriitti
Osteokondriitin dissekaanien kliiniset oireet ovat epäspesifisiä ja voivat vaihdella eri potilailla. Lapset ja nuoret valittavat usein diffuusia kipua sairastuneessa nivelessä: epäsäännöllistä, joskus ajoittaista, akuuttia, johon liittyy nivelen liikkeen estyminen ja sen turvotus.
Erotetun elementin epävakauden tapauksessa havaitaan epävakautta, tukkeutumista ja rutistustunnetta. Tutkimuksessa on havaittavissa kuormituksen rajoittuminen vaurioituneeseen niveleen. Tunnusteluun liittyy kipua. Pitkäaikainen sairaus voi ilmetä johtavien lihasten atrofisina muutoksina.
Osteokondriitin dissekaanin ensioireet aikuisilla ja lapsilla ovat käytännössä samat: yleensä se on lievää särkevää kipua tai epämukavuutta, joka lisääntyy motorisen aktiivisuuden ja nivelkuormituksen myötä. Patologian edetessä kipuoireyhtymä lisääntyy, nivel turpoaa ja tunnustelukipua ilmenee.
Nekroottisen fragmentin irtoamisen jälkeen esiintyy valituksia säännöllisestä rutistumisesta ja motorisen "jumiutumisen" esiintymisestä, mikä selittyy esteen ilmaantumisella nivelpintojen liikkeen aikana. Voi esiintyä tukoksia - niin sanottua nivelen "jumiutumista", joka ilmenee akuuttina kipuna ja kyvyttömyytenä suorittaa tarkoitettua liikettä.
Patologia voi kasvaa ja pahentua useiden vuosien aikana – 2, 3 ja joskus jopa kymmenen tai useammankin. Tärkeimmät oireet voivat olla:
- kipu (särkevä tai terävä); 80 %:lla potilaista on tyypillisesti lievää kipua keskimäärin 14 kuukauden ajan ja lievää tai lievää katkokävelyä fyysisen rasituksen jälkeen [ 16 ]
- turvotus;
- moottorin murina;
- motoristen kykyjen rajoittuminen;
- nivelten lukitus;
- lisääntyvä ontuminen (alaraajojen nivelten vaurioituessa);
- lihasten atrofiset prosessit.
Osteokondriitti dissekaantuu lapsilla
Myöskään lapsuusiän osteokondriitin dissekaanin syyt eivät ole selvillä. Pienten lasten ennuste on kuitenkin optimistisempi kuin aikuisten.
Tautia esiintyy useimmiten 10–15-vuotiailla pojilla, mutta tauti voi vaikuttaa myös 5–9-vuotiaisiin lapsiin. Useimmissa tapauksissa häiriö tasoittuu iän myötä.
Lapsen ongelman tärkeimmät oireet:
- syytön kipu (yleensä polvessa), joka voimistuu fyysisen aktiivisuuden myötä;
- nivelen turvotus ja tukos.
Nämä oireet vaativat kiireellistä diagnostiikkaa – erityisesti röntgen-, magneetti- ja tietokonetomografiaa.
Osteokondriitin dissekaanin suotuisa kulku ei ole syy olla tekemättä hoitoa. Aluksi lääkäri neuvoo potilasta sulkemaan kokonaan pois fyysisen rasituksen sairastuneessa raajassa. Jos sairaus vaikuttaa alaraajoihin, lapselle määrätään kainalosauvat, joilla hän kävelee useita kuukausia (yleensä jopa kuusi kuukautta). Lisäksi hoitoon kuuluu fysioterapia ja liikuntaterapia.
Jos parannusta ei tapahdu määräajassa, vain tässä tapauksessa määrätään kirurginen toimenpide:
- artroskooppinen mosaiikkikondroplastia;
- revaskularisoiva osteoperforaatio.
Vaiheet
Röntgentutkimuksissa saatujen tietojen perusteella määritetään osteokondriitti dissekaanien patologisen prosessin seuraavat vaiheet:
- Nekroottisen fokuksen muodostuminen.
- Nekroottisen alueen rajoittumisen peruuttamaton vaihe, dissektio.
- Nekroottisesti rajoittuneen elementin epätäydellinen erottuminen.
- Luu-rustoelementin täydellinen erottaminen.
Edellä mainitun luokituksen lisäksi vaiheet erotetaan osteokondriitin dissekaanien endoskooppisen kuvan mukaan:
- Hyaliiniruston eheys; pehmeyttä ja turvotusta havaitaan tunnusteltaessa.
- Rusto irtoaa ja repeytyy nekroottisen fokuksen reunaa pitkin.
- Nekroottisesti muuttunut elementti on osittain erillään.
- Vaurioituneelle alueelle muodostuu niche-tyyppinen kraatteri, ja siellä on vapaita nivelen sisäisiä elementtejä.
Koenigin tauti on jaettu seuraaviin vaiheisiin:
- Rusto pehmenee vahingoittamatta sen eheyttä.
- Osa rustosta on erotettu, vakaus havaitaan.
- Rusto nekrotisoituu ja sen jatkuvuus häiriintyy.
- Muodostuu vapaa elementti, joka sijaitsee muodostuneessa vikassa tai sen takana.
Lomakkeet
Osteokondriitin dissekaanien patologia jaetaan aikuisiin ja nuoriin (kehittyy lapsilla ja nuorilla).
Luokittelu patologisen prosessin lokalisoinnin mukaan:
- Polvinivelen osteokondriitti on nivelluun pinnan rajallinen subkondraalinen aseptinen nekroosi. Taudin esiintyvyys on 18–30 tapausta sataatuhatta potilasta kohden. Pääasiassa kuormittunut rustoalue on vaurioitunut, eli reisiluun mediaalisen nivelnastan lateraalinen osa, lähellä nivelnastojen välistä lovea (sisempi tai ulompi nivelnastan, patella). Polvilumpion osteokondriitti on ennusteeltaan epäsuotuisin, koska sitä on vaikea hoitaa. Reisiluun mediaalisen nivelnastan osteokondriittia kutsutaan myös Koenigin taudiksi. [ 17 ], [ 18 ]
- Telaluun osteokondriittia esiintyy 9–16-vuotiailla lapsilla, ja se on telaluun osteokondropatia, johon liittyy aseptinen nekroosi ja nivelruston vaurioita. Sairauden muita nimiä ovat Diazin tauti tai nilkanivelen osteokondriitti. Taudin etiologia on tuntematon. Hoitamattomana nivelrustoon muodostuu suuria vaurioita. [ 19 ]
- Olkanivelen osteokondriitti dissecans on olkaluun nivelnastan pään vaurio keski- tai anterolateraalisella alueella. Tauti on harvinainen ja sitä esiintyy pääasiassa nuorilla; sitä kutsutaan myös Pannerin taudiksi. Vielä harvinaisempia ovat tapaukset, joissa vaurioita esiintyy sädeluun päässä, kyynärlisäkkeessä ja kuopassa. [ 20 ]
- Lonkkanivelen osteokondriitti dissecans vaikuttaa reisiluun päähän. Taudilla voi olla pitkään vain vähän kliinisiä ja radiologisia oireita, mutta ajan myötä nivelpintojen muodon muutokset tulevat selkeiksi, nivelen liikkeet tulevat kivuliaiksi tai estyvät. Useimmiten patologia alkaa kehittyä lapsuudessa.
Komplikaatiot ja seuraukset
Osteokondriitin dissekaanien epäsuotuisin komplikaatio on muodonmuutosnivelen kehittyminen nivelen motorisen tukkeutumisen ja vaurioituneen raajan akselin häiriintymisen myötä.
Luulevyn aseptisen nekroosin aiheuttama muuttunut mekaaninen ja biologinen komponentti ja vapaiden nivelten sisäisten elementtien ilmaantuminen johtavat deformoivan nivelrikon muodostumiseen, joka vahingoittaa luurustoa. Tämä komplikaatio on tyypillinen polvinivelen, reisiluun ja sääriluun dissekaantumiseen liittyvälle osteokondriitille. Ensimmäiset merkit patologisen prosessin pahenemisesta ovat lisääntynyt kipu, ontuminen (etenkin portaita alas käveltäessä). Nivelissä esiintyy tukoksia ja tunne vierasesineestä nivelen sisällä.
Patologian eteneminen johtaa seuraaviin seurauksiin:
- kontraktuurin kehittyminen ja krepituksen esiintyminen;
- nivelten muotojen kaarevuus, joka johtuu luukudoksen häiriöistä ja ruston menetyksestä sekä lihasten surkastumisesta;
- niveltilan kaventuminen;
- luukasvainten ulkonäkö raon reunoilla.
Taudin myöhemmissä vaiheissa potilas menettää kyvyn suoristaa raajaa täysin sairastuneessa nivelessä, ja seurauksena raaja (erityisesti alaraaja) muuttuu epämuodostuneeksi. Radiologisesti havaitaan nivelpintojen muodonmuutoksia ja skleroosia, subkondraalista nekroosia, nivelraon merkittävää kaventumista, laajoja luukasvaimia ja vapaita nivelen sisäisiä fragmentteja.
Diagnostiikka irtoava osteokondriitti
Diagnostiset toimenpiteet alkavat potilaan kuulustelulla ja tutkimuksella. Osteokondriitti dissekaaneille on ominaista kipu, nivelen tukkeutuminen, rutina ja napsahtelu sekä rajoittunut liikerata. Potilas voi mainita aiempia metabolis-dystrofisia patologioita, vammoja tai lääkkeiden nivelensisäistä antoa.
Tutkimuksen aikana lääkäri toteaa:
- nivelten tukkeutuminen tai vakava liikkumisrajoitus;
- naksahtelu, krapitaatio.
Nivelkipu ja -muodonmuutokset havaitaan tunnustelemalla.
Laboratoriotestit määrätään osana kehon yleistä ja erilaista tutkimusta:
- yleinen kliininen verikoe leukosyyttikaavan määrityksellä;
- ESR:n määritys;
- fibrinogeeni;
- antistreptolysiini O;
- seerumin virtsahappopitoisuus;
- C-reaktiivinen proteiini (kvantitatiivinen menetelmä);
- reumatekijä;
- antinukleaarinen tekijä HEp-2-soluissa;
- uutettavan ydinantigeenin vasta-aineiden taso.
Laboratoriodiagnostiikka on tarpeen niveltulehduksen, systeemisten autoimmuunisairauksien, nivelreuman, Sjögrenin oireyhtymän jne. poissulkemiseksi.
Instrumentaalista diagnostiikkaa edustaa ensisijaisesti magneettikuvaus. Kokeellisesti on osoitettu, että MRI on suosituin menetelmä osteokondriitin dissekaanien diagnosoinnissa, koska sen avulla voidaan arvioida leesion kokoa sekä ruston ja subkondraalisen levyn kuntoa, määrittää luuytimen turvotuksen laajuus (signaalin voimakkuuden lisääntyminen), havaita vapaa elementti nivelessä ja seurata patologisen prosessin dynamiikkaa. Lisäksi MRI auttaa tutkimaan muiden nivelrakenteiden, kuten meniskien, nivelsiteiden, nivelkalvon poimujen jne., tilaa [ 21 ].
Ultraäänidiagnostiikka ja muut tutkimusmenetelmät eivät anna täydellistä tietoa sairaudesta. Perinteinen röntgenkuvaus ja tietokonetomografia ovat epäinformatiivisia osteokondriitin alkuvaiheessa (2-4 viikkoa). Näitä menetelmiä voidaan käyttää vain selventämään joitakin kohtia magneettikuvauksen jälkeen.
Differentiaalinen diagnoosi
Patologia |
Tärkeimmät erot osteokondriitin dissekaaneista |
Muodonmuutos nivelrikossa |
Osteofyytit ja nivelsiteiden luutuneet alueet esiintyvät usein nivelen sisäisinä vapaina elementteinä. Ne ovat kuitenkin yleensä epäsäännöllisen muotoisia ja teräväreunaisia. Nivelnastan vikaa ei myöskään ole. |
Kondromatoosi |
Sääriluun tai reisiluun epifyysissä ei ole tyypillistä kraatteria. Kondromiset kappaleet ovat pavunmuotoisia, niiden lukumäärä on jopa 10 tai yli. |
Lipoartriitti (Hoffan tauti) |
Polvilumpion ala- tai yläpuolisessa lipidirungossa on rakenteellinen muutos, joka on tiivistynyt ja voi aiheuttaa kuristumisen merkkejä. Röntgen- ja magneettikuvausmenetelmät mahdollistavat erotusdiagnostiikan. |
Murtuma nivelessä |
Traumaattisen alkuperän omaavalla nivelensisäisellä irronneella elementillä on epäsäännöllinen muoto ja epätasaiset ääriviivat. Tyypillistä kraatteria ei ole. |
Väärintulkinta ilman nivelpatologiaa |
Joissakin tapauksissa kokemattomat asiantuntijat erehtyvät luulemaan gastrocnemius-jänteen seesamluuta nivelen sisäiseksi irronneeksi fragmentiksi. Reisiluun lateraalisen nivelnastan tyypillinen kraatteri erehtyy joskus luullakseen subkondraaliseksi luumeniksi, joka on yksi nivelen normaalin anatomisen rakenteen muunnelmista. |
Hoito irtoava osteokondriitti
Hoidon tarkoituksena on parantaa luu-rustoelementtien trofiaa ja kiinnittää irronneet osat. Artroskopiaa käytetään vaurion sijainnin ja laajuuden visualisointiin sekä irtoamisasteen määrittämiseen. Jos konservatiivisen hoidon tehokkuutta kyseenalaistetaan aluksi, määrätään kirurginen toimenpide.
Osteokondriitti dissekaaneja, joihin liittyy tyypillisiä oireita, mutta joilla ei ole ilmeistä luu-rustoelementin repeämää, hoidetaan osteokondroperforatiivisella menetelmällä käyttäen Kirschner-lankoja.
Konservatiivinen hoito soveltuu vain osteokondriitin dissekaanin alkuvaiheisiin. Fysioterapeuttista hoitoa harjoitetaan sairastuneen nivelen kuormituksen vähentämisen taustalla jopa puolentoista vuoden ajan. Tänä aikana potilaalta kielletään kokonaan urheilun harrastaminen. Potilas käyttää kävelemiseen kainalosauvoja, jolloin sairastuneeseen raajaan ei kohdistu kuormitusta. Kivun laantuessa määrätään terapeuttista liikuntaa, joka sisältää ei-vahvistavia harjoituksia lihasatrofian estämiseksi. [ 22 ]
Lääkkeet
Jos havaitaan nivelen sisäinen tulehdusprosessi, määrätään antibioottihoito. Todennäköisimmät ovat kefatsoleeni tai gentamysiini. Vankomysiini sopii, kun havaitaan metisilliiniresistentti Staphylococcus aureus.
Kivunlievitykseen käytetään tulehduskipulääkkeitä (NSAID). Jos potilaalla on vasta-aiheita tällaisten lääkkeiden ottamiseen (haavauma, mahan verenvuoto), parasetamolista tulee ensisijainen lääke. Vaikean kivun sattuessa opioidikipulääkkeet voivat olla aiheellisia.
Antibiootit |
|
Kefatsoliini |
Keskimääräinen vuorokausiannos on 1-4 g laskimonsisäisenä tai lihaksensisäisenä injektiona. Lääkettä ei käytetä, jos on yliherkkyyttä kefalosporiinille ja beetalaktaamiantibiooteille. |
Gentamisiini |
Lääkkeen vakiovuorokausiannos on 3 mg/kg lihakseen tai laskimoon 2-3 injektiona. Hoidon kesto on 7 päivää. Lääkkeellä on ototoksisuus. |
Vankomysiini |
Määrätään yksilöllisesti ottaen huomioon terapeuttiset käyttöaiheet. Annetaan suonensisäisesti tiputuksena. Nopea anto voi aiheuttaa useita sivuvaikutuksia, kuten anafylaktisen sokin, hengenahdistuksen ja sydämen vajaatoiminnan. |
Opioidikipulääkkeet |
|
Tramadoli |
Lääkkeen kerta-annos (laskimonsisäisesti tai suun kautta) on 50–100 mg. Lääkkeen suurin mahdollinen vuorokausiannos on 400 mg. Hoitojakso on 1–3 päivää. |
Trimeperidiini |
Se annetaan lihaksensisäisesti, laskimonsisäisesti 1-prosenttisena liuoksena, 1 ml päivässä. Käyttöaika on 1-3 päivää. |
Ei-steroidiset tulehduskipulääkkeet |
|
Ketoprofeeni |
Otetaan suun kautta 200–300 mg päivässä 2–3 annoksena tai lihaksensisäisesti 100 mg 1–2 kertaa päivässä. Mahdollisia haittavaikutuksia: dyspepsia, gastriitti, ihottumat. |
Ketorolaakki |
Lääkkeen kerta-annos on 10 mg. Suurin vuorokausiannos on 40 mg. Kuurin kesto ei saa ylittää 5 päivää. Myös lihaksensisäinen tai laskimonsisäinen anto minimaalisesti tehokkaina annoksina on mahdollista. Mahdolliset haittavaikutukset: vatsakipu, ripuli, stomatiitti, kolestaasi, päänsärky. |
Parasetamoli |
Määrätty 0,5-1 g jopa 4 kertaa päivässä 3-5 päivän ajan. Lääke on hyvin siedetty ja aiheuttaa harvoin sivuvaikutuksia. Poikkeus: allergia parasetamolille. |
Fysioterapiahoito
Fysioterapiaa käytetään useimmiten kuntoutusvaiheessa osteokondriitin dissekaanien leikkauksen jälkeen. Etusijalla ovat seuraavat toimenpiteet:
- paikallinen kryoterapia (hoitojakso sisältää jopa 10 toimenpidettä);
- UFO-terapia (kurssin kesto – 10 päivää, yksi toimenpide päivittäin);
- magneettiterapia (hoitojakso sisältää viidestä kymmeneen istuntoa);
- UHF-hoito (7-10 istuntoa);
- laserhoito (päivittäin yhden viikon ajan).
Verenkierron parantamiseksi vaurioituneessa nivelessä ja lihasten surkastumisen estämiseksi määrätään erityisiä liikuntaterapiaharjoituksia:
- Lihasjännitys asteittaisella voimakkuuden kasvulla, kesto 6 sekuntia, noin 10 toistoa per lähestymistapa.
- Raajan sormien toistuva taivutus ja ojennus, harjoituksia perifeerisen verenkierron harjoittamiseksi (raajojen laskeminen ja nostaminen).
- Harjoitukset niveljäykkyyden ehkäisemiseksi (enintään 14 liikettä lähestymistapaa kohden).
Hoitavan lääkärin harkinnan mukaan on mahdollista käyttää mutahoitoa ja vesihoitoa.
Yrttihoito
Osteokondriitti dissekaanit aikuisilla ovat dynaamisesti epäsuotuisa sairaus, joka ilman pätevää hoitoa voi johtaa vammaisuuteen. Siksi mitä nopeammin ryhdytään toimenpiteisiin taudin torjumiseksi, sitä parempi.
Osteokondriitin hoidon tulee olla kattavaa. Jos hoitava lääkäri ei vastusta, voidaan käyttää joitakin kansanmenetelmiä, erityisesti rohdosvalmisteita.
- Raasta piparjuuren juuri, lämmitä sitä hieman, laita se liinalle ja laita kompressioksi vaurioituneelle alueelle. Toista toimenpide joka toinen päivä.
- Valmista yrttiseos, jossa on 1 tl koivunlehtiä, sama määrä nokkosen- ja voikukanlehtiä, samettikukkoja ja pajun juurakoita. Kaada seoksen päälle 1 litra kiehuvaa vettä ja anna hautua kannen alla 10 tuntia. Juo puoli lasillista lääkettä kolme kertaa päivässä puoli tuntia ennen aterioita. Hoitojakso on 8 viikkoa.
- Valmista seos, joka perustuu yhtä suureen määrään villirosmariinia, humalankäpyjä, kamomillankukkia ja mäkikuismaa. Ota sitten 2 rkl seosta, kaada päälle 1 litra kiehuvaa vettä, anna hautua kannen alla noin 10 tuntia ja ota puoli lasillista 4 kertaa päivässä ennen aterioita.
- Valmista seos, jossa on 1 tl vadelman varsia, sama määrä elecampane- ja nokkosenlehtiä, 1 rkl villirosmariinia ja 1 tl seljanmarjan kukkia. Lisää seokseen 0,5 litraa kiehuvaa vettä ja anna hautua kannen alla 15–20 minuuttia. Siivilöi ja ota 100 ml kolme kertaa päivässä ennen aterioita. Käyttöaika: enintään kolme kuukautta.
- Kaada 500 ml kiehuvaa vettä kahden ruokalusikallisen puolukanlehtien päälle ja anna hautua 40 minuuttia. Ota 100–150 ml kolme kertaa päivässä ennen aterioita.
Hyvän vaikutuksen antaa vaurioituneen nivelen hierominen elecampane-tinktuuralla (50 g juurakosta kaadetaan 150 ml:aan vodkaa ja pidetään pimeässä paikassa 2 viikkoa).
Kirurginen hoito
Jotkut kirjoittajat [ 23 ], [ 24 ] uskovat, että konservatiivisen hoidon tulisi olla ensisijainen hoitomuoto lasten vakaissa leesioissa. Ainoa yksimielisyys tästä menetelmästä on, että jos tämä hoito valitaan, sen keston tulisi olla 3–6 kuukautta ennen kirurgisen hoidon valitsemista. [ 25 ]
Leikkaus on yleensä aiheellista akuutin osteokondriitin dissekaanin epästabiileissa ja stabiileissa leesioissa, jotka eivät sovellu konservatiiviseen hoitoon. [ 26 ], [ 27 ]
Kirurgien mieltymysten erot kirurgisessa hoidossa heijastuvat erilaisissa kirurgisissa tekniikoissa. Näitä ovat poraus (sekä retrogradinen että antegradinen), [ 28 ], [ 29 ] luunsiirto, [ 30 ], [ 31 ] fiksaatio, [ 32 ], [ 33 ] linjaustoimenpiteet [ 34 ] ja debridementti [ 35 ].
Aikuispotilaalla havaittu osteokondriitti dissekaantuu usein leikkaushoidon oireeksi. Patologian alkuvaiheessa kuollut alue korvataan uudella kudoksella, ja seuraavissa vaiheissa vapaat palaset poistetaan artrotomiaa tekemällä.
Toimenpiteen laajuus määritetään magneettikuvauksen ja tähystyksen jälkeen. Yleensä irronnut luu-rustopala porataan ja korvataan elävällä kudoksella pitäen samalla vapaa elementti kosketuksissa ympäröivään kudokseen. Tunnelointiin käytetään Kirschner-lankaa tai ohutta naskalia. Lanka asetetaan nekroottisen alueen keskelle kohtisuoraan nivelpintaan nähden. Toimenpide viimeistellään rustoalueen resektiolla ja sen reunojen käsittelyllä.
Jos pakko-oireinen häiriö (OCD) on fragmentoitunut tai sitä ei voida korjata ruston laadun tai epäsuhtaisuuden vuoksi, fragmentti on poistettava, luovuttajakohta poistettava ja vika korjattava yksilöllisten löydösten perusteella.[ 36 ] Fragmentin poisto voi tarjota lyhytaikaista kivunlievitystä.[ 37 ],[ 38 ]
Jos vapaalla elementillä on huomattavaa liikkuvuutta, se kiinnitetään ensin puristimella. Sitten katkaistaan yhdistävä siirtymä (luu tai rusto), minkä jälkeen elementti poistetaan. Subkondraaliseen levyyn porataan kanavat, reunat työstetään. Nivel pestään, ompeleet ja aseptinen side asetetaan.
Vapaan elementin uudelleenkiinnityksen jälkeen pinnat poistetaan noin 2–2,5 kuukauden kuluttua. Leikkauksen jälkeen potilaalle määrätään antibioottihoito ja oireenmukaisia lääkkeitä.
Uusi, moderni tekonivelleikkaustekniikka on autogeeninen kondrosyyttisiirto. Menetelmään kuuluu solujen viljely ja siirto, mutta toimenpiteen korkeiden kustannusten vuoksi sen käyttö on tällä hetkellä rajallista. [ 39 ], [ 40 ]
Useimmat kirjoittajat raportoivat, että röntgenkuvissa näkyvä paranemisaika vaihtelee 6 viikosta 2 vuoteen.
Ennaltaehkäisy
Koska osteokondriitin etiologiaa ei täysin ymmärretä, taudille ei ole vielä olemassa erityistä ehkäisyä. Lääkärit antavat kuitenkin edelleen useita suosituksia tällaisten sairauksien kehittymisen ehkäisemiseksi. Tällaiset suositukset ovat luonteeltaan primaarisia ja sekundaarisia.
Ensisijainen ehkäisy koostuu tuki- ja liikuntaelimistön terveyden yleisestä ylläpidosta:
- taistelu ylipainoa vastaan;
- säännöllinen kohtalainen fyysinen aktiivisuus;
- vammojen ehkäisy, mukavien ja laadukkaiden kenkien käyttö;
- yleisten vahvistamistoimenpiteiden harjoittelu;
- hypotermian välttäminen, kehon patologioiden oikea-aikainen hoito.
Toissijainen ehkäisy tarkoittaa olemassa olevan osteokondriitin pahenemisen estämistä. Tärkeimmät ennaltaehkäisevät toimenpiteet ovat seuraavat:
- nivelkuormituksen rajoittaminen;
- kieltäytyminen sellaisista urheilulajeista kuin juoksu, yleisurheilu, painonnosto, voimistelu, koripallo, lentopallo, jalkapallo;
- ammatillisten ominaisuuksien korjaaminen, pitkittyneen seisomisen välttäminen, usein kyykistymiset, säännöllinen kävely portaissa ylös ja alas;
- ruokavalion tarkistaminen, nälkiintymisen välttäminen, rasvaisten ja yksitoikkoisten ruokien välttäminen, välttäminen, välttämättömien mikroelementtien ja vitamiinien varmistaminen.
Liikuntaterapiaa tulisi suorittaa vain lääkärin valvonnassa. Oikein tehtyjen harjoitusten ei tulisi kuormittaa tuki- ja liikuntaelimistöä, vaan niiden tulisi palauttaa nivelten voima ja elastisuus, kiihdyttää verenkiertoa ja parantaa aineenvaihduntaa.
Lääkärin suosituksesta voit harjoitella hierontoja eri lihasryhmille.
Ennuste
Osteokondriitti dissekaanit ovat haastava ortopedinen ongelma, koska sitä on vaikea sekä tunnistaa että hoitaa, vaikka alalla onkin tapahtunut uutta kehitystä.
Taudin ennuste voi riippua käytetystä hoidosta (lääkkeellinen, kirurginen), kasvuvyöhykkeiden kypsyydestä, irronneen osan sijainnista, stabiilisuudesta ja koosta sekä ruston eheydestä. Lapsuudessa taudin lopputulos on enimmäkseen suotuisa: osteokondriitti dissecans reagoi hyvin hoitoon lapsilla. Aikuisuudessa taudin varhainen diagnosointi on tärkeää, mikä vaikuttaa suoraan pitkän aikavälin ennusteeseen. Epäsuotuisin tulos havaitaan potilailla, joilla on komplikaatioita, sekä reisiluun lateraalisen nivelnastan patologiassa.

