
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Transmuraalinen sydäninfarkti
Lääketieteen asiantuntija
Viimeksi tarkistettu: 29.06.2025
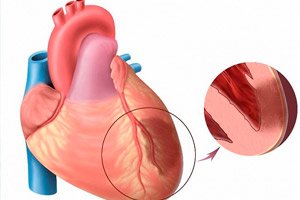
Akuutilla sydäninfarktilla tarkoitetaan yhtä uhkaavimmista sydänlihaksen iskemian muodoista. Kyse on tietyn sydänlihaksen alueen iskeemisestä nekroosista, joka johtuu epätasapainosta sydänlihaksen hapentarpeen ja verisuonten todellisen kuljetuksen välillä. Transmuraalista sydäninfarktia pidetään puolestaan erityisen vakavana sairausna, jossa nekroottiset pesäkkeet vaurioittavat koko kammioseinämän paksuutta endokardiumista epikardiumiin asti. Sairaus on aina akuutti ja laaja-alainen, ja se huipentuu infarktin jälkeisen kardioskleroosin kehittymiseen. Oireet ovat selkeät verrattuna tyypillisen infarktin kuvaan (poikkeus - sydämen takaseinämän infarkti, joka usein etenee piilossa). Ennuste riippuu suoraan ensihoidon oikea-aikaisuudesta. [ 1 ]
Epidemiologia
Sydän- ja verisuonisairauksia pidetään yleisimpänä kuolinsyynä potilailla monilla maailman taloudellisesti kehittyneillä alueilla. Esimerkiksi Euroopan maissa yli neljä miljoonaa ihmistä kuolee vuosittain sydänsairauksiin. On huomattava, että yli puolet kuolemaan johtaneista tapauksista liittyy suoraan sellaisiin riskitekijöihin kuin korkea verenpaine, liikalihavuus, tupakointi ja alhainen fyysinen aktiivisuus.
Sydäninfarkti, sepelvaltimotaudin monimutkaisena varianttina, on tällä hetkellä aikuisten johtava vammautumisen syy, ja sen kuolleisuus on 11 %.
Transmuraalinen infarkti vaikuttaa useammin 40–60-vuotiaisiin miehiin. Naiset kärsivät tällaisesta infarktista 1,5–2 kertaa harvemmin.
Viime vuosina transmuraalisen patologian ilmaantuvuus nuorilla 20–35-vuotiailla potilailla on lisääntynyt.
Transmuraalinen sydäninfarkti on yksi vakavimmista ja hengenvaarallisimmista sairauksista, ja sairaalakuolleisuus on usein 10–20 %. Yleisin epäsuotuisa tulos havaitaan potilailla, joilla on samanaikainen diabetes mellitus, verenpainetauti sekä toistuvissa infarktikohtauksissa.
Syyt transmuraalinen sydäninfarkti
Valtaosalla potilaista transmuraalisen infarktin kehittyminen liittyy sepelvaltimoiden päärungon tai haaran tukkeutumiseen. Tämän häiriön aikana sydänlihaksessa ilmenee verenkierron puutetta, hypoksia lisääntyy, mikä pahenee sydänlihaksen kuormituksen kasvaessa. Sydänlihaksen toimintakyky heikkenee ja tietyssä osassa sitä kudos menehtyy nekroosiin.
Sepelvaltimoiden lumenin suora kaventuminen tapahtuu esimerkiksi seuraavista syistä:
- Krooninen verisuonisairaus – ateroskleroosi, johon liittyy kolesterolielementtien (plakkien) kertyminen verisuonten seinämiin – on yleisin sydäninfarktien esiintyvyyden aiheuttaja. Sitä esiintyy 95 %:ssa transmuraali-infarktin aiheuttamista kuolemaan johtavista tapauksista. Yleinen ateroskleroosin merkki on veren rasva-arvojen nousu. Infarktikomplikaatioiden riski kasvaa dramaattisesti, kun verisuonen luumen tukkeutuu 75 % tai enemmän.
- Verihyytymien muodostuminen ja liikkuminen verisuonissa – verisuonitromboosi – on harvinaisempi, mutta toinen mahdollinen verenkierron tukkeutumisen syy sepelvaltimoverenkierrossa. Trombit voivat päästä sepelvaltimoverkkoon vasemmasta kammiosta (jossa ne muodostuvat eteisvärinän ja läppävian vuoksi) tai avonaisen soikean aukon kautta.
Erityisiin riskiryhmiin kuuluvat henkilöt, joilla on pahentunut perinnöllinen alttius (sydän- ja verisuonisairaudet suvussa), sekä paljon tupakoivat ja yli 50–55-vuotiaat. S[ 2 ]
Ateroskleroosin muodostumiseen vaikuttavat negatiiviset tekijät ovat:
- Väärä ruokavalio;
- Aineenvaihduntahäiriöt, liikalihavuus;
- Riittämätön fyysinen aktiivisuus, hypodynamia;
- Diagnosoitu valtimoverenpainetauti;
- Minkä tahansa tyyppinen diabetes;
- Systeemiset patologiat (pääasiassa vaskuliitti).
Riskitekijät
Sydän reagoi aina voimakkaasti verenkierron vajaatoimintaan ja hypoksiaan. Kun sepelvaltimoiden luumen tukkeutuu eikä vaihtoehtoista verenkiertoa ole mahdollista tarjota, sydämen myosyytit - sydänlihassolut - alkavat kuolla vaurioituneella alueella puolen tunnin kuluessa.
Sepelvaltimoiden ateroskleroottisten prosessien seurauksena häiriintynyt verenkierto 98 %:ssa tapauksista tulee transmuraalisen sydäninfarktin "syylliseksi".
Ateroskleroosi voi vaikuttaa yhteen tai useampaan sepelvaltimoon. Vaurioituneen verisuonen ahtauma vaihtelee - verenkierron tukkeutumisen asteen ja kavennetun segmentin pituuden mukaan. Jos henkilön verenpaine nousee, endoteelikerros vaurioituu, ateroskleroottinen plakki kyllästyy verellä, joka myöhemmin hyytyy ja muodostaa trombin, mikä pahentaa tilannetta, kun verisuonen ontelo on vapaa.
Veritulppa muodostuu todennäköisemmin:
- Ateroskleroottisen plakin leesion alueella;
- Endoteelin vaurioiden alueella;
- Valtimon kaventumisen kohdalla.
Lisääntyvä sydänlihasnekroosi voi olla erikokoista, ja transmuraalinen nekroosi usein aiheuttaa lihaskerroksen repeämisen. Tekijät, kuten anemia, infektio- ja tulehdukselliset prosessit, kuume, hormonaaliset ja aineenvaihduntasairaudet (mukaan lukien kilpirauhasen sairaudet), pahentavat sydänlihaksen iskemiaa. [ 3 ]
Merkittävimpinä transmuraalisen sydäninfarktin kehittymisen riskitekijöinä pidetään:
- Veren rasva-ainetasapainon häiriintyminen;
- Pitkäaikainen tai runsas tupakointi;
- Diabetes;
- Kohonnut verenpaine;
- Minkä tahansa asteen lihavuus;
- Psykososiaaliset näkökohdat (usein stressi, masennus jne.);
- Hypodynamia, liikunnan puute;
- Virheellinen ravitsemus (suurten määrien eläinrasvojen ja transrasvojen kulutus kasviperäisten elintarvikkeiden vähäisen kulutuksen taustalla);
- Alkoholin väärinkäyttö.
"Pieniksi", suhteellisen harvinaisiksi riskitekijöiksi katsotaan:
- Kihti;
- Foolihapon puutos;
- Psoriasis.
Merkittävästi pahentavat sydäninfarktin kulkua, kuten:
- Miehen olemisesta;
- Trombolyysi;
- Akuutti sepelvaltimotauti;
- Tupakointi;
- Perinnöllinen sepelvaltimotaudin paheneminen;
- Vasemman kammion vajaatoiminta;
- Kardiogeeninen sokki;
- Kammiorytmihäiriöt;
- Eteis-kammiokatkos;
- Toinen sydänkohtaus;
- Vanhuus.
Synnyssä
Infarktin kehittymisprosessi etenee pysyvien muutosten muodostuessa sydänlihaksessa ja myosyyttien kuolemassa.
Tyypillinen sydäninfarktin ilmenemismuoto on EKG:ssä havaittu poikkeava Q-lyönti, jonka kesto ja amplitudi ylittävät normin, sekä R-lyöntien amplitudin lievä kasvu rintakehän johdoissa. Q- ja R-hampaiden amplitudien suhde määrää debridementin syvyyden. Toisin sanoen mitä syvempi Q ja matalampi R, sitä selvempi on nekroosin aste. Transmuraaliseen nekroosiin liittyy R-lovien katoaminen ja QS-kompleksin kiinnittyminen.
Ennen sepelvaltimotromboosin kehittymistä ateroskleroottisen plakin endoteelikerros vaurioituu, johon liittyy trombogeenisten veren tekijöiden (tromboksaani A2 jne.) tason nousu. Tätä edistävät hemodynamiikan häiriöt, verisuonten sävyn äkilliset muutokset ja katekoliamiini-indeksien vaihtelut.
Ateroskleroottisen plakin vaurioituminen sen keskeisellä nekroosilla ja seinämän ulkopuolisella tromboosilla sekä pienellä stenoosilla johtaa usein joko seinämän läpi tapahtuvaan infarktiin tai äkilliseen sepelvaltimokuolemaan. Tuoreet ateroskleroottiset massat, jotka sisältävät suuria määriä aterogeenisiä lipoproteiineja, ovat erityisen alttiita repeämälle.
Sydänlihasvaurioiden puhkeaminen tapahtuu useimmiten aamun edeltävinä tunteina, mikä selittyy sepelvaltimoiden sävyn vuorokausirytmin muutoksilla ja katekoliamiinitasojen muutoksilla.
Transmuraalisen infarktin kehittyminen nuorella iällä voi johtua synnynnäisistä sepelvaltimoiden vioista, infektioperäisen endokardiitin aiheuttamasta emboliasta, sydämen mykoomista, aorttastenoosista, erytremiasta jne. Näissä tapauksissa sydänlihaksen hapentarpeen ja sen verenkiertoelimistön kautta tapahtuvan saannin välillä on akuutti epätasapaino. Hyperkatekolemia pahentaa transmuraalista nekroosia.
Ilmeisesti useimmissa akuutin transmuraalisen sydäninfarktin tapauksissa syynä on sepelvaltimoiden stenoottinen ateroskleroosi, tromboosi ja pitkittynyt okklusiivinen kouristus.
Oireet transmuraalinen sydäninfarkti
Transmuraalisen infarktin kliininen kuva kulkee useiden vaiheiden läpi, jotka eroavat oireellisesti toisistaan.
Ensimmäinen vaihe on prodromaalinen eli infarktia edeltävä vaihe, joka kestää noin viikon ja liittyy stressiin tai fyysiseen ylikuormitukseen. Tämän jakson oireyhtymälle on ominaista angina pectoris -kohtausten ilmaantuminen tai paheneminen, jotka tihenevät ja vaikeutuvat: kehittyy epästabiili angina pectoris. Myös yleinen hyvinvointi muuttuu. Potilaat alkavat kokea motivoimatonta heikkoutta, väsymystä, mielialan laskua, ahdistusta ja unihäiriöitä. Kipulääkkeet, jotka aiemmin auttoivat kivun poistamisessa, eivät enää osoita tehoa.
Jos apua ei saada, ilmenee seuraava – akuutti – patologinen vaihe. Sen kesto mitataan sydänlihaksen iskemian hetkestä sen nekroosin ensimmäisiin merkkeihin (tavallinen kesto – puolesta tunnista pariin tuntiin). Tämä vaihe alkaa sydänkivun purkauksella, joka säteilee yläraajaan, kaulaan, olkapäähän tai kyynärvarteen, leukaan ja lapaluihin. Kipu voi olla joko jatkuvaa (pitkittyvää) tai aaltoilevaa. Autonomisen hermoston stimulaatiosta on merkkejä:
- Äkillinen heikkous, hengenahdistus;
- Voimakas kuolemanpelon tunne;
- "limainen" hiki;
- Hengitysvaikeudet jopa levossa;
- Pahoinvointi (mahdollisesti oksenteluun asti).
Vasemman kammion vajaatoiminta kehittyy, jolle on ominaista hengenahdistus ja pulssin aleneminen, jota seuraa sydänperäinen astma tai keuhkopöhö. Kardiogeeninen sokki on mahdollinen komplikaatio. Rytmihäiriöitä esiintyy valtaosalla potilaista.
Ensimmäiset merkit
Ensimmäiset transmuraalisen infarktin "kellot" ilmestyvät useimmiten muutamaa tuntia tai jopa päivää ennen hyökkäyksen kehittymistä. Ihmiset, jotka ovat tarkkaavaisia terveydestään, saattavat hyvinkin kiinnittää niihin huomiota ja hakea lääkärin apua ajoissa.
Todennäköisimmät merkit lähestyvästä patologiasta:
- Rintakipua ajoittain tai välittömästi fyysisen rasituksen, voimakkaiden tunnetilojen ja kokemusten jälkeen;
- Useammin esiintyviä angina pectoris -kohtauksia (jos niitä on ollut aiemmin);
- Sydämen epävakauden tunne, voimakas sydämensyke ja huimaus;
- Nitroglyseriinin tehon puute (rintakipuja ei saada hallintaan, vaikka lääke auttoi aiemmin).
On tärkeää ymmärtää tilanteen vakavuus: kaikista kirjatuista sydäninfarktitapauksista vähintään 20 % johtaa kuolemaan kohtauksen ensimmäisten 60 minuutin aikana. Eikä tässä yleensä ole lääkäreiden syytä. Kuolemaan johtava lopputulos johtuu potilaan tai hänen läheistensä viivyttelystä, jotka eivät kiirehdi ottamaan yhteyttä lääkäriin eivätkä soita hätäapua ajoissa. On muistettava, että jos perheessä on henkilö, jolla on lisääntynyt sydänkohtauksen riski, kaikkien läheisten ihmisten tulisi selvästi tietää toimintansa algoritmi sydänkohtauksen kehittyessä.
Sydänlihasinfarktia voidaan epäillä melko voimakkaasta ja jatkuvasta kivusta. Kivuliaat oireet - puristava, vihlova - tuntuvat rinnassa, voivat "palautua" yläraajaan (useammin vasempaan), olkapään tai niskan alueelle, vartalon kylkeen tai lapaluuhun. Muita oireita, joihin on kiinnitettävä huomiota:
- Tunne siitä, ettei hengitettävissä ole tarpeeksi ilmaa;
- Kauhun tunne, aavistus omasta kuolemasta;
- Lisääntynyt hikoilu;
- Ihon kalpeus.
Yksi sydäninfarktin erottavista piirteistä tavallisesta angina pectoriksesta: kipuoireyhtymä ei häviä itsestään levossa, ei katoa nitroglyseriinin imeytymisen jälkeen ja kestää yli 15–20 minuuttia. [ 4 ]
Vaiheet
Morfologisten oireiden mukaan sydäninfarktin kululla on kolme vaihetta (ne mainitaan harvoin diagnoosirivillä, koska on tarkoituksenmukaisempaa määrätä patologian kesto päivinä):
- Iskemiavaihe (hieman aiemmin sitä kutsuttiin akuutiksi fokaaliseksi iskeemiseksi sydänlihaksen dystrofiavaiheeksi) - kestää jopa 6-12 tuntia.
- Nekroosivaihe - kestää jopa 1-2 viikkoa.
- Organisointivaihe - kestää jopa 4 viikkoa tai enemmän.
Lomakkeet
Patologisen fokuksen lokalisoinnista riippuen erotetaan tällaiset transmuraaliset infarktit:
- Etuseinän vaurio (etuseinän, anterosuuren, anterolateraalinen, anteroseptaalinen transmuraalinen infarkti);
- Takaseinän (alemman) seinämän vaurio (alempi, inferolateraalinen, alempi posteriorinen, pallean infarkti);
- Apikaalisesti lateraaliset, ylemmin lateraaliset, basaalisesti lateraaliset leesiot;
- Takakautiset, lateraaliset, takakautuiset-basaaliset, posterolateraaliset, takakautuiset-septaaliset leesiot;
- Massiivinen oikean kammion infarkti.
Patologisen nekroottisen prosessin leviämisen mukaan on olemassa muitakin infarktipesäkkeitä transmuraalisten lisäksi:
- Sisäinen;
- Subepikardiaalinen;
- Subendokardiaalinen.
Useimmilla potilailla diagnosoidaan transmuraalisia ja subendokardiaalisia leesioita.
Vahingon laajuudesta riippuen erotetaan:
- Mikronekroosi (eli fokaalinen nekroosi);
- Pinnallinen nekroosi;
- Suuripolttoinen nekroosi (puolestaan jaettu pieneen, keskikokoiseen ja laajaan varianttiin).
Sydänlihaksen etuseinän transmuraalinen infarkti liittyy useammin vasemman sepelvaltimon päärungon tai sen haaran - etummaisen laskevan valtimon - tukkeutumiseen. Patologiaan liittyy usein kammioperäisiä lisälyönnit tai takykardia, supraventrikulaariset rytmihäiriöt. Johtumishäiriöt ovat yleensä stabiileja, koska ne liittyvät johtavan järjestelmän rakenteiden nekroosiin.
Sydänlihaksen alaosan transmuraalinen infarkti vaikuttaa pallean viereisiin alueisiin - takaseinän palleaosaan. Joskus tällaista infarktia kutsutaan takapallea-, pallea- tai alaosaan. Tällainen vaurio etenee usein vatsan tyypin mukaan, joten ongelma sekoitetaan usein sairauksiin, kuten akuuttiin umpilisäkkeen tulehdukseen tai haimatulehdukseen.
Vasemman kammion akuutti transmuraalinen sydäninfarkti esiintyy valtaosassa transmuraalisista leesioista. Nekroosin keskittymä voi sijaita etu-, taka- tai alaseinämässä, kärjessä, kammioiden väliseinässä tai vaikuttaa useisiin alueisiin samanaikaisesti. Oikea kammio vaurioituu suhteellisen harvoin ja eteiset vielä harvemmin.
Transmuraalinen anterolateraalinen sydäninfarkti on yksi vasemman kammion vaurion muodoista, jossa EKG:ssä näkyy lisääntynyt Q-hammas johdoissa I, aVL, V4-6 sekä ST-segmentin siirtymä ylöspäin eristyksestä ja negatiivisesta sepelvaltimoiden T-hampaasta. Vasemman kammion sivuseinän etuosa vaurioituu diagonaalisten valtimoiden tai vasemman ympärysvaltimon haarojen tukkeutumisen vuoksi.
Transmuraalinen inferolateraalinen sydäninfarkti on seurausta etummaisen laskevan valtimon tai verhovaltimorungon tukkeutumisesta.
Sivuseinän transmuraalinen sydäninfarkti johtuu vasemman ympyränmuotoisen valtimon diagonaalisen valtimon tai posterolateraalisen haaran tukkeutumisesta.
Transmuraaliselle etummaisen väliseinän sydäninfarktille on ominaista nekroottisen fokuksen sijainti vasemman kammion etuseinän oikeassa osassa ja kammioiden välisen väliseinän etuosassa, joka on myös vasemman kammion oikea seinä. Vaurion seurauksena viritysvektorit siirtyvät taakse ja vasemmalle, joten tyypillisiä EKG-muutoksia havaitaan vain oikeissa rintakehän johtimissa.
Laaja-pesäkkeinen transmuraalinen sydäninfarkti, joka tunnetaan myös nimellä laaja-alainen sydäninfarkti tai MI patologisella QS:llä, on vaarallisin patologian tyyppi, jolla on erittäin vakavia ja hengenvaarallisia seurauksia potilaalle. Laaja transmuraalinen sydäninfarkti ei jätä potilaille käytännössä mitään mahdollisuuksia.
Komplikaatiot ja seuraukset
Transmuraali-infarktin komplikaatiot eivät valitettavasti ole harvinaisia. Niiden kehittyminen voi muuttaa dramaattisesti taudin ennustetta. Yleisimpiä haittavaikutuksia ovat kardiogeeninen sokki, vaikeat rytmihäiriöt ja akuutti sydämen vajaatoiminta.
Valtaosa viivästyneistä ennusteista johtuu sidekudosvyöhykkeen muodostumisesta kuolleen sydänkudoksen alueelle. Sydänkirurgia voi parantaa ennustetta suhteellisesti: leikkaus voi koostua sepelvaltimoiden ohituksesta, perkutaanisesta sepelvaltimoiden varjoainekuvauksesta jne.
Sidekudoksen korvaaminen vaurioituneella alueella estää sydänlihaksen täyden supistumisen. Sydämen johtumishäiriöitä ilmenee, sydämen minuuttitilavuus muuttuu. Sydämen vajaatoiminta kehittyy, ja elimet alkavat kokea vakavaa hypoksiaa.
Sydämen sopeutuminen uusiin työolosuhteisiin vaatii aikaa ja intensiivisiä kuntoutustoimenpiteitä mahdollisimman tehokkaasti. Hoidon tulee olla jatkuvaa ja fyysistä aktiivisuutta tulee lisätä vähitellen lääketieteen asiantuntijan huolellisessa valvonnassa.
Joitakin yleisimpiä viivästyneitä komplikaatioita ovat:
- Sydänaneurysma (sydämen seinämän rakenteellinen muutos ja pullistuma pussin muodossa, mikä johtaa veren purkautumisen vähenemiseen ja sydämen vajaatoiminnan pahenemiseen);
- Tromboembolia (voi johtua fyysisestä passiivisuudesta tai lääkärin ohjeiden noudattamatta jättämisestä);
- Sydämen toiminnan krooninen vajaatoiminta (esiintyy vasemman kammion supistuvan toiminnan heikkenemisen seurauksena, joka ilmenee jalkojen turvotuksena, hengenahdistuksena jne.).
Transmuraali-infarktin jälkeisten komplikaatioiden riskit ovat läsnä koko potilaan elämän ajan. Erityisen usein potilailla on uusiutuva kohtaus tai uusiutuminen. Ainoa tapa välttää sen kehittyminen on käydä säännöllisesti kardiologilla ja noudattaa tarkasti kaikkia hänen suosituksiaan.
Transmuraalinen sydäninfarkti on erittäin vakava patologia, joka komplikaatioiden liittyessä ei jätä potilaalle juurikaan mahdollisuuksia. Yleisimpiä seurauksia ovat:
- Sydämen rytmisen toiminnan rikkomukset (eteisvärinä, ekstrasystoliset rytmihäiriöt, paroksysmaalinen takykardia). Usein potilas kuolee kammiovärinän yhteydessä, joka muuttuu edelleen kammiovärinäksi.
- Sydämen vajaatoiminnan paheneminen vasemman kammion toimintahäiriön kanssa ja sen seurauksena keuhkopöhö, kardiogeeninen sokki, verenpaineen jyrkkä lasku, munuaisten suodatuksen estyminen ja - kuolema.
- Keuhkovaltimoiden tromboembolia, joka johtaa keuhkotulehdukseen, keuhkoinfarktiin ja - kuolemaan.
- Sydämen tamponaatio sydänlihaksen repeämän ja veren pääsyn seurauksena sydänpussin onteloon. Useimmissa näissä tapauksissa potilas kuolee.
- Akuutti sepelvaltimoiden aneurysma (pullistuva arpialue), jota seuraa paheneva sydämen vajaatoiminta.
- Tromboendokardiitti (fibriinin kertymä sydämen onteloon ja sen irtoaminen sekä aivohalvaus, suoliliepeen tromboosi jne.).
- Postinfarktioireyhtymä, johon kuuluu perikardiitin, niveltulehduksen, pleuriitin jne. kehittyminen.
Käytännön mukaan suurin osa transmuraalisen sydäninfarktin läpikäyneistä potilaista kuolee infarktin varhaisessa vaiheessa (alle 2 kuukautta). Akuutin vasemman kammion vajaatoiminnan esiintyminen pahentaa merkittävästi ennustetta. [ 5 ]
Diagnostiikka transmuraalinen sydäninfarkti
Diagnostiset toimenpiteet tulisi suorittaa mahdollisimman pian. Samanaikaisesti diagnoosin täydellisyyttä ei pidä unohtaa, koska moniin sairauksiin, ei vain sydänsairauksiin, voi liittyä samanlainen kliininen kuva.
Ensisijainen toimenpide on EKG, jolla osoitetaan sepelvaltimoiden tukkeuma. On tärkeää kiinnittää huomiota oireisiin – erityisesti voimakkaaseen rintakipuoireyhtymään, joka kestää 20 minuuttia tai kauemmin eikä reagoi nitroglyseriinin antoon.
Muita huomioitavia asioita:
- Kouristuskohtausta edeltävät patologiset oireet;
- kivun "rekyyli" niskassa, leuassa, yläraajoissa.
Transmuraali-infarktissa kipuaistimus on useammin voimakas, samalla voi esiintyä hengitysvaikeuksia, tajunnan häiriöitä ja pyörtymistä. Transmuraalivauriolla ei ole erityisiä oireita. Sydämen sykkeen epäsäännöllisyys, brady tai takykardia sekä kostea käheys ovat mahdollisia.
Instrumentaalinen diagnoosi tulisi ensisijaisesti esittää elektrokardiografialla: tämä on tärkein tutkimusmenetelmä, joka paljastaa syvän ja laajentuneen Q-hampaan, pienentyneen R-amplitudin, ST-segmentin nousun isoliinin yläpuolelle. Jonkin ajan kuluttua havaitaan negatiivisen T-hampaan muodostuminen, ST-segmentin lasku.
Lisämenetelmänä voidaan käyttää koronarografiaa. Tämä on erityisen tarkka menetelmä, jonka avulla voidaan paitsi havaita trombin tai ateroskleroottisen plakin aiheuttama sepelvaltimoiden tukkeutuminen, myös arvioida kammioiden toimintakykyä sekä havaita aneurysmia ja dissektioita.
Laboratoriokokeet ovat myös pakollisia – ensin määritetään kreatiinikinaasi-MB:n (CK) MB-fraktio – sydänlihaksen osuus kreatiinikinaasin kokonaismäärästä (sydäninfarktin kehittymisen spesifinen indikaattori). Lisäksi määritetään sydämen troponiinit (kvantitatiivinen tutkimus) sekä myoglobiinitaso.
Tähän mennessä on kehitetty muita uusia indikaattoreita, joita ei kuitenkaan vielä käytetä laajalti. Näitä ovat rasvahappoja sitova proteiini, myosiinin kevyet ketjut ja glykogeenifosforylaasi BB.
Sairaalaa edeltävällä tasolla käytetään aktiivisesti diagnostista immunokromatografista testausta (pikatestiä), jonka avulla voidaan nopeasti määrittää biomarkkerit troponiini, myoglobiini ja kreatiinikinaasi-MB. Pikatestin tulos voidaan arvioida jopa kymmenessä minuutissa. [ 6 ]
Akuutti transmuraalinen sydäninfarkti EKG
Klassinen sydäninfarktikuva ilmenee patologisten Q-hampaiden esiintymisenä, joiden kesto ja amplitudi ovat normaalia suurempia. Lisäksi rintakehän johtojen R-lyöntien amplitudissa on lievää kasvua.
Sydänlihasnekroosin aiheuttamat patologiset Q-hampaat näkyvät 2–24 tuntia kliinisten oireiden alkamisen jälkeen. Noin 6–12 tuntia oireiden alkamisen jälkeen ST-segmentin nousu laskee ja Q-hampaat päinvastoin voimistuvat.
Patologisten Q-lovien muodostuminen selittyy kuolleiden rakenteiden kyvyn menetyksenä sähköiseen herätteeseen. Vasemman kammion etuseinän postnekroottinen oheneminen vähentää myös sen potentiaalia, minkä seurauksena oikean kammion ja vasemman kammion takaseinän depolarisaatiovektorit ovat etusijalla. Tämä johtaa kammiokompleksin aluksi negatiiviseen poikkeamaan ja patologisten Q-hampaiden muodostumiseen.
Kuolleen sydänkudoksen depolarisaatiopotentiaalin heikkeneminen vaikuttaa myös R-lyöntien amplitudin pienenemiseen. Infarktin laajuutta ja leviämistä arvioidaan poikkeavien Q-hampaiden ja pienentyneen R-hampaiden amplitudin omaavien johtojen lukumäärän perusteella.
Nekroosin syvyyttä arvioidaan Q- ja R-lyöntien amplitudien välisen suhteen perusteella. Syvempi Q ja matalampi R osoittavat huomattavaa nekroosiastetta. Koska transmuraalinen sydäninfarkti vaikuttaa suoraan koko sydämen seinämän paksuuteen, R-hampaat katoavat. Rekisteröidään vain plakin negatiivinen muoto, jota kutsutaan QS-kompleksiksi. [ 7 ]
Transmuraalisen sydäninfarktin EKG-merkit |
Elektrokardiogrammissa (yleensä rintakehäjohdoissa) näkyy poikkeavia Q-lovia ja QS-komplekseja. Samat muutokset voivat esiintyä sydänlihaksen vaurioituneessa endokardiitissa, märkäisessä ja aseptisessa sydänlihastulehduksessa, kardiomyopatiassa, etenevässä lihasdystrofiassa ja niin edelleen. On tärkeää suorittaa kvalitatiivinen erotusdiagnoosi. |
Differentiaalinen diagnoosi
Transmuraalinen sydäninfarkti erotetaan usein muista rintalastan takana olevan kipuoireyhtymän syistä. Kyseessä voi olla dissektoiva rinta-aortan aneurysma, keuhkoembolia, akuutti perikardiitti (pääasiassa virusperäinen) tai voimakas radikulaarioireyhtymä. Diagnoosin aikana erikoislääkäri kiinnittää välttämättä huomiota ateroskleroosin riskitekijöihin, kipuoireyhtymän erityispiirteisiin ja kestoon, potilaan kehon reaktioon kipulääkkeiden ja vasodilataattoreiden käyttöön sekä verenpainearvoihin. Arvioidaan objektiivisen tutkimuksen, EKG:n, sydämen kaikukuvauksen ja laboratoriokokeiden tulokset. [ 8 ]
- Aortan aneurysman dissektiolle on ominaista kipu, jota esiintyy useammin lapaluiden välissä. Kipu on nitraattiresistenssiä, ja potilaalla on aiemmin ollut verenpainetauti. Tässä tapauksessa ei ole selviä EKG-muutoksia, sydänmerkkiaineiden indeksit ovat normaalit. Havaittavissa on voimakasta leukosytoosia ja LF-siirtymää vasemmalle. Diagnoosin selventämiseksi määrätään lisäksi sydämen kaikukuvaus, aortan varjoainekuvaus ja tietokonetomografia.
- Perikardiitti vaatii huolellisen analysoinnin aiemmista hengitystieinfektioista. Huomioi kipumuutokset sisään- ja uloshengityksen tai eri kehon asennoissa, sydänpussin kitkaäänet ja ei-dynaamiset sydänmerkit.
- Osteokondroosin ja pleksiitin uusiutumiseen liittyy kipua rintalastan puolella. Kipu riippuu potilaan asennosta ja hengitysliikkeistä. Tunnustelu paljastaa äärimmäisen kivun tuntemuksen pisteen hermopäätteiden purkautumisalueella.
- Keuhkoembolialle on ominaista voimakkaampi kipu kuin transmuraali-infarktille. Usein esiintyy kohtauksellista hengitysvaikeutta, romahdusta ja ylävartalon punoitusta. EKG-kuva muistuttaa alaosan sydänlihaksen infarktivauriota, mutta oikealla puolella on ilmeneviä sydänosastojen akuutin ylikuormituksen oireita. Sydämen kaikukuvauksessa havaitaan voimakasta keuhkoverenpainetautia.
- Akuutin vatsan kuvan mukana tulee vatsakalvon ärsytyksen merkkejä. Leukosytoosi on voimakasta.
Transmuraalinen sydäninfarkti erotetaan myös akuutista haimatulehduksesta, hypertensiivisestä kriisistä.
Kuka ottaa yhteyttä?
Hoito transmuraalinen sydäninfarkti
Terapeuttisten interventioiden tulisi pyrkiä seuraaviin peräkkäisiin tavoitteisiin:
- Kivunlievitys;
- Sydänlihaksen verenkierron palauttaminen;
- Sydänlihaksen kuormituksen vähentäminen ja sen hapenkulutuksen vähentäminen;
- Transmuraalisen tarkennuksen koon rajoittaminen;
- Komplikaatioiden kehittymisen estäminen.
Kivunlievitys parantaa potilaan hyvinvointia ja normalisoi hermoston toimintaa. Tosiasia on, että voimakkaan kivun aiheuttama liiallinen hermostollinen toiminta lisää sydämen sykettä, verenpainetta ja verisuonten vastusta, mikä lisää entisestään sydänlihaksen kuormitusta ja lisää sydänlihaksen hapentarvetta.
Kipu-oireyhtymän poistamiseen käytettävät lääkkeet ovat narkoottisia kipulääkkeitä. Niitä annetaan laskimoon.
Sydänlihaksen riittävän verenkierron palauttamiseksi suoritetaan koronarografia, trombolyysi (trombolyyttinen) hoito ja sepelvaltimoiden ohitusleikkaus.
Koronarografia yhdistetään stentin tai pallolaajennuksen kanssa valtimon avoimuuden palauttamiseksi stentin tai pallon avulla ja verenkierron normalisoimiseksi.
Trombolyyttinen hoito auttaa myös palauttamaan laskimoverenkierron (sepelvaltimoverenkierron). Toimenpide koostuu sopivien trombolyyttisten lääkkeiden suonensisäisestä injektiosta.
Sepelvaltimoiden ohitusleikkaus on yksi kirurgisista vaihtoehdoista sepelvaltimoiden verenkierron palauttamiseksi ja optimoimiseksi. Ohitusleikkauksessa kirurgi luo ohitusverisuonireitin, joka mahdollistaa veren virtauksen sydänlihaksen vaurioituneille alueille. Tämä leikkaus voidaan suorittaa hätätoimenpiteenä tai elektiivisesti tilanteesta riippuen.
Sydämen kuormituksen vähentämiseksi ja hypoksian minimoimiseksi määrätään tällaisia lääkeryhmiä:
- Orgaaniset nitraatit - edistävät kivun poistamista, rajoittavat nekroottisen fokuksen leviämistä, vähentävät transmuraalisen infarktin kuolleisuutta, vakauttavat verenpainetta (aluksi annetaan tiputuksena laskimoon, jonkin ajan kuluttua siirretään lääkkeiden tablettimuotoon);
- β-adrenoblokkerit - tehostavat nitraattien vaikutusta, estävät rytmihäiriöiden ja verenpaineen nousun kehittymistä, vähentävät sydänlihaksen hypoksian vakavuutta ja vähentävät fyysisten komplikaatioiden (erityisesti kammion repeämän) riskiä.
Jos potilaalle kehittyy komplikaatioita, kuten keuhkopöhöä, kardiogeenista sokkia tai sydämen johtumishäiriöitä, hoito-ohjelma säädetään yksilöllisesti. Fyysinen ja henkinen mielenrauha on varmistettava.
Jokainen transmuraalista infarktia sairastavien potilaiden hoitovaihe suoritetaan tiettyjen järjestelmien ja protokollien mukaisesti. Lisälääkkeinä voidaan määrätä:
- Verihiutaleiden aggregaatiota estävät lääkkeet - vähentävät verihiutaleiden aggregaatiota, estävät verihyytymien muodostumista. Useimmissa transmuraalisissa infarktitapauksissa potilaille määrätään kaksoishoito, jossa otetaan kahta verihiutaleiden aggregaatiota estävää lääkettä samanaikaisesti vuoden ajan.
- Angiotensiinikonvertaasin estäjät - auttavat vakauttamaan verenpainetta, estämään sydämen epämuodostumia.
- Kolesterolilääkkeet (statiinit) - käytetään parantamaan lipidiaineenvaihduntaa, alentamaan matalatiheyksisten lipoproteiinien ja kolesterolin tasoja - potentiaalisia ateroskleroosin etenemisen markkereita.
- Antikoagulantit - estävät verihyytymien muodostumista.
Lääkehoitoa täydentävät välttämättä yleiset korjaavat toimenpiteet - erityisesti se vaatii huolellista lepoa ja vuodelepoja, ruokavalion muutoksia (terapeuttinen taulukko nro 10 JA), fyysisen aktiivisuuden asteittaista laajentamista.
Kohtauksen jälkeisten ensimmäisten 24 tunnin ajan potilasta tulee pitää sängyssä. Kysymyksiä motorisen toiminnan asteittaisesta palautumisesta käsitellään hoitavan lääkärin kanssa erikseen. Hengitysharjoitusten tekemistä suositellaan keuhkojen staasin estämiseksi.
Ruoka-annos on rajoitettu, jolloin kalorimäärä laskee 1200–1500 kcal:iin. Eläinrasvat ja suola on jätettävä pois. Ruokalistaa täydentävät kasviperäiset ruoat, kaliumia sisältävät tuotteet, viljat ja merenelävät. Myös nesteen saanti on rajoitettu (jopa 1–1,5 litraan päivässä).
Tärkeää: potilaan tulee lopettaa tupakointi (sekä aktiivinen että passiivinen) ja alkoholin käyttö kokonaan.
Transmuraalisen infarktin jälkeen henkilölle määrätään pakollinen käynti kardiologin vastaanotolla. Aluksi seurantaa tehdään viikoittain, sitten kaksi kertaa kuukaudessa (ensimmäiset kuusi kuukautta kohtauksen jälkeen). Kuuden kuukauden kuluttua riittää, että kardiologilla käydään kuukausittain. Lääkäri suorittaa tutkimuksen, tekee kontrolli-EKG:n ja rasituskokeita. [ 9 ]
Kirurginen hoito
Transmuraalisen infarktin kirurginen hoito voi olla avoin (hoitoon päästään rintakehän viillon kautta) tai perkutaaninen (tutka otetaan valtimon läpi). Jälkimmäistä tekniikkaa käytetään yhä enemmän sen tehokkuuden, vähäisen traumaattisuuden ja minimaalisten komplikaatioiden vuoksi.
Yleisiä perkutaanisia leikkauksia:
- Laskimostentti tarkoittaa erityisen laajentavan elementin asettamista suonen ahtauman alueelle. Stentti on sylinterimäinen verkko, joka on valmistettu erityisestä muovista tai metallista. Se viedään anturin avulla tarvittavaan verisuonialueeseen, jossa sitä laajennetaan ja jätetään. Tämän hoidon ainoa merkittävä mahdollinen komplikaatio voi olla retromboosi.
- Pallomainen verisuonikirurgia on samankaltainen toimenpide kuin stenttaus, mutta verkkosylinterin sijaan anturi vie verisuonen läpi erityisen pallokehyksen, joka täyttyy halutun verisuonialueen saavutettuaan ja laajentaa verisuonta, jolloin normaali verenkierto palautuu.
- Laser-eksimeerivaskulaarinen plastiikka - siinä käytetään kuituoptista anturia, joka sepelvaltimon vaurioituneeseen osaan johdettuna johtaa lasersäteilyä. Säteet puolestaan vaikuttavat hyytymään ja tuhoavat sen, minkä ansiosta verenkierto palautuu.
Avosydänleikkaus on järkevä vaihtoehto potilaille, joilla on täydellinen valtimon tukkeuma, kun stentti ei ole mahdollinen tai jos on samanaikaisia sepelvaltimosairauksia (esim. sydänvika). Tällaisessa tilanteessa suoritetaan ohitusleikkaus, jossa asetetaan ohittavia verisuonireittejä (autoimplantaateilla tai synteettisillä materiaaleilla). Leikkaus suoritetaan sydänpysähdyksen yhteydessä ja käyttämällä tekoniveltä ("keinotekoinen verenkierto") tai työelimeen.
Seuraavat ohitustyypit tunnetaan:
- Nisäkäsvaltimo - sisäinen rintakehän valtimosuoni, joka on vähemmän altis ateroskleroottisille muutoksille ja jolla ei ole venttiilejä kuten laskimossa, käytetään shunttina.
- Sepelvaltimo - potilaan omaa laskimoa käytetään sunttiina, joka ommellaan sepelvaltimoon ja aorttaan.
Mikä tahansa sydänleikkaus on potentiaalisesti vaarallinen toimenpide. Leikkaus kestää yleensä useita tunteja. Ensimmäiset kaksi päivää potilas on teho-osastolla asiantuntijoiden jatkuvassa valvonnassa. Jos komplikaatioita ei ilmene, hänet siirretään tavalliselle osastolle. Kuntoutusjakson erityispiirteet määritetään yksilöllisesti.
Ennaltaehkäisy
Ennaltaehkäisevät toimenpiteet transmuraalisen infarktin kehittymisen estämiseksi pyrkivät vähentämään mahdollisten haitallisten tekijöiden kielteistä vaikutusta ihmiskehoon. Erityisen tärkeää on uusiutuvan kohtauksen ehkäisy sairailla ihmisillä. Lääkehoidon lisäksi heidän tulisi noudattaa useita lääketieteellisiä suosituksia, mukaan lukien ravitsemuksen muutokset, liikunnan ja elämäntavan korjaaminen.
Näin ollen ehkäisy voi olla ensisijaista (ihmisille, joilla ei ole koskaan ollut transmuraalista tai muuta infarktia) ja toissijaista (sydäninfarktin uusiutumisen estämiseksi).
Jos henkilö kuuluu sydän- ja verisuonitautien kehittymisen riskiryhmään, hänelle valmistellaan seuraavat suositukset:
- Lisää fyysistä aktiivisuutta.
Hypodynamia voi aiheuttaa monia sydän- ja verisuoniongelmia. Sydämen sävyn tukeminen on erityisen tärkeää yli 35–40-vuotiaille. Voit yksinkertaisesti ja tehokkaasti vahvistaa sydäntä päivittäisellä kävelyllä, lenkkeilyllä, uimisella ja pyöräilyllä.
- Luovu kokonaan huonoista tavoista.
Tupakointi ja alkoholin juominen on haitallista kenelle tahansa, riippumatta heidän alkuperäisestä terveydentilastaan. Ja sydän- ja verisuonisairauksista kärsiville alkoholi ja savukkeet ovat ehdottomasti vasta-aiheisia. Ja tämä ei ole vain sanoja, vaan todistettu tosiasia.
- Syö laadukasta ja asianmukaista ravintoa.
Ravitsemus on yleisen terveytemme ja verisuoniterveytemme perusta. On tärkeää kuluttaa mahdollisimman vähän paistettuja ruokia, eläinrasvoja, synteettisiä korvikkeita sisältäviä tuotteita, transrasvoja ja runsaasti suolaa. Ruokavaliota on suositeltavaa laajentaa vihanneksilla, vihreillä, hedelmillä, pähkinöillä, marjoilla ja merenelävillä.
- Vältä stressin negatiivisia vaikutuksia, etsi enemmän positiivisia tunteita.
On suositeltavaa välttää mahdollisuuksien mukaan liiallista emotionaalista stressiä ja shokkeja. Huolestuneille ja ahdistuneille ihmisille, jotka usein suhtautuvat tilanteisiin "lähellä sydäntä", suositellaan rauhoittavien lääkkeiden käyttöä (lääkärin kanssa neuvoteltuaan).
- Seuraa verenpainelukemia.
Usein verenpaineen nousu prosessoi prosesseja, jotka johtavat myöhempään kouristukseen ja verisuonten lumenin tukkeutumiseen. Tällaisten komplikaatioiden välttämiseksi sinun tulee seurata verenpainetta itsenäisesti ja ottaa lääkärin määräämiä verenpainelääkkeitä ajoissa.
- Hallitse verensokeritasoja.
Diabetes mellitusta sairastavilla potilailla on ongelmia verisuonten seinämien kunnossa, jotka haurastuvat ja tukkeutuvat helposti taudin vuoksi. Patologisten intravaskulaaristen prosessien kehittymisen estämiseksi on tarpeen käydä säännöllisesti endokrinologin vastaanotolla, saada hoitoa ja pysyä järjestelmällisessä lääkärin valvonnassa (verensokeriarvojen seuraamiseksi).
- Käy säännöllisesti kardiologilla.
Sydänlihasinfarktin tai muiden sydänsairauksien riskiryhmään kuuluvien henkilöiden tulisi käydä yleislääkärin ja kardiologin tarkastuksessa järjestelmällisesti (1–2 kertaa vuodessa). Tämä suositus on erityisen tärkeä yli 40–45-vuotiaille potilaille.
Toissijaisen ennaltaehkäisyn tarkoituksena on estää transmuraalisen infarktin uusiutumisen kehittyminen, joka voi olla potilaalle kohtalokas. Tällaisia ennaltaehkäiseviä toimenpiteitä ovat:
- Ilmoita lääkärillesi kaikista epäilyttävistä oireista (myös suhteellisen vaarattomista);
- Lääkärin määräysten ja neuvojen noudattaminen;
- Riittävän fyysisen aktiivisuuden, ruokavalion ja elämäntavan muutosten varmistaminen;
- Työtoiminnan tyyppien valinta, jotka eivät vaadi liiallista fyysistä rasitusta eikä niihin liity psyko-emotionaalisia shokkeja.
Ennuste
Sydän- ja verisuonijärjestelmän sairaudet ovat yleisin kuolleisuuden lisääntymiseen vaikuttava tekijä. Sydänlihasinfarkti on iskeemisen sydänsairauden vaarallisin komplikaatio, jota ei voida "hillitä" edes diagnostisten ja terapeuttisten menetelmien jatkuvasta parantamisesta huolimatta.
Selviytyminen kohtauksen jälkeen riippuu monista tekijöistä - ensinnäkin lääketieteellisen hoidon nopeudesta sekä diagnoosin laadusta, yleisestä terveydentilasta ja henkilön iästä. Lisäksi ennuste riippuu sairaalahoidon kestosta kohtauksen alkamishetkestä, sydänkudosvaurion laajuudesta, verenpainearvoista jne.
Useimmiten asiantuntijat arvioivat eloonjäämisasteen yhteen vuoteen, jota seuraavat kolme, viisi ja kahdeksan vuotta. Useimmissa tapauksissa, jos potilaalla ei ole munuaissairauksia eikä diabetesta, kolmen vuoden eloonjäämisastetta pidetään realistisena.
Pitkän aikavälin ennuste määräytyy pääasiassa hoidon laadun ja täydellisyyden mukaan. Suurin kuolemanriski on raportoitu ensimmäisten 12 kuukauden aikana kohtauksen jälkeen. Potilaan kuolemaan johtavat päätekijät ovat:
- Infarktin uusiutuminen (yleisin);
- Krooninen sydänlihaksen iskemia;
- Äkkikuolemaoireyhtymä;
- Keuhkoembolia;
- Akuutti verenkiertohäiriö aivoissa (aivohalvaus).
Oikein suoritetuilla kuntoutustoimenpiteillä on ratkaiseva rooli ennusteen laadussa. Kuntoutusjakson tulisi pyrkiä seuraaviin tavoitteisiin:
- Tarjoa kaikki edellytykset organismin elpymiselle, sen sopeutumiselle standardikuormiin;
- Parantaa elämänlaatua ja suorituskykyä;
- Vähentää komplikaatioiden, mukaan lukien uusiutumisten, riskiä.
Laadukkaiden kuntoutusinterventioiden tulisi olla peräkkäisiä ja keskeytymättömiä. Ne koostuvat seuraavista vaiheista:
- Sairaalahoitojakso - alkaa potilaan sisäänpääsystä tehohoitoon tai tehohoitoyksikköön ja edelleen kardiologiaan tai verisuoniosastolle (klinikalle).
- Kuntoutuskeskuksessa tai sanatoriossa oleskelu - kestää jopa 4 viikkoa sydänkohtauksen jälkeen.
- Avohoitojakso - sisältää kardiologin, kuntoutuslääkärin, LFK-ohjaajan avohoidon seurannan (vuoden ajan).
Potilas jatkaa sitten kuntoutusta itsenäisesti kotona.
Onnistuneen kuntoutuksen perusta on kohtuullinen ja säännöllinen fyysinen aktiivisuus, jonka lääkäri laatii yksilöllisesti. Tiettyjen harjoitusten jälkeen asiantuntija seuraa potilaan tilaa ja arvioi sitä useiden kriteerien perusteella (erityisen tärkeitä ovat niin sanotut "stressitestit"). [ 10 ]
Liikunnan lisäksi kuntoutusohjelmaan kuuluu lääkehoitoa, elämäntapamuutoksia (ruokavalion muutoksia, painonhallintaa, huonojen tapojen poistamista, lipidiaineenvaihdunnan seurantaa). Integroitu lähestymistapa auttaa ehkäisemään komplikaatioiden kehittymistä ja sopeuttamaan sydän- ja verisuonijärjestelmän päivittäiseen toimintaan.
Transmuraaliselle sydäninfarktille on ominaista epäsuotuisin ennuste, mikä selittyy lisääntyneellä kuolleisuuden todennäköisyydellä jo sairaalaa edeltävässä vaiheessa. Noin 20 % potilaista kuolee neljän ensimmäisen viikon aikana kohtauksesta.

