
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Alaraajojen syvien laskimoiden tromboflebiitti
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
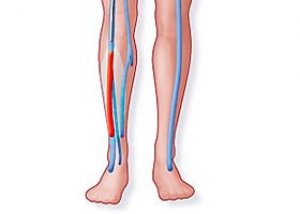
Lääkärit kutsuvat vakavaksi patologiaksi, joka johtuu veren hyytymisestä venuulin poikkileikkauksessa trombin muodostumisen myötä, laskimotromboosia. Tässä artikkelissa yritämme tarkastella tarkemmin alaraajojen syvien laskimoiden tromboflebiittiä: ongelman ydintä, taudin vakavuutta, helpotuksen mahdollisuutta ja komplikaatioiden riskiä.
ICD-10-koodi
Kansainvälisessä lääketieteellisessä rekisterissä alaraajojen syvä laskimotromboflebiitilla on oma ICD 10:n mukainen spesifinen koodi, joka on merkitty numerolla I80.2 ja jonka nimi on "alaraajojen muiden syvien verisuonten laskimotulehdus ja tromboflebiitti".
Alaraajojen syvän laskimotromboflebiitin syyt
Nykyaikainen tiede voi tehdä paljon. Mutta taudin kehittymisen estämiseksi ja hoidon tehokkuuden varmistamiseksi sinun on tiedettävä alaraajojen syvän laskimotukoksen syyt. Vain selvittämällä lähde voimme puhua toteutettujen toimenpiteiden riittävyydestä, jotka pysäyttävät paitsi seuraukset myös perimmäisen syyn.
Patologian pääasiallinen lähde on kolme kriteeriä, jotka tunnetaan nimellä "Virokhovin triadi":
- Veren hyytymisaste on huomattavasti normaalia korkeampi.
- Verisuonijärjestelmän seinämien tilan heikkeneminen.
- Verenkierron hidastuminen ja tukkoisuus.
On syytä huomata, että on olemassa ihmisryhmiä, joilla tällaisen taudin kehittymisen riski on huomattavasti suurempi:
- Iän myötä verisuonipatologian todennäköisyys kasvaa.
- Monimutkaisten murtumien historia.
- Raskauden aika ja synnytyksen jälkeinen hoito. Tämä koskee erityisesti naisia, joille on tehty keisarileikkaus.
- Lihavuus.
- Usein ja pitkät matkat ja lennot, erityisesti ilmastovyöhykkeiden muuttuessa.
- Laajat vatsan alueen leikkaukset.
- Kirurginen toimenpide nivelissä.
- Kehon tarttuva vaurio.
- Huonot tavat, kuten nikotiini, alkoholi ja huumeet.
- Useiden hyytymisnopeuteen vaikuttavien lääkkeiden käyttö.
- Laskimovaurio.
- Nykyaikaiset elintarvikkeet ovat täynnä stabilointiaineita, väriaineita, säilöntäaineita, geenimuunneltuja aineita ja niin edelleen.
- Pitkäaikainen immobilisaatio, kuten vuodelepoon.
- Sydän- ja verisuonijärjestelmän toiminnan ongelmat.
- Kehon taipumus reagoida allergisesti ulkoiseen ärsykkeeseen.
- Jos ammatillinen toimintasi tai elämäntapasi vaatii sinua olemaan jaloillasi pitkään.
- Istumatyö, jossa reiden takaosan verisuonet altistuvat pitkäaikaiselle paineelle.
Patogeneesi
Taudin alkuperän ja kehityksen mekanismi – patogeneesi – on melko yksinkertainen. Kun verenvirtaus hidastuu äkillisesti, muodostuu verihyytymä, joka sisältää punasoluja, pienen määrän fibriiniä ja verihiutaleita. Trombin toinen osa (jalka) on kiinnittynyt seinämään, kun taas toinen osa ei ole kiinnittynyt ja voi liikkua vapaasti virtauksessa.
Tässä tapauksessa trombin muodostuminen on progressiivista, ja verikapselin koko kasvaa vaikuttavaan kokoon. Trombi sijaitsee verenkierron suuntaisesti. Ensimmäiset kolme tai neljä päivää tämä muodostuma on heikosti kiinnittynyt ja voi irrota. Mutta viiden tai kuuden päivän kuluttua kehittyvä sisäseinän tulehdus kiinnittää trombin luotettavammin kiinnityskohtaan.
Alaraajojen syvän laskimotromboflebiitin oireet
Näiden verisuonten tukkeutuminen verihyytymällä on yleisin. Alaraajojen syvän laskimotromboflebiitin oireita ovat:
- Lisääntynyt turvotus vaurioituneessa jalassa sekä paikalliset muutokset epidermiksen varjossa trombin alueella.
- Uhri alkaa myös tuntea kalvavaa kipua pohjelihaksessa.
- Polttava ja painon tunne tulee esiin.
- Tukoksen sijainnista riippuen turvotus voi vaikuttaa joko erilliseen alueeseen tai koko alaraajaan.
Mutta tämän patologian salakavalaisuus on se, että se voi kehittyä oireettomasti pitkään. Samaan aikaan laskimoiden vajaatoiminta ilmenee välittömästi komplikaatioina, joiden seurauksena voi olla kohtalokas lopputulos: mitä korkeampi tukos tapahtuu, sitä vaarallisempi on verikapselin irtoaminen.
Ensimmäiset merkit
Kuten edellä on jo mainittu, potilas kiinnittää usein huomiota ongelmaan, joka on syntynyt liian myöhään, kun komplikaatiot jo etenevät kehossa. Mutta henkilö, joka on tarkkaavainen itselleen, pystyy silti tunnistamaan ensimmäiset merkit lähestyvästä patologiasta.
Ensimmäinen asia, jonka potilas voi havaita, on koko raajan tai sen erillisen alueen lievä turvotus. Samaan aikaan, riippuen taudin tilasta (krooninen tai akuutti muoto), ensimmäiset oireet voivat vaihdella.
Kuten lääketieteelliset tilastot osoittavat, kyseinen patologia diagnosoidaan pääasiassa yli 20-vuotiailla, ja naisten patologian prosenttiosuus on paljon suurempi kuin miesten.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Alaraajojen akuutti syvä laskimotromboflebiitti
Lääkärit erottavat taudin kulun luonteen perusteella akuuttiin ja krooniseen. Alaraajojen syvien laskimoiden akuutti tromboflebiitti alkaa lievällä turvotuksella, mutta voimakkaalla kivulla, joka leviää ihonalaista laskimoa pitkin. Patologinen prosessi voi vaikuttaa erilliseen sektoriin (pohje, reisi tai jalkaterä) tai koko jalkaan.
Usein potilaan ruumiinlämpö nousee 38–39 °C:seen ja joskus jopa 40 °C:seen. Henkilö alkaa palella. Vaurioituneen verisuonen kohdalle ilmestyy hypereminen punainen, sinertävä juova. Tunnusteltaessa lääkäri tuntee kireän kiristyssiteen sormiensa alla.
Tarkemmin katsottuna asiantuntija havaitsee ihon muutoksen, joka kiiltää enemmän. Turvotus voi ulottua jalan alueelle jopa yhdestä kahteen senttimetriä.
Kahden tai kolmen päivän kuluttua pinnalla alkaa näkyä laajentuneiden verisuonten verkosto. Potilas tuntee loukkaantuneen jalan olevan kylmempi kuin terve.
Jos nostat raajaa, tunnet painon vähenemistä, kipu heikkenee ja sisäinen pingotus pienenee. Vähitellen potilas alkaa tuntea yleistä heikkoutta. Syvä hengitys ja yskänkohtaus vain lisäävät kipuoireiden voimakkuutta jalassa.
Samaan aikaan flebologi, jolla on lisäoireita, pystyy määrittämään ongelman.
- Bishardin oire diagnosoidaan, jos potilas tuntee terävää kipua painettaessa kantapään sisäpuolta.
- Jalkaterän taipuminen ja terävä kipu pohjelihaksessa on Homanin oire.
- Jos tonometrin mansetin asettamisen jalalle (polven yläpuolelle) ja paineen nostamisen 45-50 mmHg:iin jälkeen ilmenee akuutti kipuoireyhtymä (paine laskee ja kipu häviää), lääkäri diagnosoi Opitz-Ramines-oireen.
- Säären keskiosaan kohdistuvan paineen vaste tarkistetaan samalla tavalla. Painepaine nostetaan 80 mmHg:n arvoon, jos potilas tuntee lisääntyvää kipua pohjelihaksessa - Löwenbergin oire.
- Mooseksen oire - jos henkilö tuntee kipua puristaessaan sääriä käsillään (siirrämme rengasta ensin ylös ja alas, sitten sivulle).
Tulehdusprosessi vaikuttaa vähitellen polven nivel- ja nivelsidekudoksiin. Nivelten liikkuvuus muuttuu kivuliaaksi.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Alaraajojen krooninen syvä laskimotromboflebiitti
Toisin kuin taudin akuutissa muodossa, kroonisella alaraajojen syvien laskimoiden tromboflebiitilla ei ole voimakkaita oireita. Kroonisessa sairaudessa kipu ei ole niin voimakasta ja on ajoittaista. Pohjimmiltaan kipuoireyhtymä lisääntyy pitkäaikaisen alaraajojen rasituksen jälkeen: pitkäaikainen kävely tai seisominen, painojen nostaminen. Lepotilassa kipua ei käytännössä havaita. Turvotus voi olla hieman havaittavissa.
Tämä oireiden yhdistelmä ei pelota potilasta, joten hän ei kiirehdi tapaamaan asiantuntijaa.
Seuraukset
Elinolosuhteiden ja ravitsemuksen muutosten vuoksi nykyihminen kohtaa yhä useammin tässä artikkelissa käsitellyn sairauden. Tämä vaikuttaa erityisesti teollistuneisiin maihin. Monet ihmiset, jotka tuntevat raskautta jaloissaan, pitävät sitä yleisenä väsymyksenä eivätkä kiirehdi lääkäriin menemistä. Mutta tällaisen laiminlyönnin seuraukset voivat olla hyvin valitettavia.
- Suotuisa tulos on mahdollinen ja verihyytymä liukenee itsestään. Tämän prosessin kesto riippuu organismin yksilöllisistä ominaisuuksista, fleboliitin kokoparametreista ja aluksen virtausosan halkaisijasta.
- Lumenin osittainen tyhjentyminen on mahdollista.
- Laskimokanavan ontelon liikakasvu sidekudoksen lisääntymisen seurauksena.
- Mutta vaarallisin alaraajojen syvän laskimotromboflebiitin seurauksista on keuhkoembolia - keuhkovaltimon tai sen haarojen tukkeutuminen fleboliittien vuoksi. Komplikaatio, joka on vaarallinen paitsi potilaan terveydelle myös hengelle.
- Aivohalvaus tai sydänkohtaus. Lähtökohtansa saanut hyytymä voi irrota limakalvosta ja alkaa kulkeutua verenkierron mukana. Riippuen siitä, mihin suoneen se tulee (aivojen kapillaareihin tai sepelvaltimoihin), trombi voi aiheuttaa aivohalvauksen – jonkin aivoverisuonen repeämän, kouristuksen tai tukkeutumisen – tai sydänkohtauksen.
- Suurten verisuonten verenvirtauksen varrella on erityisiä läppiä, jotka auttavat nesteen liikkumisessa kanavaa pitkin jaloista sydämeen. Läppien vaurioituminen tai täydellinen poistaminen trombin resorption aikana on melko yleistä. Tällainen patologian kehittyminen johtaa ehdottomasti laskimoiden vajaatoimintaan. Sen ilmaantuminen aiheuttaa oireita, kuten raajojen turvotusta ja painon tunnetta.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Komplikaatiot
Suurin vaara on irronnut trombi. Kelluva hyytymä voi aiheuttaa massiivisen tromboembolian, joka johtaa väistämättömään elimistön ja henkilön kuolemaan. Tämä on kenties yksi kyseisen taudin vakavimmista komplikaatioista.
Myös toinen kehitysskenaario on mahdollinen. Esimerkiksi komplikaatioita, kuten:
- Merkittävä veren virtauspaineen nousu keuhkovaltimossa, jonka digitaaliset arvot ovat 40 mmHg ja enemmän, mikä kehittää keuhkoemboliaa.
- Samankaltainen tilanne, vain keuhkovaltimon pienempien haarojen tromboembolia. Tällaiseen patologian kuvaan liittyy yleensä hengitysvaikeuksia, jotka yhdessä johtavat sydänkohtaukseen - keuhkokuumeeseen.
- Toinen tarkasteltavan patologian komplikaatio on krooninen laskimoiden vajaatoiminta, joka tekee potilaasta vammaisen. Se kehittyy posttromboflebiittisen oireyhtymän perusteella.
- Yksi akuutin tromboflebiitin seurauksista jaloissa on sininen flegmasia, joka johtuu lähes kaikkien alaraajojen suurten verisuonten tukkeutumisesta.
- Useimmat fleboliitit ovat infektoituneita ja toimivat infektion lähteenä koko kehossa. Tämä laukaisee flegmonin, märkimisen jne. kehittymisen, mukaan lukien sepsiksen pesäkkeiden muodostumisen ja etäpesäkkeiden etenemisen.
- Taudin akuutissa muodossa ilmenee sietämätöntä kipua, turvotus kasvaa lähes silmien edessä, joskus raajan koko kasvaa kaksin- tai kolminkertaiseksi. Jos apua ei tarjota, ihonalaisten laskimoiden poikkileikkaus kasvaa edelleen, iho muuttuu vaaleaksi ja saa violetin sävyn, loukkaantuneen jalan lämpötilaindikaattorit laskevat. Petekioista alkaa vapautua epämiellyttävän hajuista nestettä, mikä viittaa haavojen tulehdukseen. Tätä taustaa vasten ilmenee hengenahdistusta ja syke nousee jyrkästi. Koko tämä patologinen kuva, jos hätätoimenpiteitä ei tehdä, johtaa sepsiksen, hypovoleemisen sokin ja joissakin tapauksissa kuolion kehittymiseen.
Alaraajojen syvän laskimotromboflebiitin diagnosointi
Pätevän lääkärin konsultointi auttaa sinua rajaamaan jonkin verran taudin oikean diagnoosin edellyttämiä työkaluja. Alaraajojen syvän laskimotromboflebiitin diagnoosi on joukko tutkimuksia, joiden avulla voit määrittää taudin selkeästi ja sulkea pois muut patologiat.
- Alustava erikoislääkärin tekemä tutkimus.
- Dupleksiskannaus on ultraäänitutkimus, jossa otetaan rinnakkainen mustavalkoinen kuva verisuonten tilasta ja liikkuvasta verenkierrosta. Tällainen selkeys mahdollistaa tukosten ja verisuonten vajaatoiminnan paikkojen tunnistamisen. Jos tukoksia ei ole, mutta päälaen paksuuntumat ovat selvästi näkyvissä, se viittaa tukkeutuvaan tromboosiin. Se ei aiheuta erityistä vaaraa eikä uhkaa irrota. Mutta jos trombilla on seinämään kiinnittynyt häntä ja pää, joka liikkuu vapaasti verenkierrossa, tällaista tukosta kutsutaan kelluvaksi tromboosiksi - se on erittäin vaarallinen potilaan terveydelle ja joskus jopa hengelle. Samalla on suuri todennäköisyys, että ensimmäinen patologiatyyppi siirtyy toiseen. Tämä voi tapahtua, jos riittäviä hoitotoimenpiteitä ei ryhdytä hyytymän lisääntyessä.
- Radiokontrastiflebografia on alaraajojen röntgenkuvaus, jonka avulla voidaan tutkia potilaan syviä laskimoita. Toimenpide suoritetaan käyttämällä radiokontrastiainetta, joka ruiskutetaan laskimojärjestelmään. Informatiivisin tutkimus. Se määrätään, jos dupleksitutkimuksen objektiivisesta luotettavuudesta on epäilyksiä. Tämä on erityisen tärkeää nivusalueelle paikantuneen hyytymän tapauksessa.
- Jos kaikkiin kysymyksiin ei saada vastauksia, lääkäri voi määrätä lisätutkimuksia magneettikuvauksen (MRI) tai tietokonetomografian - angiografian muodossa.
- D-dimeerin pitoisuus veressä määritetään kokeella. Jos se on normaalia korkeampi, se vahvistaa trombin läsnäolon kehossa.
- Jos asiantuntijalla on syytä epäillä keuhkovaltimon tromboflebiaa, hän määrää rintakehän röntgenkuvauksen. Useimmiten käytetään radioaktiivista ainetta sisältävää skintigrafiaa. Vain tämän tutkimuksen ja dupleksikuvauksen tulosten perusteella voimme puhua keuhkoembolian olemassaolosta tai puuttumisesta.
- Lisäksi voidaan määrätä seuraavat tutkimukset: sydänsähkökäyrä (EKG) ja sydämen kaikukuvaus (ECHOCG).
- Verenpainearvojen seuranta on pakollista.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Testit
Diagnoosin asettamisessa ei voi tehdä ilman laboratoriokokeiden tuloksia. Tärkeimmät testit, jotka ovat välttämättömiä patologian täydellisen kuvan saamiseksi, ovat kliiniset verikokeet. Lääkäri on kiinnostunut leukosytoosi-indeksistä sekä ESR-tasosta.
Olisi myös hyvä kertoa:
- C-reaktiivisen proteiinin analyysi - maksan tuottama glykoproteiini, joka liittyy akuutin tulehduksen vaiheen komponentteihin. Sen pitkittynyt korkea arvo viittaa verisuonten seinämiin vaikuttavaan tulehdusprosessiin.
- Tromboelastogrammin saaminen on menetelmä veressä tapahtuvien hyytymis- ja fibrinolyysiprosessien graafiseksi tallentamiseksi.
- Protrombiini-indeksin tason määrittäminen mahdollistaa veren hyytymisjärjestelmän tilan arvioinnin.
Mutta niin surulliselta kuin se kuulostaakin, suoritettavien analyysien määrää rajoittavat joskus sen laitoksen laboratorion valmiudet, jossa potilasta tutkitaan.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Instrumentaalinen diagnostiikka
Laboratoriotulosten perusteella taudin diagnosointi on melko vaikeaa. Diagnoosin tekemisessä informatiivisinta on instrumentaalinen diagnostiikka. Nykyaikainen lääketiede tarjoaa lääkäreille laajan valikoiman erilaisia työkaluja, joiden avulla voidaan paitsi visualisoida ongelma, myös käsitellä tiedot ja antaa yksityiskohtaisia indikaattoreita potilaan kehon tilasta. Innovatiivisten menetelmien avulla asiantuntija saa täydellisen kuvan ihonalaisten syvien laskimoiden ja venttiilien tilasta, sängyn virtausosan ominaisuuksista ja muista komponenteista.
Nykyaikaisen lääketieteen menetelmiin kuuluvat mm.
- Raajojen ultraääniangiografia on melko nopea ja informatiivinen diagnostinen menetelmä. Sen ydin on solujen kyvyssä vastaanottaa ja heijastaa ultraääniaaltoja. Se suoritetaan käyttämällä verenkiertoon ruiskutettavaa varjoainetta.
- Fleboskintigrafia - tutkimus suoritetaan radionuklidien isotooppien avulla. Menetelmä on erittäin informatiivinen ja osoittaa suurta tarkkuutta patologian sijainnin ja luonteen määrittämisessä.
- Ultraäänidoplerografia on Doppler-ilmiöön perustuva tutkimusmenetelmä, jonka ydin on se, että liikkuva neste heijastaa siihen osuvia, vaihtelevan taajuuden aaltoja. Tämä tulevan ja heijastuneen aallon lukemien muutos on suoraan verrannollinen veren virtauksen nopeuteen.
- Flebografia on menetelmä potilaan laskimojärjestelmän tutkimiseksi käyttämällä kontrastijodia sisältävää ainetta; suurten laskimoiden verentäyttö rekisteröidään.
- Monispiraalinen tietokonetomografia.
- Magneettikuvaus. Kaksi viimeistä menetelmää ovat innovatiivisimpia ja informatiivisimpia. Mutta niiden korkeiden kustannusten vuoksi niitä määrätään vain, jos muut menetelmät eivät ole antaneet yksiselitteistä diagnoosia.
- Rintakehän röntgenkuvaus määrätään, jos lääkärit epäilevät potilaan kehossa kehittyvää keuhkoemboliaa.
Oikea-aikainen diagnoosi taudin varhaisessa kehitysvaiheessa ja oikeanlainen hoito mahdollistavat tehokkaimman hoidon.
Differentiaalidiagnostiikka
Kuten käytäntö osoittaa, useilla sairauksilla voi olla samanlaisia oireita. Siksi vasta saatuaan täydellisen kliinisen kuvan patologiasta ja eri tutkimusten tuloksista voimme puhua oikean diagnoosin tekemisestä. Differentiaalidiagnostiikka mahdollistaa saatavilla olevien tulosten perusteella taudin määrittämisen ja oireeltaan samankaltaisten sairauksien poissulkemisen.
Tällaisen klinikan kanssa lääkärin on tutkimuksen aikana suljettava pois seuraavat patologiat:
- Selluliitti on dermiksen ja ihonalaisen rasvan degeneratiivinen-dystrofinen sairaus.
- Nivelkalvon kystan (Bakerin kystan) repeämä, jonka oireena on nivelnesteellä täytetyn muodostuman ilmestyminen polvinivelen taakse, jonka kokematon henkilö voi erehtyä luulemaan turvotukseksi.
- Lymfedeema on imusuonten turvotusta – nesteen kertymistä imusuoniin.
- Lihaskudoksen venyminen tai repeäminen ja siihen liittyvät oireet.
- Verisuonen puristus ulkopuolelta: kasvaimen tai suurentuneiden imusolmukkeiden aiheuttamana.
Kuka ottaa yhteyttä?
Alaraajojen syvän laskimotromboflebiitin hoito
Diagnoosin erilaistumisesta ja taudin vakavuudesta riippuen lääkäri nostaa esiin kysymyksen potilaan lääkärintarkastuksesta tai ongelman avohoidosta. Alaraajojen syvän laskimotromboflebiitin hoitoon kuuluu erityisten voiteiden käyttö, minkä jälkeen kompressiosidosten käyttö tai erityisten kompressiosukkien käyttö on pakollista.
Vähiten tärkeä paikka on myös terapeuttisella fyysisellä harjoittelulla sekä tarkasti valituilla fysioterapeuttisilla toimenpiteillä.
Tällaisille potilaille suositellaan kylpylähoitoa balneologisissa keskuksissa tai erikoistuneissa mutahauteissa.
Mutta jos diagnosoidaan kelluva tromboosi, leikkaus määrätään todennäköisesti. Verisuonikirurgi suorittaa tehokkaimman leikkauksen tässä kliinisessä kuvassa:
- Vaarallisen fleboliitin poisto.
- Vaurioituneen laskimoverisuonen ligaatio.
- Laskimoleikkaus - keuhkoembolian kirurgisen ehkäisyn menetelmä.
- Valtimo-laskimon ohitusleikkauksen rekonstruktiivisessa leikkaushoitossa.
- Ontelosuodattimen asennus - verisuonen virtausosaan istutettava lääkinnällinen laite verenkierron kuljettamien verihyytymien keräämiseksi.
Lääkkeet
Lääkehoidon protokolla riippuu patologian eriytyneestä alkuperästä. Taudin okklusiivinen luonne pysäytetään konservatiivisesti. Lääkkeen valinta määräytyy ongelman patogeneesin mukaan. Siksi lääkäri määrää potilaalle ensin antikoagulanttien ryhmään kuuluvia lääkkeitä eli hyytymiskykyä vähentäviä lääkkeitä, jotka ovat sekä terapeuttinen että ennaltaehkäisevä toimenpide verihyytymien muodostumista vastaan. Pohjimmiltaan tämä on hepariinia ja sen johdannaisia.
Lääkettä käytetään laskimoon ja ihon alle. Lihaksensisäistä antoa ei suositella hematooman muodostumisriskin vuoksi.
Laskimonsisäisen annon aloitusannos on 5000 IU. Lääkettä käytetään laimentamisen jälkeen isotoniseen NaCl-liuokseen. Toistetut injektiot suoritetaan 4–6 tunnin välein. Tarvittaessa annos voidaan kaksinkertaistaa.
Tämä lääke on vasta-aiheinen lääkkeen komponenttien yksilöllisen intoleranssin, verenvuototaudin, minkä tahansa luonteen verenvuodon, munuaisten ja maksan vajaatoiminnan, leukemian jne. tapauksissa.
Tätä lääkettä käytetään vain sairaalassa, lääkärin jatkuvassa valvonnassa, koska verenvuotoriski on suuri.
Nykyaikainen farmakologia tarjoaa pienimolekyylisiä hepariineja, jotka ovat kätevämpiä käyttää. Potilas voi tehdä pistoksia itse, eikä yliannostusta tapahdu. Tällaiset lääkkeet eivät aiheuta komplikaatioita. Näitä ovat: fragmiini, varfariini, fondaparinuuksi, fraksipariini, kleksaani, natriumidraparinuuksi, kumaridiini.
Voide tromboflebiittiin
On syytä huomata heti, että lääkkeiden itsemääräämistä ei suositella. Vain erikoislääkäri voi määrätä tarvittavan voiteen tromboflebiittiin. Tämä voi olla hepariiniin perustuva lääke: hepanoli tai hepariinivoide, troxevasin. Tällainen voide on ulkoisesti käytettynä tulehdusta ja kipua lievittävä. Tunkeutumalla syviin kudoksiin se estää hyytymien muodostumisen ja lisääntyneen veren hyytymisen.
Lääke levitetään kipeälle alueelle ohuena kerroksena kevyesti hieroen. Tämä toimenpide toistetaan kaksi tai kolme kertaa päivässä. Hoidon tehokkuuden lisäämiseksi käytetään kiristäviä siteitä, joihin levitetään voidetta. On suositeltavaa tehdä tämä yöllä asettamalla taitettu peitto tai tyyny kipeän raajan alle. Hoidon kesto on kaksi viikkoa.
Kyseisen taudin hoitoprotokollaan kuuluvat myös ei-steroidiset tulehduskipulääkkeet: Nise, Indovazin, Nurofen-geeli, Diklofenakol-geeli.
Nämä voiteet estävät prostaglandiinien tuotantoa, mikä estää tulehduksen kehittymistä, samalla kun niillä on kipua lievittäviä ja turvotusta estäviä ominaisuuksia.
Lääke levitetään varovasti hoidettavalle alueelle. Toimenpide toistetaan kaksi tai kolme kertaa päivässä. Niiden käyttö kompresseina on ehdottomasti kielletty. Hoidon kesto on seitsemästä päivästä kahteen viikkoon.
On syytä selventää, että tromboflebiitin hoidossa käytettävät voiteet ovat vähemmän tehokkaita kuin niiden käyttö pinnallisen tulehduksen tapauksessa. Siksi niitä käytetään usein yhdessä suun kautta otettavien tablettien kanssa.
Kansanlääkkeet
Meidän ei pidä sivuuttaa esi-isiemme kokemusta. Perinteinen lääketiede voi olla erittäin tehokasta, mutta yhdellä ehdolla: potilaan käyttämän ongelman lievittämiseen tarkoitetun reseptin on oltava hoitavan lääkärin hyväksymä. Tämä on ainoa tapa välttää tilanne, jossa hoidosta on enemmän haittaa kuin hyötyä.
Olemme valmiita tarjoamaan useita reseptejä, jotka parantavat tilannetta merkittävästi:
- Valmistaaksesi keitettä, jota juodaan pitkin päivää, ota ruokalusikallinen kuivattuja ja murskattuja verbenan kukkia. Kaada lasillinen juuri kiehuvaa vettä ruohon joukkoon ja anna jäähtyä. Siivilöi ja nauti.
- Myös bodyagan käyttö on tehokasta. Seos valmistetaan hauduttamalla kaksi ruokalusikallista jauhetta 0,5 litraan kiehuvaa vettä. Hauduta. Tuloksena olevalla tinktuuralla tehdyt kompressit tulisi tehdä aamulla ja illalla ja pitää hoidettavalla alueella noin puolitoista tuntia.
- Valmista seos ottamalla yhtä suuret määrät: banaaninlehtiä, vadelman juuria, kamomillankukkia, valkopajun kuorta, hevoskastanjan hedelmiä ja ruutan kukkia. Jauha ja sekoita kaikki ainekset. Ota kaksi ruokalusikallista seosta ja kaada se 0,5 litraan kiehuvaa vettä. Laita hauduke pimeään paikkaan, jossa sitä haudutetaan 24 tuntia. Ota se aamulla ja ennen nukkumaanmenoa, 150 mg.
 [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Iilimadot syvän laskimotromboflebiitin hoitoon
Hirudoterapia ei ole menettänyt merkitystään uusien teknologioiden ja hoitomenetelmien myötä. Syvän laskimotukoksen hoitoon tarkoitettuja iilimatoja käytetään kaikenlaisiin sairauksiin. Nykyaikaiset tilastot osoittavat melko hyviä tuloksia iilimatojen käytössä hoidossa aina täydelliseen toipumiseen asti.
Tehokkuuden parantamiseksi ne asetetaan hoidettavan alueen molemmille puolille (parin senttimetrin päähän laskimosta). Matojen välinen etäisyys on 5-6 cm. Niitä ei aseteta suoraan polven alle, koska laskimoiden lisäksi myös imusolmukkeet ovat keskittyneet sinne. Yleensä yhteen hoitokertaan tarvitaan 6-15 verenimijää.
Tämän toimenpiteen suorittaminen potilaalle, jolla on kehittyvä märkivä prosessi, on ehdottomasti kielletty.
Yrttihoito
Kyseisen sairauden kansanlääkkeitä tulisi käyttää vain apuhoitona rinnakkain pääasiallisen hoidon kanssa. Yrttihoito on hyväksyttävää. Oletetaan, että niitä voidaan käyttää sekä sisäisesti otettavina keittäjinä että paikallisesti käytettävinä voiteina ja sovelluksina.
Tällaisessa tilanteessa käytetään tulehdusta, kipua ja veren hyytymistä ehkäiseviä vaikutuksia omaavia yrttejä. Sekä yksittäisten lääkekasvien että niiden kokoelmien tinktuurat ovat tehokkaita. Yleisimmin syvän laskimotukoksen hoitoon tarkoitetussa reseptissä käytetyt yrtit ovat: koiruoho, kamomilla, pellavansiemenet, banaani, mesikkä, änkärsämö, suokasvi, hevoskastanja, syreeni, kehäkukka, mäkikuisma, salvia ja rohtovaahteran juuri.
Homeopatia
Nykyaikainen vaihtoehtoinen lääketiede mahdollistaa monien sairauksien korvaushoidon. Se löytää vastauksensa myös tässä artikkelissa käsitellyn sairauden hoidossa. On syytä huomata heti, että homeopatia vaatii muiden hoitomenetelmien poistamista, mikä on mahdotonta hyväksyä syvän laskimotromboflebiitin monimutkaisessa hoidossa, joka usein sisältää sekä kirurgista että terapeuttista hoitoa.
Homeopaattinen lääkäri määrää useita lääkkeitä, joita otetaan vuorotellen 14 päivän välein.
Suun kautta voidaan määrätä seuraavia lääkkeitä: peonia plus, venoflebin, edas 120, venosan, esculus compositum ja iov venum. Paikalliseen hoitoon käytetään iholle levitettäviä voiteita: edas 203 tai venoflegel.
Monet ovat vakuuttuneita siitä, että edes homeopaattisten lääkkeiden pitkäaikainen käyttö ei vahingoita kehoa eikä aiheuta allergisen reaktion kehittymistä.
Tällaisia lääkkeitä on saatavilla nykyaikaisilla markkinoilla injektioliuosten, rakeiden ja voiteiden muodossa. Juuri liuoksia pidetään tehokkaimpina, kun niitä annetaan ihonsisäisesti.
Suoraan ongelmaan vaikuttavien lääkkeiden lisäksi määrätään yleensä rinnakkain maksan toimintaa parantavia lääkkeitä, mikä on tärkeää nykytilanteessa. Tämä voi olla yksi lääkkeistä: artrosan, edas 919, solvency, artris clinic.
Tämän ryhmän lääkkeet otetaan puoli tuntia ennen ateriaa tai sen jälkeen. Jos lääke on määrätty rakeiden muodossa, ne asetetaan kielen alle, kunnes ne ovat täysin liuenneet. Niitä ei saa pestä vedellä.
Homeopaattisen hoidon aikana sinun tulee välttää kahvin, vahvan teen, alkoholin sekä erilaisten mausteiden ja yrttien juomista.
Kirurginen hoito
Kirurgista toimenpidettä käytetään myös tämän taudin hoidossa. Kirurgista hoitoa suositellaan kuitenkin vain, jos diagnosoidaan vaikea tromboosimuoto, kun on suuri todennäköisyys sen irtoamiselle, siirtymiselle ja myös silloin, kun on olemassa solukuolioriski. Tässä tapauksessa leikkausta kutsutaan trombolyyttiseksi poistoksi.
Kirurginen toimenpide suoritetaan yleensä pienen viillon kautta (enintään 1 cm), mikä luokittelee toimenpiteen vähän traumaattiseksi. Innovatiiviset tekniikat mahdollistavat kirurgin seurata leikkauksen etenemistä erityisellä monitorilla, jonka anturi kulkee instrumentin mukana työalueelle. Potilas suoritetaan selkäydinpuudutuksessa. Leikkauksen jälkeen potilas viettää kahdesta viiteen päivää sairaalassa.
Kirurgisia toimenpiteitä on useita tyyppejä:
- Jos potilaalla on vasta-aiheita antikoagulanttien käytölle, hänelle asennetaan onttosuodatin. Se asetetaan sairaaseen verisuoneen, jolloin veri pääsee virtaamaan vapaasti. Tämä innovatiivinen menetelmä estää fleboliittien muodostumisen ja niiden siirtymisen tulevaisuudessa. Menetelmän haittapuolena on se, että jos trombi irtoaa ja tukkii itse suodattimen, verenkierto heikkenee jyrkästi. Tämä vaatii kiireellistä leikkausta.
- Alaonttolaskimo ommellaan, jos suodatinta ei voida asentaa. Myös useiden trombien tai taudin uusiutumisen yhteydessä. Tässä tapauksessa suonen vaurioituneelle alueelle asetetaan "klipsi" (erityinen puristin) ja ommellaan. Tämä mahdollistaa kanavan osittaisen tukkeutumisen, jolloin veren virtaukselle jää tietty luumen. Haittapuolena on veren virtauksen heikkeneminen alaraajojen laskimoista.
- Endovaskulaarinen katetritrombektomia. Tässä toimenpiteessä verisuoni tyhjennetään fleboliiteista ja palautetaan normaali verenkierto. Prosessin ydin on joustavan putken asettaminen kapeaan viiltoon, jonka kautta trombi poistetaan tai murskataan. Se määrätään, jos terapeuttinen hoito on tehotonta, onkologisessa sairaudessa tai jos onttosuodattimen asentaminen ei ole mahdollista. Toimenpiteen haittapuolena on suuri uusiutumisriski.
Leikkauksen (minkä tahansa näistä) jälkeen sinun tulee käyttää tukisidettä tai tukisukkia. Niitä ei kuitenkaan saa poistaa lainkaan ensimmäisten kolmen päivän aikana, koska uusien laskimokivimuodostelmien todennäköisyys on suuri.
Ruokavalio alaraajojen syvän laskimotromboflebiitin hoitoon
Ruokavaliollamme olevat tuotteet ovat tärkeässä roolissa taudin ehkäisyssä tai potilaan nopeimmassa toipumisessa. Tämä pätee erityisesti silloin, kun ongelma on jo olemassa ja se on tarpeen pysäyttää. Alaraajojen syvän laskimotukoksen ruokavalio riippuu verisuonisairauksien asiantuntijan antamista suosituksista.
Joka päivä ihmisen ruokavalioon tulisi sisältyä ainakin yksi näistä tuotteista: inkivääri, meloni tai vesimeloni, kaneli, sipuli tai valkosipuli. On suositeltavaa syödä näitä tuotteita tuoreina, mutta niiden käsittelyä tietyssä ruokalajissa ei pidä unohtaa.
On toivottavaa, että suurin osa ruokavaliotuotteista on kasviperäisiä komponentteja. Harvemmin - vähärasvaista lihaa ja kalaa. Samalla on varmistettava, että päivittäinen ruokalista on täydellinen ja tasapainoinen rasvojen, hiilihydraattien ja proteiinien suhteen.
Sinun on poistettava ruokavaliostasi:
- Kala, kalatuotteet, merenelävät.
- Eläinten ja siipikarjan liha.
- Banaanit.
- Palkokasvien heimoon kuuluvia tuotteita.
- Mustaherukka.
Ennaltaehkäisy
Lähes kaikki sairaudet voidaan ehkäistä, mutta tämän saavuttamiseksi on ponnisteltava. Alaraajojen syvän laskimotromboflebiitin ehkäisy jaetaan primaariseen, jonka pitäisi periaatteessa vähentää tämän patologian kehittymisen riskiä, ja toissijaiseen, joka vähentää tilanteen pahenemisen tai uusiutumisen todennäköisyyttä taudin diagnosoinnin jälkeen.
Pääasialliset toiminnot:
- Terveelliset elämäntavat.
- Huonoista tavoista luopuminen.
- Tunnetasolla vakaa. Konflikteja ja stressiä tulisi välttää.
- Vältä jalkojen liiallista rasitusta.
- Vältä liikkumattomuutta. Liikkuminen kohtuullisissa rajoissa on elämää.
- Jos epäilet patologiaa, ota ajoissa yhteyttä lääkäriin.
- Juo riittävästi nesteitä.
- Mieti uudelleen ruokailutottumuksiasi.
Toissijainen:
- Ota lääkärin määräämällä tavalla verenohennuslääkkeitä.
- Käytä tiukkaa sidettä vaurioituneella alueella: joustavaa sidettä tai erityistä sukkaa.
- Sarja erityisiä harjoituksia.
- Balneologisten lomakohteiden tai erikoistuneiden mutakylpylöiden vierailu.
Ennuste
Tilastojen analysointi ja patologian kehityksen seuranta tekevät yksiselitteisen ennusteen tekemisestä erittäin ongelmallista. Jos tauti tunnistettiin kehityksen varhaisessa vaiheessa, oikea-aikainen ja riittävä hoito johtaa potilaan täydelliseen toipumiseen.
Jos prosessi käynnistetään, niin samat tilastot osoittavat, että noin joka viides tapaus kehittyy keuhkoemboliaksi. Jos kiireellistä aggressiivista antikoagulanttihoitoa ei suoriteta, 10–20 % keuhkoemboliadiagnoosin saaneista potilaista kuolee. Jos hoito suoritetaan, kuolleisuuden riski pienenee 5–10-kertaisesti.
Nyky-yhteiskunnassa alaraajojen syvä laskimotukos ei ole harvinainen istuvan elämäntavan, ruokavalion ja jatkuvan stressin vuoksi. Se tuo kantajalleen monia epämiellyttäviä hetkiä. Samalla ongelman laiminlyönti voi vaikuttaa negatiivisesti koko kehon toimintaan, mikä johtaa vakaviin komplikaatioihin ja joskus jopa kuolemaan. Siksi ongelmaa ei pidä sivuuttaa, se on ratkaistava mahdollisimman pian. Mutta itsehoito on myös mahdotonta hyväksyä. Luota tähän prosessiin pätevän asiantuntijan hoidettavaksi. Vain tässä tapauksessa voit luottaa positiiviseen tulokseen.

