
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Kokkia näytteessä: hoito
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
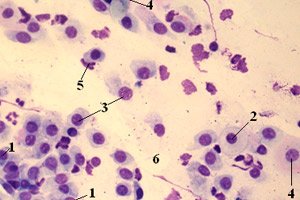
Nykylääketieteessä on kasvava tarve tehdä limanäytteitä ja bakteriologisia tutkimuksia. Tämä selittyy sillä, että bakteeriperäisten sairauksien osuus kasvaa jyrkästi. Usein kuitenkin, vaikka mikroflooran lajikoostumus ja määrä olisi määritetty, se ei riitä diagnoosin tekemiseen ja hoidon valintaan. Vaikeuksia aiheuttaa se, että patogeenisen flooran lisäksi ihmiskehossa on myös normaalia mikroflooraa, joka suojaa kehoa. Yksi esimerkki tästä ovat limanäytteissä olevat kokit, joita löytyy jokaisen terveen ihmisen testeistä.
Kokkien tahrat naisilla
Emättimen mikrobiosenoosi on erittäin tärkeä naisen terveydelle. Se sisältää noin 10 % koko naisen kehon mikrobistosta ja sillä on keskeinen rooli terveyden ylläpitämisessä. Sen merkitys piilee siinä, että se määrää paitsi naisen myös vastasyntyneen lapsen terveyden. Normaalin emättimen mikrobiston häiriintyminen lisää paitsi gynekologisten sairauksien myös vastasyntyneiden ja lasten sairastuvuutta ja kuolleisuutta.
Naisen mikroflooran perustan muodostavat anaerobiset mikro-organismit. Näitä ovat pääasiassa laktobasillit, bifidobakteereja ja propionobakteereja. Tähän ryhmään kuuluvat myös eubakteerit, klostridiat, bakteroidit ja peptokokit. Yhdessä ne muodostavat obligaattisen mikroflooran, joka suojaa luotettavasti naisen virtsateitä patogeenisen mikroflooran pääsyltä (ne tarjoavat limakalvon vastustuskyvyn kolonisaatiolle).
Obligaattisen mikroflooran lisäksi on olemassa myös kotoperäinen eli fakultatiivinen mikrofloora, jota edustavat opportunistiset mikro-organismien muodot. Melko suuri prosenttiosuus tästä on kokkeja. Streptokokit, stafylokokit, enterokokit, aerookit ja muut mikro-organismit ovat vallitsevia. Tämä tarkoittaa, että elimistön normaaleissa fysiologisissa olosuhteissa niiden määrä on merkityksetön eikä ylitä 3-4 %. Tämä floora yhdessä obligaattiflooran kanssa tarjoaa luotettavan suojan taudinaiheuttajia vastaan ja stimuloi immuunijärjestelmää. Mutta immuniteetin heikkenemisen ja tulehdusprosessin kehittymisen sekä obligaattiflooran aktiivisuuden vähenemisen myötä opportunistinen floora alkaa kasvaa aktiivisesti täyttäen kaiken limakalvon ja ihon vapaan tilan. Tässä tapauksessa ne toimivat tartuntatautien taudinaiheuttajina.
Sairaudet määräytyvät sen perusteella, mikä mikro-organismi on tullut jyrkästi hallitsevaksi ja määrällisesti ylittänyt normin. Kokkien yleistyessä alkaa kehittyä vakavia sisäelinten tartunta- ja tulehdussairauksia: bakteerivaginoosi, urogenitaalinen infektio, pyelonefriitti, munanjohtimien tulehdus, suonikalvontulehdus.
Kokit aiheuttavat leikkauksen jälkeisiä komplikaatioita, synnytyksen jälkeistä kuumetta ja muita komplikaatioita, vastasyntyneiden infektioita, sepsistä ja vatsakalvontulehdusta. Kokit ovat yksi vaarallisimmista sairaalainfektioista, jota ei voida hoitaa ja jolla on erittäin korkea vastustuskyky lääkkeille ja desinfiointiaineille.
Mikroflooran koostumus on suhteellisen vakio ja muodostunut evolutiivisesti. Mutta useiden tekijöiden vaikutuksesta siinä voi tapahtua muutoksia. Mikroflooran koostumukseen ja määrään voivat vaikuttaa anatominen rakenne, hormonaalisen taustan piirteet sekä veren ja imunesteen virtauksen erityispiirteet. Tiettyjen lääkkeiden, mukaan lukien antibioottien, käytön seurauksena voi tapahtua vakavia muutoksia.
Naisen mikrobiosenoosin muodostuminen alkaa syntymähetkellä. Jo ensimmäisenä elinpäivänä alun perin steriili emätin täyttyy äidin mikrobistosta. Siksi on niin tärkeää, että nainen ylläpitää lisääntymiselintensa terveyttä ja normaalia mikroflooraa. Muodostuva floora koostuu pääasiassa laktobasilleista ja bifidobakteereista. Tämän jälkeen näiden mikro-organismien määrä vähenee, ja murrosikään asti se on tasapainossa muiden mikro-organismien kanssa tai bakteerien kokkimuodot alkavat lisääntyä aktiivisesti ja olla vallitsevia. Tämä lisää merkittävästi virtsatieinfektioiden riskiä jokapäiväisessä elämässä.
Kun tyttö saavuttaa murrosiän, estrogeeniaktiivisuus lisääntyy, mikä johtaa epiteelikerroksen ja glykogeenin määrän kasvuun. Tästä hetkestä lähtien johtava asema on jälleen maitohappoflooralla, joka tarjoaa kolonisaatiokestävyyttä ja suojaa naisen kehoa taudinaiheuttajilta.
Kun elimistössä on häiriöitä, kehittyy dysbakterioosi, jossa opportunistinen floora alkaa vallata obligaattista flooraa, mikä aiheuttaa tartuntatauteja ja tulehdusprosesseja. Erityisen negatiiviset olosuhteet ja suuri dysbakterioosin riski kehittyvät kuukautisten aikana, kun hormonitasot muuttuvat, glykogeenin määrä vähenee jyrkästi ja vastaavasti kehittyvät optimaaliset olosuhteet opportunistisen mikroflooran kehittymiselle ja obligaattisen flooran tukahduttamiselle. Mikrofloora muuttuu myös raskauden aikana, postmenopausaalisella kaudella, koska elimistössä tapahtuu voimakkaita hormonaalisia muutoksia.
Kokki tahrassa raskauden aikana
Raskaana olevan naisen kehossa luodaan optimaaliset olosuhteet obligaattisen mikroflooran kehittymiselle. Tämä tapahtuu aktiivisen "estrogeeniräjähdyksen" ansiosta, joka edistää laktobasillin ja bifidobakteerien ryhmien mikro-organismien kehitystä. On mielenkiintoista, että mikroflooran normalisoituminen tapahtuu paitsi emättimen biotoopissa, myös kaikissa muissa, erityisesti suolistossa, suuontelossa ja ihossa. Tästä syystä hiusten, ihon ja kynsien rakenne paranee terveellä naisella raskauden aikana. Optimaalisen mikroflooran ylläpitäminen on välttämätöntä lapsen suojelemiseksi estämällä kohdunsisäisten infektioiden kehittymistä sekä synnytyskanavan läpi kulkemisen aikana esiintyviä infektioita. Raskauden keskeyttäminen vähentää jyrkästi limakalvon kolonisaatiovastusta, joten patogeeninen mikrofloora kehittyy aktiivisesti. Tämä johtaa infektio- ja tulehdusprosessien kehittymiseen.
Mikroflooran suojaavat ominaisuudet ja kolonisaatiokestävyys heikkenevät jyrkästi synnytyksen aikana sekä synnytyksen jälkeisenä aikana. Tällä hetkellä suojaavat ominaisuudet ovat minimaaliset, joten nainen on suurimmassa vaarassa saada infektion. Erityisen vaarallisia tänä aikana ovat sairaalamikrobikannat, jotka tartuttavat melko nopeasti heikentyneen organismin, aiheuttavat vakavia patologioita eivätkä ole käytännössä sopivia antibiooteille tai bakteerilääkkeille. Hyvin usein johtaa bakteeriemiaan, sepsikseen ja voi jopa johtaa kuolemaan. Normaalin mikroflooran palautuminen tapahtuu synnytyksen jälkeisen 5-6 viikon loppuun mennessä.
Kokki miehillä olevassa tahrassa
Miehillä propionihappobakteerit ja bifidobakteerit ovat normaalisti vallitsevia, ja ne muodostavat obligaattista mikroflooraa. Se antaa limakalvoille vastustuskykyä kolonisaatiota vastaan ja estää patogeenisen flooran kehittymisen. Kehossa on myös kotoperäistä mikroflooraa, jota edustavat opportunistiset muodot. Ne voivat aktivoitua ja kolonisoida limakalvoja, joiden immuniteetti on heikentynyt ja obligaattisen mikroflooran aktiivisuus on riittämätön.
Alkuperäistä mikroflooraa edustavat pääasiassa kokkimuodot. Näistä streptokokit, stafylokokit ja enterokokit ovat vallitsevia. Normaalisti indikaattorien ei tulisi ylittää 103 CFU /ml. Jos alkuperäisen mikroflooran määrä ylittää tämän indikaattorin, voi kehittyä bakteeri-infektio, joka riippuu mikro-organismin tyypistä. Kokkimuodot voivat aiheuttaa erilaisia tarttuvia, tulehduksellisia, märkäisiä ja septisiä infektioita ja jopa sepsiksen, joka usein päättyy kuolemaan.
 [ 12 ]
[ 12 ]
Kokki lapsen tahrassa
Kokkisoluja voi löytää melko suuria määriä vastasyntyneen eri biotoopeista, ja tämä on normi. Tämä johtuu siitä, että ensimmäisenä elinpäivänä lapsen kaikki ontelot pysyvät suhteellisen avoimina. Kaikissa niissä, myös paksusuolessa ja ohutsuolessa, on paljon happea. Tämä luo optimaaliset olosuhteet aerobisen mikroflooran kertymiselle. Tätä edistää myös immuunijärjestelmän kypsymättömyys. On muistettava, että aerobinen mikrobifloora on ehdollisesti patogeeninen, mikä tarkoittaa, että tällä hetkellä lapsi on alttiimpi patogeenisen mikroflooran kehittymisriskille, mikä voi johtaa infektioprosessiin ja sepsikseen.
Ensimmäiset 7–10 päivää syntymän jälkeen voidaan luonnehtia ohimeneväksi dysbioosin ajaksi, jonka aikana tapahtuu aerobisen mikroflooran aktiivista kehitystä sekä ihon ja limakalvojen intensiivistä kolonisaatiota. Tällöin muodostuu myös suojamekanismeja, joita äidinmaito vahvistaa. Anaerobisen flooran kehitykselle muodostuu vähitellen suotuisampia olosuhteita.
Vähitellen alkaa muodostua anaerobista mikroflooraa. Tämä johtaa sen hapetus-pelkistyspotentiaalin heikkenemiseen. Ensimmäisen elinviikon loppuun mennessä mahanesteen happamuus lisääntyy merkittävästi, autovasta-aineiden ja immuunikompleksien synteesi lisääntyy. Myöhemmin muodostuu preepiteliaalisia biofilmejä, jotka ovat ihmisen autoflooran tärkein reservoiri. Preepiteliaalisen biofilmin muodostumisprosessin kestoa ei ole tarkasti määritetty. Tämä prosessi on hidas ja riippuu monista tekijöistä, ensisijaisesti äidin terveydentilasta, rintamaidon laadusta ja ulkoisen ympäristön ekologiasta.
Tiedetään, että vastasyntyneellä fysiologisen mikroflooran, pääasiassa bifidobakteerien, esiintyvyys paksusuolessa alkaa näkyä jo ennen vastasyntyneen raskauden alkua, eli noin seitsemäntenä päivänä syntymän jälkeen. Mutta tällä hetkellä melko korkeita pitoisuuksia mukana olevaa mikroflooraa havaitaan useiden kuukausien ja jopa 2-3 vuoden aikana lapsen elämässä.
Suoliston mikroflooran muodostumisen rinnalla muodostuu myös epiteelin ja ihon mikrofloora. Sen muodostumisen laukaiseva tekijä on imetys varhaisessa vaiheessa. Ensinnäkin lapsi saa laktobasilleja. Niiden populaatiot muodostavat melko nopeasti biotoopin, joka vähentää vähitellen hapen määrää. Nämä olosuhteet ovat suotuisampia bifidobakteereille ja propionihappobakteereille, jotka alkavat kasvaa. Tämä on mikroflooran toinen kerros.
Sitä seuraa kolmas kerros, jonka muodostavat laktobasillit. Ne stimuloivat soluseinän reseptoreita ja aktivoivat preepiteliaalista mikroflooraa, mikä johtaa biologisen rakenteen matriisin muodostumiseen, joka sisältää musiinia ja muita aktiivisia entsyymejä, eksopolysakkarideja. Näin muodostuvat optimaaliset olosuhteet symbioottiselle mikroflooralle.
Terveen lapsen mikroflooran koostumuksessa opportunististen patogeenisten muotojen, joita edustavat pääasiassa kokkimuodot, taso ei ylitä 5%. Pienen määrän patogeenien sisällyttäminen lapsen mikrobiston koostumukseen on väistämätöntä niiden korkean pitoisuuden vuoksi ympäristössä. Mutta fysiologinen floora on hallitseva, mikä estää patologian kehittymisen.
Seuraukset ja komplikaatiot
Kokkien esiintyvyys tahranäytteessä johtaa tartuntaprosessin kehittymiseen. Esiintyy erilaisia sisäelinten, ihon, tulehduksellisten ja märkivien tartuntaprosessien sairauksia. Vaarallisimpia tiloja ovat peritoniitti, bakteremia ja sepsis, jotka ovat hengenvaarallisia ja voivat johtaa kuolemaan.
Vakavia seurauksia ovat erilaiset leikkauksen jälkeiset komplikaatiot, synnytyksen jälkeiset infektiot, vastasyntyneen infektiot, katetriin liittyvät infektiot ja haavainfektiot. Erityisen vaarallisia ovat sairaalakokkikannat, jotka ovat kehittäneet moniresistenssin ja joita ei voida käytännössä hoitaa.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Miksi kokkinäytteessä on vaarallista?
Normaalisti kokkeja löytyy aina tahrasta, koska ne edustavat normaalia ihmisen mikroflooraa. Jos indikaattorit eivät ylitä normia, kokit eivät aiheuta vaaraa, vaan päinvastoin ne suorittavat kehossa suojaavan tehtävän estäen tartunnan muilla patogeenisillä mikro-organismeilla. Vaara syntyy, kun niiden määrä ylittää normin - ylittää 103 CFU/ml. Tässä tapauksessa esiintyy erilaisia tarttuvia, märkiviä ja tulehduksellisia sairauksia.
Vaarallisin kokki-infektion komplikaatio on sepsis, jossa infektio tunkeutuu pesäkkeestä vereen ja verenkierron mukana kulkeutuu koko kehoon tartuttaen muita elimiä ja muodostaen uusia pesäkkeitä. Sepsis vaatii kiireellisiä toimenpiteitä, välitöntä antibakteerista hoitoa, muuten kuolema on mahdollinen.
Yhtä vaarallisia ovat sellaiset sairaudet kuin bakteremia, septikemia, joissa veressä ja muissa normaalisti steriileissä nesteissä on pieni ja kohtalainen määrä kokkeja. Vaara on, että tässä vaiheessa tauti etenee hyvin nopeasti ja muutamassa tunnissa voi muuttua sepsikseksi ja johtaa kuolemaan.
Voivatko kokkit tarttua kumppaniin?
Jos toisella kumppaneista on kohonnut kokkien määrä ja aktiivinen tulehdusprosessi, patogeeninen mikrofloora voi tarttua kumppaniin. Sairauden kehittyminen riippuu immuunijärjestelmän tilasta ja elimistön yleisestä kestävyydestä. Jos immuunijärjestelmä on normaali ja elimistön yleiskunto tyydyttävä, tautia ei todennäköisesti esiinny. Tämä johtuu siitä, että kumppanin omalla mikroflooralla on melko korkea vastustuskyky kolonisaatioon, mikä estää vieraiden mikroflooraa pääsemästä biotooppiin.
Jos immuniteetti heikkenee, keho heikkenee ja bakteeri-infektio voi hyvinkin kehittyä, koska oman mikroflooran suojaava aktiivisuus ja kolonisaatiokestävyys ovat hyvin alhaiset. Tämä mahdollistaa vieraiden mikroflooraan tunkeutumisen biotooppiin, minkä seurauksena taudin oireet voivat ilmetä.
Differentiaalidiagnostiikka
Tämä tarkoittaa tarvetta erottaa taudinaiheuttaja selvästi: todistaa, että taudin syy on juuri kokkien korkea pitoisuus. Tätä varten suoritetaan säännöllinen tahra tai täydellinen bakteriologinen tutkimus.
Tämä vaatii biologista materiaalia tutkittavasta biotoopista. Hengitystiesairauksien yhteydessä otetaan yleensä näyte nenästä ja kurkusta, virtsatieinfektioiden yhteydessä emättimestä tai virtsaputkesta jne. Sitten näyte levitetään lasilevylle, kuivataan polttimen päällä tai kiinnitetään kemiallisilla menetelmillä ja tutkitaan mikroskopialla.
Tarvittaessa suoritetaan lisävärjäys, joka mahdollistaa eri rakenteiden selkeän erottelun. Kokkien tunnistamiseen käytetään useimmiten Gram-värjäysmenetelmää. Tässä tapauksessa kokit saavat kirkkaan violetin värin ja näkyvät selvästi näkökentässä mikroskoopilla. Niiden morfologiaa ja pääominaisuuksia voidaan tutkia.
Usein mikroskopian aikana eristetystä viljelmästä saadaan yksityiskohtaisempaa tietoa bakteriologisella kylvöllä. Tätä varten tuloksena oleva viljelmä kylvetään keinotekoiselle ravintoalustalle ja inkuboidaan optimaalisissa olosuhteissa 3–5 päivää. Tämän jälkeen viljelmä poistetaan, kylvetään uudelleen puhtaan viljelmän (patogeenin) eristämiseksi ja inkuboidaan uudelleen. Sitten kasvaneet pesäkkeet analysoidaan ja suoritetaan kvalitatiivinen ja kvantitatiivinen analyysi. Viljelmä tunnistetaan Bergeyn tunnistimella useilla biokemiallisilla ja immunologisilla menetelmillä. Sitten solujen pitoisuus 1 millilitrassa suspensiota määritetään millä tahansa sopivalla menetelmällä. Useimmiten käytetään sarjalaimennusmenetelmää tai sameusstandardia.
Jos näyte on hyvä, voiko kyseessä olla tulehdus?
Hyvässä näytteessä on aina kaikki tietylle biotoopille ominaiset mikro-organismit. Määrän on vastattava normia. Toisin sanoen analyysitulokset osoittavat luettelon normaalin mikroflooran edustajista ja niiden määrästä. Hyvässä näytteessä obligaattinen mikrofloora on vallitseva opportunistiseen mikroflooraan nähden, eikä muita mikro-organismeja esiinny.
Yksittäiset mikro-organismit ovat sallittuja ohimenevän (vahingossa kulkeutuneen) mikroflooran edustajina. Tämä tarkoittaa, että infektiota ei ole, koska kolonisaatiovastus ja immuunimekanismit ovat riittävän korkealla tasolla vastustamaan infektiota.
Hoito
Jos näytteestä löytyy normaalin rajoissa olevia kokkeja, hoitoa ei tarvita. Jos niiden määrä ylittää merkittävästi normin, antibioottihoito voi olla tarpeen. Käytetään myös homeopaattisia lääkkeitä, kansanlääkkeitä ja rohdosvalmisteita. Hoitomenetelmää valittaessa on otettava yhteyttä lääkäriin ja luotettava testituloksiin. Kohtuullisella kokkimäärällä ja vaikealla dysbioosilla on suositeltavaa käyttää probiootteja tai prebiootteja.
Lääkkeet
Kokkien hoidossa on noudatettava perusvarotoimenpidettä - hoito aloitetaan vasta lääkärin kanssa käydyn alustavan kuulemisen jälkeen. Lääkäri on myös vakuutettu - hänen on määrättävä hoito vain testitulosten perusteella.
Jos antibioottihoitoon ryhdytään, on suositeltavaa tehdä antibioottiherkkyystesti ja käyttää sitä tehokkaimman lääkkeen ja sen optimaalisen annostusvaihtoehdon valitsemiseen. Väärän lääkityksen seuraukset ja sivuvaikutukset voivat olla tuhoisia – tilanteen paheneminen, vakavan, syviin mikrobiosenoosiin vaikuttavan dysbakterioosin kehittyminen ja bakteeri-infektion kehittyminen. On parempi aloittaa hoito probiooteilla, jotka vaikuttavat hellävaraisesti ja normalisoivat elimistön mikroekologista tilaa.
Suoliston dysbakterioosin, kokki-infektion, hoitoon ja ehkäisyyn on suositeltavaa ottaa Bifilact-Extra 1 kapseli päivässä. Kapseli sisältää bifidobakteereja ja laktobasilleja sekä apuaineita.
Suolistoinfektioiden, ripulin, ilmavaivojen ja myös osana monimutkaista hoitoa akuuttien tulehdus- ja allergisten sairauksien hoidossa käytä Bifi-Formia, 1 kapseli.
Emättimen dysbakterioosin ja muiden naisten urogenitaalisen järjestelmän sairauksien hoitoon ja ehkäisyyn Bifolacia käytetään peräpuikkojen muodossa. Sitä käytetään yöllä, intravaginaalisesti, yksi peräpuikko.
Emulact-voidetta käytetään ulkoisesti erilaisiin ihosairauksiin. Sisältää stabiloitua laktobasillin viljelmää. Sitä käytetään dermatiitin, muiden ihosairauksien ja dysbioosin hoitoon. Levitä ohut kerros puhtaalle iholle.
Antibiootit kokkien hoitoon sivelynäytteessä
Antibiootteja käytetään laajalti kokkien hoitoon, varsinkin jos niiden pitoisuus on riittävän korkea. Siprofloksasiini on osoittautunut tehokkaaksi nykyään - 500 mg kerran päivässä kolmen päivän ajan. Se poistaa nopeasti kaikki bakteeri-infektion oireet ja normalisoi kokkien tason. Muut antibiootit toimivat samalla tavalla: amoksisiklav, amoksisilliini, atsitromysiini, atsitrok, penisilliini.
Intialainen yritys tarjoaa uuden lääkkeen, joka yhdistää antibiootin ja probiootin. Antibiootti tappaa patogeenisen mikroflooran, probiootti palauttaa välittömästi normaalin, myös vaurioituneen, bakteeriflooran. Koostumus sisältää 250 mg amoksisilliinia ja kloksasilliinia sekä 60 miljoonaa laktobasillin mikrobikantaa. Sitä käytetään minkä tahansa lokalisoinnin bakteeriperäisten sairauksien hoitoon.
Kynttilät kokkien tahrasta
Jos patologia ei ole systeeminen eli ei vaikuta koko kehoon, antibioottien ottamista suun kautta ei suositella. On parempi käyttää peräpuikkoja. Niiden avulla voit poistaa patologian nopeasti ja tehokkaasti paikallisesti. Samalla sivuvaikutusten ja yliannostuksen riski minimoituu. Peräpuikkoja saa määrätä vain lääkäri. Patologiasta riippuen niitä käytetään peräsuolen kautta tai emättimensisäisesti. Yleensä hoitojakso on 3–14 päivää. Useimmiten käytetään antibiootteja tai probiootteja.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Kansanlääkkeet
Aloe vera -mehua käytetään laajalti kokki-infektioiden hoitoon. Tätä varten ota 2-3 mehukasta, mehevää lehteä, purista mehu ja levitä sitä sisäisesti tai paikallisesti patologian sijainnista riippuen. Ota sisäisesti puhtaassa muodossa, 1 ruokalusikallinen, tai laimenna lasilliseen lämmintä vettä.
Hunajaa on käytetty myös infektioihin kautta aikojen. Sillä on antiseptinen vaikutus. Hengitystiesairauksiin hunajaa lisätään teehen tai yrttihaudukkeisiin, hunajasta valmistetaan kääreitä ja voiteita. Sitä käytetään hierontoihin ja kääreisiin. Puhtaan hunajan käyttö ruokalusikallinen aamulla ja illalla auttaa poistamaan infektion.
Mumiyo on hyvä sekä ulkoisiin että sisäisiin infektioihin. Se tulee laimentaa litraan vettä ja juoda lasillinen aamulla ennen sängystä nousua. Juomisen jälkeen sinun on maattava vielä 40 minuuttia, vasta sitten voit nousta ylös.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Yrttihoito
Tunnetuin yrtti, jolla on tulehdusta ja infektioita ehkäiseviä vaikutuksia, on kamomilla. Sitä käytetään keitteenä tai haudukkeena. Ero on siinä, että hauduke valmistetaan alkoholilla tai vodkalla, se on väkevämpää ja täyteläisempää ja sisältää enemmän aktiivisia ainesosia, joten sen annos on pienempi kuin keitetyn haudukkeen. Hauduketta haudutetaan pidempään - jopa 7 päivää, kun taas keitin on valmis 1-2 tunnissa. Hauduketta juodaan ruokalusikallinen kerrallaan, kun taas keitintä - enintään lasillinen päivässä. Hauduketta voidaan säilyttää jopa vuoden, keittoa - enintään päivän.
Kehäkukalla on antiseptinen vaikutus. Sitä käytetään keitteenä: ruokalusikallinen yrttiä lasilliseen kiehuvaa vettä. Anna hautua 30 minuuttia ja juo päivän aikana. Tulos on yleensä havaittavissa 1–2 päivän kuluessa.
Fenkolikeitteen on osoitettu olevan tehokas suolistoinfektioiden hoidossa. Sen valmistamiseksi kaada lasillinen vettä kolmanneksen teelusikallisen siementen päälle ja juo kolmannes lasillista kolme kertaa päivässä.
Homeopatia
On tärkeää noudattaa varotoimia – älä ota mitään lääkettä keskustelematta ensin lääkärin kanssa. Homeopaattisilla lääkkeillä on sivuvaikutuksia vain, jos lääkettä otetaan väärin tai yliannostuksen yhteydessä. Yleensä tila pahenee.
Vitaflor on biologisesti aktiivinen lisäravinne, jota edustaa kaksi laktobasillin kantaa. Sitä käytetään dysbakterioosiin, jossa laktobasilleja ei ole ja kokkeja on eniten, yksi kapseli päivässä.
Vitasporin on itiöitä tuhoava probiootti, joka sisältää kompleksin mikro-organismien basillaarisia muotoja. Sitä käytetään stafylokokki- ja muiden kokki-infektioiden hoitoon, yksi kapseli päivässä.
Gastrofarm on probiootti, joka sisältää normaalin suoliston mikroflooran pääasiallisia edustajia. Sitä käytetään infektioiden ja dysbakterioosin hoitoon. Ota yksi tabletti päivässä.
Enterolia käytetään akuuttiin ja krooniseen ripuliin sekä suolitulehdukseen. Se on saatavilla annospusseissa. Ota yksi annospussi 2–3 kertaa päivässä. Sisältää kylmäkuivattua sakkaromyces-sientä.
Ennaltaehkäisy
Mikrobiosenoosin häiriöillä on vakavia seurauksia väestölle. On otettava huomioon, että useimmilla synnyttävillä naisilla, jopa normaalin raskauden ja synnytyksen aikana, on mikrobisenoosin poikkeavuuksia, jotka ovat olleet enemmän tai vähemmän merkittäviä. Tämä vaikuttaa väistämättä vastasyntyneen terveyteen. Siksi viime vuosina laajalle levinnyt disbioosi väestön keskuudessa liittyy suurelta osin primaarisiin mikroekologisiin häiriöihin, jotka syntyivät vastasyntyneiden mikrobiekosysteemien muodostuessa. Kehoon muodostuu aluksi viallisia biofilmejä ja mikrobiyhdistyksiä, jotka eivät pysty suorittamaan fysiologisia toimintoja.
Lapsen elimistön mikrobien biosenoosien primaarimuodostumisen ja jatkotoiminnan analyysi johtaa siihen johtopäätökseen, että on tarpeen toteuttaa erityistoimenpiteitä dysbakterioosin ehkäisemiseksi. Ensinnäkin ratkaisu nähdään niiden tekijöiden poistamisessa, jotka edistävät patologian kehittymistä. On todettu, että primaariset häiriöt sijaitsevat ensisijaisesti synnytys- ja gynekologisessa ketjussa. On tarpeen lisätä terapeuttisten ja ennaltaehkäisevien toimenpiteiden tehokkuutta raskaana olevien, synnyttävien ja synnyttävien naisten endomikroekologian patologisten muutosten ehkäisemiseksi.
On myös tärkeää ylläpitää äidin ja lapsen välistä kommunikaatiokulttuuria: oikea-aikainen rintakiinnitys, imetys, äidin ja lapsen välinen oikea ja jatkuva kontakti. Kolmanneksi tärkeintä on terveys- ja hygienianormien ja -vaatimusten noudattaminen.
On myös tarpeen varmistaa olemassa olevien dysbioottisten häiriöiden riittävä korjaus, soveltaa järkeviä hoito-ohjelmia, käyttää raskaana olevien naisten alustavaa valmistelua, kohdentaa riskiryhmään kuuluvien lasten biotooppien asuttamista, vähentää antibioottien ja muiden antibakteeristen lääkkeiden käyttöä ja tarvittaessa käyttää probiootteja ja prebiootteja.
Ennuste
Jos kokkinäytteestä havaitaan ajoissa, tai pikemminkin niiden korkea pitoisuus, voidaan ryhtyä toimenpiteisiin bakteeri-infektion kehittymisen estämiseksi. Tarvitaan monimutkaista hoitoa, jonka lääkäri valitsee testitulosten perusteella. Jos lisääntynyttä kokkien määrää ei huomioida, ennuste voi olla epäsuotuisa. Voi kehittyä bakteeri-infektio, jolla on taipumus edetä jopa kuolemaan johtavaan sepsikseen.

