
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Sepelvaltimotauti
Lääketieteen asiantuntija
Viimeksi tarkistettu: 29.06.2025
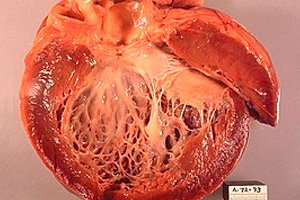
Iskeeminen kardiomyopatia (ICM) on sydänsairaus, joka kehittyy sydänlihaksen iskemian seurauksena eli sydänlihaksen riittämättömästä veren ja hapen saannista. Tämä tila voi johtua sydämeen verta toimittavien sepelvaltimoiden ahtautumisesta tai tukkeutumisesta. Iskeeminen kardiomyopatia voi johtaa sydämen toiminnan heikkenemiseen ja sydämen vajaatoiminnan kehittymiseen.
Tärkeitä iskeemisen kardiomyopatian kehittymisen riskitekijöitä ovat ateroskleroosi (kolesterolin kertyminen valtimoiden seinämiin), valtimoverenpainetauti (korkea verenpaine), tupakointi, diabetes, rasva-aineenvaihdunnan häiriöt, perinnöllinen alttius ja muut ateroskleroosin kehittymiseen vaikuttavat tekijät.
Iskeemisen kardiomyopatian pääoireita voivat olla:
- Rintakipu tai -paine (angina pectoris), jota voi esiintyä liikunnan tai stressin yhteydessä.
- Hengenahdistus ja väsymys.
- Voimakkaan sydämenlyönnin tai epäsäännöllisen sydämen rytmin tunne.
- Turvotus (esim. jalkojen turvotus).
- Heikkous ja yleinen terveydentilan heikkeneminen.
Iskeemisen kardiomyopatian diagnoosi tehdään yleensä useiden tutkimusten, kuten EKG:n, sydämen kaikukuvauksen, koronaarografian ja sydänrasituksen, jälkeen. ICM:n hoitoon kuuluu riskitekijöiden korjaaminen (esim. valtimoverenpainetaudin hoito, tupakoinnin lopettaminen), lääkehoito sydämen verenvirtauksen parantamiseksi ja oireiden hallitsemiseksi sekä joskus leikkaus, kuten pallolaajennus stentin laittamisella tai sepelvaltimon ohitusleikkauksella. Hoitoon voi kuulua myös elämäntapamuutoksia, kuten säännöllinen liikunta, ruokavalio ja kohtuullinen alkoholinkäyttö.
Varhainen lääkärinhoito ja hoitosuositusten noudattaminen voivat parantaa merkittävästi iskeemistä kardiomyopatiaa sairastavien potilaiden ennustetta. [ 1 ]
Syyt iskeeminen kardiomyopatia
Tässä ovat iskeemisen kardiomyopatian tärkeimmät syyt:
- Sepelvaltimon ateroskleroosi: Yleisin sepelvaltimoiden kardiomyopatian syy on ateroskleroosi, joka aiheuttaa plakkien muodostumista valtimoiden sisään, jolloin ne kaventuvat tai tukkeutuvat. Tämä häiritsee sydänlihaksen normaalia verenkiertoa.
- Sepelvaltimon ahtauma: Sepelvaltimoiden ahtauma eli ahtauma voi myös aiheuttaa sepelvaltimoiden kardiomyopatiaa. Tämä voi johtua ateroskleroosin lisäksi muista tekijöistä.
- Tromboosi tai embolia: Verihyytymien (veritulppien) muodostuminen sepelvaltimoissa tai embolia (hyytymän tai plakin osa irtoaa) voi myös estää sydämen verenkierron ja aiheuttaa sepelvaltimotautia.
- Valtimoverenpainetauti: Jatkuva verenpaineen nousu voi lisätä sydämen työmäärää ja johtaa iskeemisen kardiomyopatian kehittymiseen.
- Diabetes: Diabetes mellitus on ateroskleroosin ja iskeemisen kardiomyopatian riskitekijä, koska se voi vaurioittaa verisuonten seinämiä ja edistää plakkien muodostumista.
- Tupakointi: Tupakointi on ateroskleroosin ja siten iskeemisen kardiomyopatian riskitekijä.
- Geneettinen alttius: Myös perinnölliset tekijät voivat vaikuttaa tämän taudin kehittymiseen.
- Muita riskitekijöitä: Näitä ovat ylipaino, fyysinen passiivisuus, huono ruokavalio, liiallinen alkoholinkäyttö ja stressi.
Synnyssä
ICM:n patogeneesi liittyy useisiin tekijöihin, jotka lopulta johtavat sydänlihaksen toiminnan heikkenemiseen. Tässä ovat sydämen vajaatoiminnan patogeneesin päävaiheet:
- Sepelvaltimon ateroskleroosi: Sepelvaltimotaudin pääasiallinen syy on ateroskleroosi, jossa valtimoiden sisäkerros (intima) vaurioituu ja rasvakerrostumia, joita kutsutaan plakeiksi, kertyy. Nämä plakit voivat kasvaa ja vallata valtimoiden luumenin, mikä kaventaa tai estää veren virtauksen sydänlihakseen.
- Iskemia: Sepelvaltimoiden ahtautuminen tai tukkeutuminen johtaa sydämen rajoittuneeseen hapen saantiin, mikä aiheuttaa iskemiaa. Hapenpuute voi aiheuttaa rintakipua (angina pectoris) ja vaurioittaa sydänsoluja.
- Sydänsolujen tuhoutuminen: Kroonisessa iskemiassa sydänsolut voivat alkaa kuolla hapenpuutteen vuoksi. Tätä prosessia kutsutaan nekroosiksi, ja se voi johtaa kuolleen kudoksen muodostumiseen sydämeen.
- Sydämen uudelleenmuodostus: Sydänsolujen pysyvä vaurioituminen ja nekroosi johtavat sydämen uudelleenmuodostukseen. Tämä tarkoittaa, että sydänlihas ei pysty supistumaan ja pumppaamaan verta tehokkaasti.
- Sydämen vajaatoiminta: Tämän seurauksena sydän voi menettää kykynsä ylläpitää normaalia sydämen verenvirtausta, mikä johtaa sydämen vajaatoiminnan kehittymiseen. ICM-potilailla voi esiintyä oireita, kuten hengenahdistusta, väsymystä ja turvotusta.
Riskitekijät, kuten tupakointi, korkea verenpaine, diabetes ja rasva-aineenvaihdunnan häiriöt, voivat pahentaa ateroskleroosin ja iskeemisen kardiomyopatian kehittymistä.
Oireet iskeeminen kardiomyopatia
Iskeemisen kardiomyopatian oireet voivat olla samanlaisia kuin sepelvaltimotaudin (CHD) oireet ja niihin kuuluvat:
- Rintakipu (angina pectoris): Kipua tai painetta rintakehässä, joka voi säteillä niskaan, hartioihin, käsivarsiin tai selkään. Kipu ilmenee yleensä liikunnan tai stressin yhteydessä ja voi hellittää levossa tai nitroglyseriinin ottamisen jälkeen.
- Hengenahdistus: Lyhyt- tai pitkäaikainen hengenahdistus fyysisen rasituksen aikana tai jopa levossa.
- Väsymys ja heikkous: Jatkuva väsymys ja heikkous, erityisesti kevyessä rasituksessa.
- Sydämentykytys: Epätavalliset sydämen rytmit, pulssi tai sydämentykytysten tunne.
- Turvotus: Turvotusta jaloissa, säärissä, nilkoissa tai jopa vatsassa.
- Huimaus ja tajunnan menetys: Näitä oireita voi esiintyä, kun sydän ei pysty toimittamaan aivoihin riittävästi verta ja happea.
- Painonpudotus: Painonpudotus ilman näkyvää syytä.
- Päänsärky: Päänsärkyä, joka joskus johtuu hypoksiasta (hapenpuutteesta) huonon verenkierron vuoksi.
Vaiheet
Iskeeminen kardiomyopatia voi edetä useissa vaiheissa taudin vakavuudesta ja kestosta riippuen. ICM:n vaiheisiin kuuluvat seuraavat:
- Latentti eli prekliininen vaihe: Tässä vaiheessa potilaalla voi olla sepelvaltimoiden kardiomyopatian, kuten sepelvaltimoiden ateroskleroosin, riskejä, mutta oireita ei välttämättä vielä ilmene. On tärkeää käydä säännöllisissä lääkärintarkastuksissa ja hallita riskitekijöitä.
- Angina pectoris -vaihe: Tässä vaiheessa potilas alkaa kokea kipua tai painetta rinnassa (angina pectoris) rasituksen tai stressin seurauksena. Tämä johtuu yleensä sydänlihaksen verenkierron tilapäisestä häiriöstä, joka johtuu sepelvaltimoiden ahtautumisesta.
- Akuutti iskemiavaihe: Tässä vaiheessa esiintyy vakavampia ja pitkittyneempiä iskemiajaksoja (sydämen verenkierron puutetta). Potilas voi saada sydäninfarktin (sydänkohtauksen) ja sydänlihas voi vaurioitua merkittävästi.
- Krooninen iskemiavaihe: Useiden sydäninfarktien ja/tai pitkittyneen sydänlihaksen iskemian jälkeen voi kehittyä krooninen iskeeminen kardiomyopatia. Tässä vaiheessa sydänlihas voi menettää kykynsä supisttua ja pumpata verta tehokkaasti, mikä johtaa sydämen toiminnan heikkenemiseen.
- Sydämen vajaatoiminnan vaihe: Lopulta sydämen vajaatoiminta voi johtaa sydämen vajaatoiminnan kehittymiseen, kun sydän ei pysty pumppaamaan verta tehokkaasti koko kehoon. Tämä voi ilmetä hengenahdistuksena, turvotuksena, heikkoutena ja muina oireina.
ICM:n vaikeusaste ja eteneminen voivat vaihdella potilaasta toiseen. [ 2 ]
Komplikaatiot ja seuraukset
Iskeeminen kardiomyopatia voi aiheuttaa vakavia komplikaatioita ja sillä voi olla vakavia terveysvaikutuksia potilaalle, erityisesti jos sitä ei hoideta asianmukaisesti tai jos potilas ei noudata hoitosuosituksia. Seuraavassa on joitakin mahdollisia komplikaatioita ja seurauksia:
- Sydämen vajaatoiminta: ICM voi johtaa sydämen kyvyn heikkenemiseen pumppaamaan tarpeeksi verta elimistön tarpeiden tyydyttämiseksi. Tämä voi aiheuttaa oireita, kuten hengenahdistusta, turvotusta ja väsymystä.
- Sydäninfarkti: Sydäninfarkti on yksi sydäninfarktin (sydänkohtauksen) riskitekijöistä, koska se liittyy ateroskleroosiin ja sepelvaltimoiden kaventumiseen.
- Rytmihäiriöt: Iskeeminen kardiomyopatia voi aiheuttaa sydämen rytmihäiriöitä, kuten eteisvärinää ja kammiovärinää. Nämä rytmihäiriöt voivat olla vaarallisia ja vaatia hoitoa.
- Turvotus: Sydämen vajaatoiminta, joka voi olla ICM:n komplikaatio, voi aiheuttaa turvotusta jaloissa, säärissä, nilkoissa tai jopa keuhkoissa.
- Kuolema: Vakavissa ICM-tapauksissa, erityisesti hoitamattomana, se voi johtaa kuolemaan johtaviin komplikaatioihin, kuten akuuttiin sydämen vajaatoimintaan tai sydäninfarktiin.
- Aktiivisuuden rajoitus: ICM voi rajoittaa potilaan fyysistä aktiivisuutta ja heikentää hänen elämänlaatuaan.
- Psykologiset ja emotionaaliset ongelmat: Vakava sydänsairaus voi aiheuttaa potilaille stressiä, ahdistusta ja masennusta.
- Kirurgiset toimenpiteet: Joissakin tapauksissa ICM voi vaatia kirurgisia toimenpiteitä, kuten pallolaajennusta tai sepelvaltimon ohitusleikkausta.
Diagnostiikka iskeeminen kardiomyopatia
Iskeemisen kardiomyopatian diagnosointiin kuuluu useita kliinisiä, instrumentaalisia ja laboratoriomenetelmiä, jotka auttavat määrittämään sydänvaurion olemassaolon ja laajuuden. Tässä ovat tärkeimmät ICM:n diagnosointimenetelmät:
- Kliininen arviointi:
- Sairaus- ja sukututkimusten kerääminen: Lääkäri kysyy kysymyksiä oireista, ICM:n kehittymisriskistä, sairauksien esiintymisestä suvussa ja muista riskitekijöistä.
- Lääkärintarkastus: Lääkäri suorittaa yleisen lääkärintarkastuksen, johon kuuluu sydämen ja keuhkojen kuuntelu, pulssin, verenpaineen ja sydämen vajaatoiminnan oireiden arviointi.
- Elektrokardiografia (EKG): EKG tallentaa sydämen sähköisen toiminnan. ICM-potilailla voi esiintyä EKG-muutoksia, kuten ST-T-segmentin muutoksia, jotka voivat viitata sydänlihaksen iskemiaan.
- Sydämen kaikukuvaus (sydämen ultraäänitutkimus): Sydämen kaikukuvauksessa käytetään ultraääniaaltoja sydämen ja sen rakenteiden kuvan luomiseen. Menetelmällä voidaan arvioida sydämen kokoa ja toimintaa, havaita muutoksia sydänlihaksen supistuvuuskyvyssä ja tunnistaa läppävaurioita.
- Sydänlihaksen gammakuvaus: Tämä on radioisotooppitutkimus, jolla voidaan tunnistaa sydänlihaksen alueet, joilla on rajoitettu verenkierto.
- Koronarografia: Tämä on invasiivinen tutkimus, jossa varjoainetta ruiskutetaan katetrin kautta sepelvaltimoihin niiden tilan arvioimiseksi ja mahdollisten tukosten havaitsemiseksi. Koronarografiaa voidaan käyttää kirurgisten toimenpiteiden, kuten pallolaajennuksen tai sepelvaltimon ohitusleikkauksen, suunnittelussa.
- Verikokeet: Laboratoriokokeisiin voi sisältyä kreatiniinikinaasin (CK) ja sydänspesifisten troponiinitasojen mittaaminen, mikä voi viitata sydänlihasvaurioon.
- Rasituskoe: Rasitus-EKG:tä tai rasituskoetta voidaan käyttää iskemian havaitsemiseen fyysisen aktiivisuuden aikana.
ICM:n diagnosointi vaatii useiden eri menetelmien yhdistelmää, ja tiettyjen tutkimusten valinta riippuu kliinisestä tilanteesta ja lääkärin suosituksista.
Iskeemisen kardiomyopatian (ICM) diagnoosi tehdään yleensä kliinisten oireiden, laboratorio- ja instrumentaalisten löydösten perusteella. Tässä on joitakin ICM:n diagnosoinnissa käytettyjä kriteerejä ja menetelmiä:
- Kliiniset oireet: Potilas voi valittaa oireita, kuten angina pectorista (rintakipua tai -paineen tunnetta), hengenahdistusta, väsymystä, epäsäännöllistä sydämensykettä ja muita sydämen poikkeavuuksien merkkejä. On tärkeää suorittaa perusteellinen tutkimus ja haastatella potilasta tyypillisten oireiden tunnistamiseksi.
- Elektrokardiogrammi (EKG): EKG voi paljastaa ICM:lle tyypillisiä sydämen rytmin ja sähköisen toiminnan muutoksia. Näitä voivat olla rytmihäiriöt, hidastuneen johtumisen alueet sekä QRS-kompleksien muodon ja keston muutokset.
- Sydämen kaikukuvaus (sydämen ultraäänitutkimus): Sydämen kaikukuvaus voi auttaa visualisoimaan sydämen rakenteita ja toimintaa. Sydämen seinämän rakenteen ja supistumistoiminnan muutokset voidaan havaita.
- Koronarografia: Tämä on invasiivinen testi, jossa käytetään varjoainetta sepelvaltimoiden visualisointiin. Jos valtimoissa havaitaan ahtauma (stenoosi), se voi vahvistaa iskemian ja akuuttien valtimoiden vaurion.
- Sydämen seuranta: Pitkäaikainen EKG-seuranta voi auttaa havaitsemaan rytmihäiriöitä ja sydämen toiminnan muutoksia, jotka voivat olla tyypillisiä ICM:lle.
- Biomarkkerit: Kohonneet biomarkkerien, kuten troponiinien ja kreatiinikinaasi-MB:n, pitoisuudet voivat viitata sydänlihasvaurioon, jota voi esiintyä ICM:ssä.
- Sairaushistorian ja riskitekijöiden tutkiminen: Lääkäri tarkastelee myös potilaan sairaushistoriaa, mukaan lukien riskitekijöiden, kuten verenpainetaudin, diabeteksen, tupakoinnin, perinnöllisen alttiuden ja muiden, esiintymisen.
AKI-diagnoosin selvittämiseksi tarvitaan usein useiden eri menetelmien ja tutkimusten yhdistelmää. On tärkeää, että diagnoosin tekee kardiologi, ja jos AKI-epäilyä esiintyy, on käännyttävä erikoislääkärin puoleen tarkempaa tutkimusta ja hoitoa varten.
Differentiaalinen diagnoosi
Iskeemisen kardiomyopatian (ICM) erotusdiagnoosiin kuuluu tämän tilan tunnistaminen ja erottaminen muista sairauksista, joilla voi olla samanlaisia oireita tai ominaisuuksia. On tärkeää tunnistaa ICM oikein, jotta potilaalle voidaan tarjota paras mahdollinen hoito ja hallinta. Tässä on muutamia sairauksia, jotka voidaan sisällyttää ICM:n erotusdiagnoosiin:
- Hypertrofinen kardiomyopatia (HCM): HCM on tila, jossa vasemman kammion seinämät ovat liian paksut. Tämä voi johtaa samankaltaisiin oireisiin kuin HCM, kuten angina pectorikseen ja väsymykseen. HCM:llä on kuitenkin muita sydämen kaikukuvauksessa havaittavia tyypillisiä piirteitä, jotka auttavat erotusdiagnoosissa.
- Hypertensiivinen kardiomyopatia: Hypertensiivinen kardiomyopatia liittyy valtimoverenpainetautiin (korkea verenpaine). Se voi aiheuttaa vasemman kammion seinämän paksuuntumista ja angina pectorista. Verenpainetasojen määrittäminen ja seuranta voi auttaa erotusdiagnoosissa.
- Aorttastenoosioireyhtymä: Aorttastenoosi on sydämen aorttaläpän ahtauma, joka voi aiheuttaa angina pectorista ja muita ICM:n kaltaisia oireita.
- Pulmonaalihypertensio: Pulmonaalihypertensio on kohonnut paine keuhkovaltimoissa, mikä voi myös aiheuttaa hengenahdistusta ja väsymystä, jotka ovat samanlaisia kuin ICM:n oireet.
- Muita rintakivun syitä: Rintakipua voi aiheuttaa moni asia, kuten osteokondroosi, hengitysvaikeudet ja jopa ahdistuneisuushäiriöt.
ICM:n erotusdiagnoosin tekemiseksi lääkäri voi suorittaa useita testejä, mukaan lukien sydänfilmin (EKG), sydämen kaikukuvauksen, koronarografian (sydämen varjoaineangiografia) sekä potilaan sairaushistorian ja oireiden tarkastelun.
Kuka ottaa yhteyttä?
Hoito iskeeminen kardiomyopatia
Iskeeminen kardiomyopatia (ICM) on vakava sairaus, ja sen hoitoon kuuluu kokonaisvaltainen lähestymistapa, johon voi kuulua lääkehoito, leikkaus ja elämäntapamuutokset. Tässä ovat ICM-hoidon pääkohdat:
Lääkehoito:
- Kolesterolia alentavat lääkkeet: Statiinit voivat auttaa alentamaan veren kolesterolitasoja ja hidastamaan ateroskleroosin etenemistä.
- Verenpainelääkkeet: Beetasalpaajia, angiotensiinikonvertaasin estäjiä (ACE:n estäjiä) ja muita lääkkeitä käytetään verenpaineen hallintaan ja sydämen työmäärän vähentämiseen.
- Sydämen rasitusta vähentävät lääkkeet: Nitraatit ja angina pectoris -lääkkeet voivat auttaa lievittämään rintakipua ja vähentämään sydämen rasitusta.
- Verihiutaleiden vastaiset lääkkeet: Aspiriinia ja muita lääkkeitä käytetään estämään verihyytymien muodostumista verisuonissa.
Kirurgiset menetelmät:
- Sepelvaltimoiden ohitusleikkaus: Tämä on leikkaus, jossa sepelvaltimoiden kaventuneiden tai tukkeutuneiden alueiden ympärille luodaan "shuntteja" (siirtoja) normaalin verenvirtauksen palauttamiseksi sydämeen.
- Pallolaajennus ja stentti: Toimenpiteet, joissa kaventuneet valtimot laajennetaan ja stentti (proteesi) asetetaan pitämään verisuoni avoimena.
Sydämen rytmihäiriöiden hoito: Jos potilaalla on ICM, johon liittyy rytmihäiriöitä, hoitoa rytmihäiriöiden poistamiseksi tai hallitsemiseksi voidaan tarvita.
Elämäntapamuutokset:
- Terveellinen syöminen: Rasvaa ja suolaa rajoittavan ruokavalion noudattaminen voi auttaa hallitsemaan riskitekijöitä.
- Liikunta: Säännöllinen liikunta lääkärin valvonnassa voi vahvistaa sydäntäsi ja verisuoniasi.
- Tupakoinnin lopettaminen: Tupakointi on vakava iskeemisen kardiomyopatian riskitekijä.
- Stressinhallinta: Rentoutumisen, meditaation ja psyykkisen hyvinvoinnin ylläpitäminen voi vähentää stressiä ja vaikuttaa myönteisesti sydämen terveyteen.
Säännöllinen seuranta lääkärin luona: ICM-potilaita kehotetaan seuraamaan tilaansa säännöllisesti ja noudattamaan kaikkia lääkärin määräyksiä.
ICM:n hoidon tulee olla yksilöllistä ja riippuu kunkin potilaan erityisolosuhteista ja taudin vakavuudesta. [ 3 ]
Kliiniset ohjeet
Kliiniset suositukset iskeemisen kardiomyopatian (ICM) hoitoon voivat vaihdella sairauden vaikeusasteen, yksilöllisten tekijöiden ja potilaan sairaushistorian mukaan. Seuraavat ovat yleisiä suosituksia, joita käytetään yleisesti ICM:n hoidossa:
Lääkehoito:
- Statiinit: Kolesterolia alentavia lääkkeitä, kuten atorvastatiinia tai simvastatiinia, voidaan määrätä ateroskleroosin riskin vähentämiseksi ja uusien plakkien muodostumisen estämiseksi valtimoissa.
- Verenpainelääkkeet: Jos potilaalla on korkea verenpaine, voidaan määrätä lääkkeitä sen hallitsemiseksi.
- Diabetes mellituksen hoitoon tarkoitetut lääkkeet: Jos potilaalla on diabetes mellitus, hoito tulee räätälöidä verensokeritasojen hallitsemiseksi.
- Antitromboottinen hoito: Aspiriinia ja/tai muita lääkkeitä voidaan määrätä verihyytymien estämiseksi.
Sydämen rytmihäiriöiden hoito: Jos potilaalla on ICM, johon liittyy rytmihäiriöitä, hoitoa niiden korjaamiseksi tai hallitsemiseksi voidaan tarvita.
Kirurginen hoito:
- Sepelvaltimoiden ohitusleikkaus: Jos sepelvaltimoissa on ahtautuneita valtimoita, sepelvaltimoiden ohitusleikkausta voidaan suositella sydämen normaalin verenkierron palauttamiseksi.
- Angioplastia ja stentti: Toimenpiteet supistettujen valtimoiden laajentamiseksi ja pitämiseksi auki.
Elämäntapamuutokset:
- Terveellinen syöminen: Rasvaa ja suolaa rajoittavan ruokavalion noudattaminen voi auttaa hallitsemaan riskitekijöitä.
- Liikunta: Säännöllinen liikunta lääkärin valvonnassa voi vahvistaa sydäntäsi ja verisuoniasi.
- Tupakoinnin lopettaminen: Tupakointi on vakava ICM:n riskitekijä.
- Stressinhallinta: Rentoutumisen, meditaation ja psyykkisen hyvinvoinnin ylläpitäminen voi vähentää stressiä ja vaikuttaa myönteisesti sydämen terveyteen.
Säännöllinen seuranta lääkärin luona: ICM-potilaita kehotetaan seuraamaan tilaansa säännöllisesti ja noudattamaan kaikkia lääkärin määräyksiä.
Lääkärisi suositusten noudattaminen: On tärkeää tehdä yhteistyötä lääkärisi kanssa ja noudattaa hänen suosituksiaan parhaan mahdollisen hoidon ja hallinnan saavuttamiseksi tässä sydänsairaudessa.
ICM:n hoidon tulee olla yksilöllistä, ja potilaiden tulee keskustella hoitosuunnitelmastaan lääkärinsä kanssa parhaan tavan määrittämiseksi tämän tilan hoitamiseksi.
Ennuste
Iskeemisen kardiomyopatian (ICM) ennuste riippuu useista tekijöistä, kuten taudin vakavuudesta, hoidon tehokkuudesta ja potilaan elämäntapamuutossuositusten noudattamisesta. Tärkeitä ICM:n ennusteeseen vaikuttavia tekijöitä ovat:
- Sydänlihasvaurion aste: Mitä enemmän sydänlihas on vaurioitunut ja rappeutunut, sitä huonompi on ennuste. Heikentynyt sydämen toiminta voi johtaa sydämen vajaatoimintaan ja heikentää elämänlaatua.
- Hoidon aloittamisaika: Varhainen havaitseminen ja tehokkaan hoidon aloittaminen voivat parantaa ennustetta merkittävästi. Hoitoihin kuuluvat lääkehoito, pallolaajennus, sepelvaltimon ohitusleikkaus tai jopa sydämensiirto vaikeassa dekompensaatiotapauksessa.
- Riskitekijöiden hallinta: Korkean verenpaineen hallinta, kolesterolin alentaminen, tupakoinnin lopettaminen, diabeteksen hallinta ja terveellisten elämäntapojen ylläpitäminen voivat parantaa ennustetta ja hidastaa ICM:n etenemistä.
- Elämäntapa: Liikunta, terveellinen ruokavalio ja stressinhallinta voivat vähentää sydämen kuormitusta ja parantaa ennustetta.
- Hoidon noudattaminen: On tärkeää noudattaa lääkärin suosituksia ja ottaa määrättyjä lääkkeitä. Taudin virheellinen hoito voi pahentaa ennustetta.
- Komorbiditeetti: Muiden sairauksien, kuten kroonisen munuaissairauden tai diabeteksen, esiintyminen voi pahentaa ennustetta ja vaikeuttaa hoitoa.
ICM:n ennuste voi vaihdella tapauskohtaisesti. Joissakin tapauksissa potilaat voivat elää aktiivista ja laadukasta elämää, jos riskitekijät ovat hyvin hallinnassa ja hoito on tehokasta. Toisissa tapauksissa, erityisesti vaikean sydämen vajaatoiminnan yhteydessä ja tehokkaan hoidon puutteessa, ennuste voi olla epäsuotuisampi.
Kuoleman syyt
Iskeeminen kardiomyopatia on vakava sydänsairaus, joka voi johtaa erilaisiin komplikaatioihin ja lopulta potilaan kuolemaan. Iskeemisen kardiomyopatian johtava kuolinsyy on yleensä jokin komplikaatio, kuten:
- Sydäninfarkti (sydänkohtaus): Yksi vaarallisimmista sepelvaltimoiden sepelvaltimoiden komplikaatioista. Tämä tila ilmenee, kun veren virtaus sydämen sepelvaltimoissa estyy kokonaan tai osittain, mikä johtaa osan sydänlihaksesta nekroosiin. Jos sydäninfarktia ei hoideta nopeasti lääketieteellisin toimenpitein, se voi johtaa kuolemaan.
- Sydämen vajaatoiminta: ICM voi aiheuttaa kroonista sydämen vajaatoimintaa, jossa sydän ei pysty pumppaamaan verta tehokkaasti koko kehoon. Tämä tila voi johtaa huonoon terveyteen ja lopulta kuolemaan.
- Rytmihäiriöt: ICM voi aiheuttaa sydämen rytmihäiriöitä, kuten eteisvärinää tai kammiovärinää. Nämä rytmihäiriöt voivat olla vaarallisia ja jopa kuolemaan johtavia.
- Angina pectoris: ICM voi aiheuttaa angina pectorista (rintakipua), joka voi hoitamattomana johtaa sydäninfarktiin tai rytmihäiriöihin.
- Sydänaneurysma ja aortan dissektio: Nämä komplikaatiot voivat myös esiintyä ICM:n seurauksena ja ovat hengenvaarallisia.
ICM:n kuolemanriski kasvaa merkittävästi, jos potilas ei saa oikea-aikaista ja riittävää hoitoa, ei hallitse riskitekijöitä (esim. verenpaine, kolesteroli), ei seuraa elämäntapojaan eikä noudata lääkärin suosituksia.
Käytetty kirjallisuus
- Shlyakhto, EV Cardiology: kansallinen opas / toim. Kirjailija: EV Shlyakhto - 2. painos, versio ja lisäys - Moskova: GEOTAR-Media, 2021
- Kardiologia Hurstin mukaan. Nide 1, 2, 3. 2023
- Iskeeminen kardiomyopatia. Paukov Vjatšeslav Semjonovitš, Gavrish Aleksander Semjonovich. 2015

