
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Kohdunkaulan papillooma
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
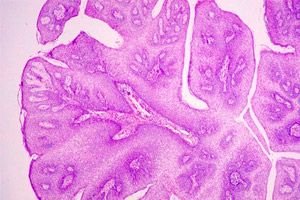
Kohdunkaulan seinämillä olevia syylämäisiä moninkertaisia kasvaimia, joita papillomavirus aiheuttaa, kutsutaan kohdunkaulan papilloomaksi. Tällainen virus voi päästä sukupuolielimiin suojaamattoman seksuaalisen kontaktin jälkeen tartuntalähteen kanssa. Tästä syystä on yleisesti hyväksyttyä, että tämä tauti vaikuttaa useammin naisiin, joilla ei ole säännöllistä seksikumppania.
Syyt kohdunkaulan papilloomat
Useita mahdollisia syitä papilloomaviruksen tunkeutumiseen kehoon kuvataan:
- yhdyntä miehen kanssa, joka on papilloomaviruksen kantaja. Tässä tapauksessa seksuaalisen kontaktin menetelmällä tai edes kondomin läsnäololla ei ole mitään merkitystä, tärkeintä on viruksen pääsy kehoon. Näin ollen virus voi päästä naiseen jopa suudelman kautta;
- virus voi tarttua myös arkielämässä, julkisissa kylpylöissä, solariumeissa, uima-altaissa, saunoissa tai rannalla;
- infektio voi vaikuttaa vastasyntyneeseen vauvaan synnytyksen aikana tartunnan saaneelta äidiltä;
- Henkilön heikko immuniteetti, jota heikentävät alkoholi, tupakointi, usein esiintyvä stressi ja ruoansulatuskanavan häiriöt, luo suotuisan taustan taudin kehittymiselle ja etenemiselle.
Kohdunkaulan papilloomavirus voi elää jonkin aikaa ulkoisessa ympäristössä, joten ei ole suositeltavaa käyttää muiden ihmisten hygieniatuotteita, alusvaatteita ja pyyhkeitä.
Oireet kohdunkaulan papilloomat
Tauti esiintyy usein ilman tyypillisiä oireita, mikä vaikeuttaa papillooman diagnosointia. Myöhemmässä vaiheessa tauti voi ilmetä seuraavilla merkeillä:
- polttava tunne ulkoisten sukupuolielinten alueella;
- alueellisten imusolmukkeiden suureneminen;
- aiemmin epätyypillisen vuodon esiintyminen.
Papilloomien kliininen kuva riippuu pitkälti taudinaiheuttajan tyypistä. Esimerkiksi teräväkärkinen kondylooma viittaa yleensä infektioprosessin akuuttiin vaiheeseen. Mutta kohdunkaulan litteää papilloomaa pidetään merkkinä kroonisesta leesiosta, joka aiheuttaa häiriöitä ylemmän epiteelikerroksen rakenteessa. Lisäksi infektio ei välttämättä ilmene ulkoisesti kehon hyvän immuunipuolustuksen vuoksi.
Patologian visuaaliset ilmentymät voivat olla havaittavissa gynekologisessa tutkimuksessa. Mitä lääkäri voi nähdä?
- Syyläisten elementtien esiintyminen kohdunkaulassa. Lisäksi nämä elementit voivat ilmestyä ja kadota vuorotellen. Integumentaarisen epiteelin väri ei muutu.
- Dysplasia-alueet ovat lähellä onkologiaa oleva tila. Kohdunkaulan syöpä ja papilloomavirus ovat hyvin läheisiä käsitteitä. Valitettavasti asiantuntijat voivat usein havaita papillooman pahanlaatuisen vaiheen paljon myöhemmin kuin olisi tarpeen onnistuneen hoidon kannalta. Tämä tilanne johtuu siitä, että nainen ei epäile olemassa olevaa sairautta pitkään aikaan eikä ota yhteyttä lääkäriin. Monimutkainen patologia havaitaan vain satunnaisen ennaltaehkäisevän tutkimuksen aikana.
- Kohdunkaulan epiteelin kyhmy, joka voi olla paitsi näkyvä myös tuntuva. Tämä tila on merkki terävistä kondyloomista, useista tai itsenäisistä kasvaimista iholla. Tällaiset kondyloomat ilmaantuvat yleensä virustaudin pahenemisvaiheessa.
- Kohdunkaulan papillooma ja eroosio voivat esiintyä menestyksekkäästi rinnakkain. Kun kohdunkaulan pinnalla on eroosiota, luodaan ihanteelliset olosuhteet virusinfektion elintärkeälle toiminnalle. Kahden sairauden - eroosion ja papillooman - samanaikainen esiintyminen lisää riskiä, että patologia muuttuu syöpäkasvaimeksi.
Kohdunkaulan papillooma raskauden aikana
Raskauden suunnittelun aikana havaittua papilloomaa on hoidettava, koska prosessin pahanlaatuisuuden riskin lisäksi on olemassa kondyloomien uusiutuminen raskauden aikana sekä muodostumien kasvu, mikä voi olla este synnytyksen aikana.
Jos papilloomavirusinfektio tapahtuu raskauden aikana, se voi olla keskenmenon uhka. Asiantuntijat väittelevät edelleen siitä, vaikuttaako virus sikiöön ja aiheuttaako se erilaisten epämuodostumien kehittymistä. Tiedetään vain, että viruksen siirtyminen äidistä alkioon voi olla 5–80 %: tiede ei ole vielä selvittänyt, miten tämä tapahtuu. Todennäköisin on nouseva reitti kohdunkaulasta tai kontakti - synnytyksen aikana. Papilloomaviruksen aiheuttama vauvan vaurio voi ilmetä hengityselinten papilloomatoosisina vaurioina, syylän kaltaisina muodostumina lapsen ulkoisissa sukupuolielimissä. Tässä tapauksessa ei ole väliä, syntyikö lapsi luonnollisesti vai keisarileikkauksella.
Mielenkiintoista on, että raskauden aikana naisella havaittu papilloomavirus katoaa useimmissa tapauksissa jäljettömiin synnytyksen jälkeen. Taudin visuaaliset merkit pienenevät kooltaan tai katoavat kokonaan. Raskaana olevalla naisella havaittua papilloomavirusta ei yleensä havaita myöhemmin, eli havaitaan ns. spontaani paraneminen.
Jos virus havaittiin ennen raskautta, itsensä paranemisen prosenttiosuus vähenee merkittävästi.
Mihin sattuu?
Diagnostiikka kohdunkaulan papilloomat
Tärkeimmät diagnostiset menetelmät papilloomaviruksen määrittämiseksi:
- naisen gynekologinen tutkimus;
- kolposkopian suorittaminen;
- näytteen ottaminen sytologista tutkimusta varten;
- kudosten histologinen analyysi;
- PCR-testi.
Taudin visuaaliset oireet ovat niin tyypillisiä, että yksinkertainen gynekologinen tutkimus voi usein riittää diagnoosin tekemiseen. Jos naisella on papilloomia ulkoisissa sukupuolielimissä, kohdunkaula tutkitaan ehdottomasti, ja jopa virtsaputken tähystysmenetelmää voidaan käyttää.
Kolposkopiaa ja biopsiaa voidaan käyttää kohdunkaulan dysplastisten muutosten yhteydessä. Tällaisissa tapauksissa on mahdollista suorittaa testi etikkahapolla. Menetelmän ydin on seuraava: kohdunkaula paljastetaan peilien avulla, käsitellään etikkahapolla ja jodatulla Lugolin liuoksella. Jos papilloomavirusta on läsnä, käsitelty alue näyttää epätasaiselta, ikään kuin mosaiikilta.
Tahranäytteen sytologinen tutkimus suoritetaan Papanicolaou-menetelmällä (Papa-koe). Menetelmän tulokset jaetaan viiteen luokkaan:
- Luokka I ja II tarkoittavat vaurioituneen kudosrakenteen puuttumista;
- Luokka III vaatii lisähistologisen tutkimuksen;
- Luokka IV ja V vahvistavat epätyypillisten solujen havaitsemisen, mikä on tyypillinen merkki pahanlaatuisesta prosessista.
Histologinen tutkimus antaa myös käsityksen patologian pahanlaatuisuuden mahdollisuudesta.
Makroskooppisesti kohdunkaulan papillooma määritellään vaaleanpunaisiksi tai valkoisiksi syyläkasvaimiksi, jotka ovat ruusukkeiden muotoisia.
Kohdunkaulan papillooman histologinen rakenne määräytyy sen kehityksen erityispiirteiden mukaan: papillooma muodostuu levyepiteelin nopean fokaalisen lisääntymisen seurauksena; tässä tapauksessa epiteelin pinnalliset kerrokset työntyvät limakalvon yläpuolelle pienen poimun muodossa, johon sidekudos ja verisuonet kasvavat muodostaen papillooman "jalan" perustan. Useissa havainnoissa papilloomat pyrkivät upottamaan kasvua, mikä voi johtaa taustaprosessin pahanlaatuisuuteen.
Polymeraasiketjureaktiomenetelmä mahdollistaa viruksen läsnäolon määrittämisen sekä sen tyypin selvittämisen ja määrittämisen. Tutkimuksessa määritetään myös väliaikaisia virusmuotoja, jotka kykenevät itseparanemiseen. Tämä seikka on otettava huomioon, ja tästä syystä positiivista PCR-tulosta ei pidä missään tapauksessa pitää pahanlaatuisen prosessin vahvistuksena. Testi suositellaan tehtäväksi vähintään 15 papilloomavirustyypille (täsmälleen sama määrä virustyyppejä pystyy provosoimaan onkologian esiintymisen).
Jos papillooman diagnoosi dysplasian taustalla on jo todettu, PCR voi auttaa tunnistamaan epätyypillisiä soluja.
Mitä on tutkittava?
Mitä testejä tarvitaan?
Differentiaalinen diagnoosi
Differentiaalidiagnoosi tulisi suorittaa seuraavien sairauksien kanssa:
- Kohdunkaulan levyepiteelisolupapillooma on hyvänlaatuinen, ei-viraalinen kasvain, joka usein ilmenee kohdunkaulan mekaanisen trauman jälkeen tai tulehdusprosessin seurauksena. Kolposkopian avulla voidaan havaita pieniä sileitä kasvaimia, joissa on hyperkeratoottisia ja parakeratoottisia muutoksia. Tällaiset papilloomat poistetaan kirurgisesti;
- leiomyoma on pieni sileän lihaskudoksen kasvain, jota usein havaitaan muiden fibroidien taustalla;
- endometrioosin oireet kohdunkaulassa - sinertävänpunaiset ja tummanväriset täplät sekoitetaan usein kystisiin muodostumiin. Tällaisia täpliä mikroskoopilla tutkittaessa voidaan havaita endometriumin ja endometrioidirauhasten soluja;
- eroosiivinen patologia – epiteelin eheyden rikkominen kemiallisten aineiden (pesuaineet, huuhteluaineet jne.) tai mekaanisten tekijöiden (tamponien, kierukoiden käyttö) ärsyttävän vaikutuksen vuoksi. Tässä tapauksessa kohdunkaulan kudokset irtoavat, muuttuvat hyperemiallisiksi ja niihin voi tulla mustelmia.
Tarkka diagnoosi on usein mahdollista vain pätevän ja kattavan diagnostiikan avulla.
Kuka ottaa yhteyttä?
Hoito kohdunkaulan papilloomat
Koska virus voi käyttäytyä epäasianmukaisesti hoidon aikana (sekä spontaani paraneminen että toistuva uusiutuminen hoidon jälkeen ovat mahdollisia), hoito ei usein kohdistu itse virukseen, vaan papilloomatoosisten ilmentymien torjuntaan. Päätöksen hoidon tarkoituksenmukaisuudesta tekee yleensä asiantuntija yksilöllisesti.
Hoitotoimenpiteiden tulisi ensisijaisesti pyrkiä lisäämään kehon puolustuskykyä. Tällaisia toimenpiteitä ovat hypotermian ja stressin ehkäisy, tarvittavan määrän vitamiinien ja mikroelementtien nauttiminen, aktiivinen elämäntapa ja riittävä lepo.
Papilloomaviruksen torjunnan tärkeimmistä hoitomenetelmistä voidaan erottaa seuraavat:
- tuhoamismenetelmä – paikallisesti käytetty hoito, joka tarkoittaa vaurioituneiden alueiden poistamista useilla menetelmillä: kylmähoito, lasersäteilytys, papilloomien polttaminen kohdunkaulassa, poisto sähkökirurgialla, kemiallisen tuhoamisen käyttö (trikloorietikkahappovalmisteet, solkodermi, feresol). Tällaisia menetelmiä voidaan käyttää myös raskauden aikana, koska verenvuodon ja toissijaisen infektion riski on mahdollinen.
- Sytotoksiinien (kondyliini, podofylliini, fluorourasiili) käyttö on vasta-aiheista raskaana oleville naisille, mutta se on varsin tehokas taistelussa papilloomavirusta vastaan.
- immunologinen menetelmä – sisältää interferonien (erityisten immuuniproteiinien) käytön. Tällaisia lääkkeitä ovat viferoni, kipferoni, reaferoni.
- erityisten viruslääkkeiden (alpiratsiini, sidofoviiri, panaviiri) käyttö.
Valitettavasti papilloomien poistaminen kohdunkaulasta ei voi taata taudin täydellistä poistumista eikä uusiutumisten välttämistä. Nainen voi jäädä piilevän infektion passiiviseksi kantajaksi, joka voi aktivoitua milloin tahansa hänelle sopivana ajankohtana. Tästä syystä hoidon päätyttyä on ryhdyttävä toimenpiteisiin taudin uusiutumisen estämiseksi.
Ennaltaehkäisy
On todistettu, että edes suojattu seksuaalinen kanssakäyminen kondomin kanssa ei vähennä papilloomaviruksen tartunnan riskiä. Siksi kannattaa pelata varman päälle ja käydä gynekologilla ennaltaehkäisevässä tutkimuksessa vähintään kerran vuodessa.
Lisäehkäisevät toimenpiteet:
- säännöllisen seksikumppanin kanssa oleminen, siveettömän seksin välttäminen;
- Seksiä suositellaan aloitettavaksi 18-vuotiaana, kun kohdunkaulan kudokset ovat jo riittävän kypsiä ja limakalvot voivat itsenäisesti määrittää infektiolta suojautumisen tason;
- seksuaalisen epätasaisuuden ehkäisy, keinotekoiset abortit, kuretaasi;
- aktiivinen elämäntapa, immuunijärjestelmän vahvistaminen;
- rokotusten suorittaminen.
Rokotus kohdunkaulan papilloomavirusta vastaan suoritetaan samanaikaisesti useita vaarallisimpia papilloomavirustyyppejä vastaan. Annettu seerumi ei sisällä eläviä organismeja, joten se ei voi aiheuttaa haittaa ihmiselle. On tärkeää ymmärtää, että rokotusta ei käytetä jo olemassa olevan sairauden hoitoon, vaan ainoastaan ehkäisyyn.
Rokotus voidaan määrätä sekä naisille että miehille seuraavien sairauksien ehkäisemiseksi:
- kohdunkaulan pahanlaatuinen sairaus;
- ulkoisten sukupuolielinten, mukaan lukien urospuolisten, pahanlaatuiset vauriot;
- teräväkärkinen kondylooma;
- syöpää edeltävät patologiat.
Rokotus suoritetaan kolmessa vaiheessa: toinen rokotus voidaan antaa 1–2 kuukautta ensimmäisen rokotuksen jälkeen ja kolmas 2–4 kuukautta toisen rokotuksen jälkeen. Toimenpiteen tehokkuuden arvioidaan olevan 95–100 %.
Tällaisen rokotuksen sivuvaikutuksia ovat yleisen tilan heikkeneminen ensimmäisten päivien aikana injektion jälkeen ja pistoskohdan punoitus.
Rokotusta ei suoriteta henkilöille, joilla on taipumusta allergisiin reaktioihin jollekin lääkkeen aineosalle, raskaana oleville naisille tai akuutin sairauden aikana. Rokotus voidaan suorittaa pahenemisvaiheiden hoidon jälkeen.
Ennuste
Papilloomien ennuste voi olla suotuisa vain, jos keho on täysin vapautettu viruksesta. Suurin todennäköisyys täydelliseen toipumiseen voidaan saavuttaa vain kokonaisvaltaisella hoitomenetelmällä - tämä on tuhoamismenetelmien ja antiviraalisen hoidon käyttö. Monotoonisen tai keskeytetyn hoidon yhteydessä uusiutumisen riski kasvaa merkittävästi.
Sukupuolitauteihin suhtaudutaan usein kevyesti. Ja vaikka tartuntataudit voidaan parantaa oikein valituilla antibiooteilla, virusinfektioiden torjunta on jonkin verran vaikeampaa: viruksia on vaikeampi havaita, ja ne käyttäytyvät joskus erittäin arvaamattomasti.
Kohdunkaulan papillooma on yksi tällaisista sairauksista, jota joissakin tapauksissa on vaikea hoitaa, mutta joskus se voi parantua itsestään.


 [
[