
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Leukoplakia vulva: mitä se on, miten sairautta hoidetaan?
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
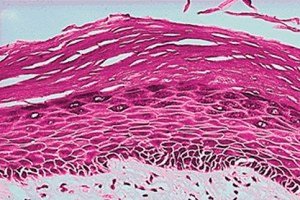
Ulkosynnyttimien leukoplakia on tällä hetkellä yleisin ongelma, sillä se on yleinen vaiva naisilla ja voi olla syöpää edeltävä tila. Tämä ongelma tulisi diagnosoida alkuvaiheessa, jolloin ennuste on suotuisampi. Siksi jokaisen naisen tulisi tuntea oireet ja ilmenemismuodot.
Epidemiologia
Tilastot leukoplakian esiintyvyydestä naisilla osoittavat, että sairastumisprosentti on arviolta 1–3 %. Leukoplakia on yleisempää iän myötä, eikä sitä yleensä esiinny ennen 30 vuoden ikää. Kuolleisuutta itse patologiasta ei ole määritetty, mutta pahanlaatuisuuden aste riippuu muodosta ja voi nousta 56 prosenttiin.
Syyt vulvan leukoplakia
On monia tunnettuja tiloja, joihin liittyy valkoisia leesioita vulvan limakalvolla, mutta useimmilla näistä läiskistä ei ole tunnettua syytä. Niitä kutsutaan leukoplakiaksi, kun muut mahdolliset syyt on suljettu pois. Leukoplakiasta on myös useita tunnettuja alatyyppejä, jotka kuvataan leesion kliinisen ulkonäön mukaan.
Lähes kaikki tällaiset läiskät ovat yleensä seurausta keratoosista. Normaali vulvan limakalvo on väriltään punertavanvaaleanpunainen johtuen alla olevasta kalvon verisuoniverkostosta, joka näkyy ohuen epiteelikerroksen läpi. Lähes kaikki valkoiset läiskät ovat hyvänlaatuisia, eli ei-syöpäisiä, mutta leukoplakialla on suuri potentiaali muuttua pahanlaatuiseksi, mikä on otettava huomioon.
Kiinnostus ulkosynnyttimien sairauksiin on lisääntynyt merkittävästi viime vuosina. Ulkosynnyttimet on osa naisen sukupuolielimiä. Alkiotieteellisesti se on seurausta kloaakin endodermin, urogenitaalisen ektodermin ja paramesonefrisen mesodermaalikerrosten yhdistymisestä. Ulkosynnyttimiä reunustavat erilaiset epiteelit, keratinisoituneesta levyepiteelistä levyepiteeliin, levyepiteelilimakalvoon. Tasapainohermon epiteeli ei ole pigmentoitunut eikä keratinisoitunut, mutta se sisältää ekriinirauhasia. Tämä on tärkeää leukoplakian patogeneesin kehityksen ymmärtämiseksi.
Hyvänlaatuiset vulvasairaudet ovat vakava ongelma kaikenikäisille naisille. Näihin sairauksiin kuuluvat vulva-atrofia, hyvänlaatuiset kasvaimet, hamartoomat ja kystat, infektiosairaudet ja neoplastiset epiteelin sairaudet. Infektiosairauksiin kuuluvat tunnetut tarttuvat taudinaiheuttajat, kuten virukset, bakteerit, sienet ja alkueläimet. Niitä voivat aluksi hoitaa eri erikoisalojen lääkärit, kuten ihotautilääkärit ja gynekologit, ja ne vaativat usein monialaista lähestymistapaa. Kaikki nämä sairaudet voivat liittyä leukoplakiaan tai ne voivat laukaista sen kehittymisen.
Ulkosynnyttimien kehityshäiriöt ovat yleensä harvinaisia. Ulkosynnyttimien surkastuminen voi liittyä vanhuuteen tai muihin sairauksiin, mutta nämä poikkeavuudet ovat usein lähes fysiologisia löydöksiä iäkkäillä ihmisillä. Leukoplakia voi usein kehittyä surkastumisen taustalla.
Leukoplakian tarkat syyt eivät ole selviä. Seuraavat tekijät ovat kuitenkin mahdollisia:
- Systeemiset tekijät, kuten diabetes, umpierityshäiriöt, aliravitsemus, vitamiininpuutos, aivolisäke-munasarjajärjestelmän toimintahäiriö. Myös virusinfektiolla, Candida albicansilla, on tärkeä rooli leukoplakian kehittymisessä. HPV-infektio havaitaan 22 %:lla potilaista. p53-geenin mutaatio on yksi epänormaalin solujen lisääntymisen syistä.
- Paikalliset tekijät, kuten: liiallinen lämpöärsytys, hankaumat, ikään liittyvä surkastuminen, limakalvovauriot tai haavaumat.
Synnyssä
Leukoplakian patogeneesi on poikkeavien solujen liikakasvu. Se on limakalvon eli epidermiksen proliferatiivinen leesio. Normaalissa ulkosynnyttimien limakalvon epiteelissä ei ole sarveiskerrosta eikä rakeista kerrosta. Leukoplakiassa limakalvon epiteeli keratinisoituu merkittävästi. Leukoplakiassa limakalvon epiteeli keratinisoituu rakeisen kerroksen paksuuden sisällä paikassa, jossa normaalisti ei pitäisi olla keratiinia. Ensin patologisen tekijän vaikutuksesta ulkosynnyttimien limakalvoon tapahtuu limakalvon epiteelin hyperplasiaa vaurioituneen kerroksen palauttamiseksi (tästä syystä leukoplakia esiintyy niin usein eroosioiden tai halkeamien taustalla). Tämän jälkeen tapahtuu epiteelin akantoottista paksuuntumista ja ihon lymfosyyttien ja plasmasolujen infiltraatiota. Tämä johtaa rakeisen kerroksen paksuuntumiseen ja merkittävään hyperkeratoosiin, jonka seurauksena ilmestyy epäsäännöllisen muotoisia soluja ja mitoottisia kuvioita, jotka voivat toimia perustana myöhemmälle neoplastiselle prosessille.
Monet ihmettelevät, onko vulvan leukoplakia tarttuvaa. Koska se ei ole tarttuva tauti, se ei tartu miehiin eikä ole tarttuva. Ainoa ongelma on, että jos naisella on samanaikaisia bakteeri-, sieni- tai virusperäisiä sukupuoliteitse tarttuvia infektioita, vain ne voivat tarttua.
Oireet vulvan leukoplakia
Vulvarin leukoplakia on suhteellisen harvinainen ja sillä voi olla epäspesifisiä kliinisiä oireita.
Taudin ensimmäiset merkit ovat muodostumien esiintyminen limakalvolla valko-vaaleanpunaisina tai harmahtavanvalkoisina täplinä, joilla on selkeät ääriviivat. Koot ovat usein erilaisia ja jakauma on erilainen. Yleensä näiden patologisten muodostumien ulkonäkö ei anna naiselle mitään tuntemuksia. Siksi ensimmäiset merkit taudin etenemisestä voidaan nähdä vasta lääkärintarkastuksessa täysin eri syystä.
Oireita voi kuitenkin esiintyä joillakin naisilla, ja tätä voidaan pitää onnekkaana sattumana, koska varhaisen havaitsemisen mahdollisuudet ovat suuret.
Varhaisia oireita voivat olla sukupuolielinten kutina, epätavallinen vuoto tai runsas vuoto. Joskus voi esiintyä polttavaa tai painon tunnetta, vulvodyniaa.
Myöhäisiä oireita ovat paikallinen polttava tunne, joka leviää merkittävästi leukoplakian alueelle, pistely ja kutina, ihon limakalvojen paikallinen pigmentin menetys, usein turvotus, halkeilevat ja hajanaiset pinnalliset haavaumat. Nainen itse ei näe taudin ilmenemismuotoja visuaalisesti, hän voi vain epäillä joitakin oireita.
Silmämääräisessä tutkimuksessa voi havaita oireena valkoista, paksuuntunutta infiltratiivista epiteeliä, jossa on läpinäkyvät reunat, ja myös pieniä eroosioiden ja haavaumien paloja on mahdollista. Ihovaurioita esiintyy emättimen limakalvolla, virtsaputken limakalvolla, klitoriksessa sekä häpyhuulten sisä- ja ulkopuolella yhtenä tai useampana epäsäännöllisenä valkoisena ja maitomaisen valkoisena täplänä tai plakkina, jotka ovat hieman koholla koko limakalvon pinnan yläpuolelle. Jotkut niistä eivät välttämättä pullistu, mutta keratoosin pinta on karhea, ja esimerkiksi tätä kohtaa koskettaessa limakalvon pintaa kaapiessa sen tyvi vuotaa helposti verta. Leukoplakian alue voi yleensä vuotaa verta raapimisen tai hankauksen vuoksi, ja siinä voi esiintyä eroosiota tai jäkälää.
Kohdunkaulan leukoplakiaa on vaikeampi diagnosoida, koska pieni läiskä ei välttämättä ole visuaalisesti havaittavissa. Mutta tällä alueella on suurempi pahanlaatuisuuden riski. Oireisesti kohdunkaulan leukoplakia voi vuotaa usein ja aiheuttaa enemmän epämukavuutta kuin muualla.
Krauroosia, kuten vulvan leukoplakiaa, pidetään yhtenä mahdollisesti karsinogeenisistä tiloista. Krauroosi kehittyy vanhemmilla naisilla, ja siihen liittyy paitsi epiteelin paksuuntuminen ja hyperkeratoosi, myös skleroottisten alueiden muodostuminen, joita konservatiivinen hoito ei enää mahdollista. Pohjimmiltaan nämä ovat kaksi eri sairautta, joilla on histologisia eroja, mutta leukoplakia voi myös mahdollisesti skleroottistua.
Ulkosynnyttimien leukoplakia lapsilla on harvinainen ja sitä esiintyy pääasiassa nuorilla murrosikää edeltävillä tytöillä. Se esiintyy yleensä ulkosynnyttimien (emättimen suuaukkoa ympäröivän alueen) ihossa, mutta joskus se voi esiintyä myös peräaukossa. Lapsilla leukoplakia on vaarallinen, ja oireita ilmenee tyypillisesti kuukausia tai vuosia ennen tilan diagnosointia.
Yleisimmät leukoplakiaa sairastavien tyttöjen kokemat oireet ovat kutina ja arkuus. Nämä oireet voivat vaihdella lievistä vakaviin. Tytöt voivat reagoida tai ilmaista epämukavuuttaan eri tavoin. Esimerkiksi jotkut tytöt voivat yksinkertaisesti valittaa, että heidän "intiimialueensa" on kipeä tai kutiseva, kun taas toiset voivat reagoida pitämällä kiinni sukupuolielinten alueesta tai hieromalla ja raapimalla sitä. Epämukavuuden aste voi olla suhteeton sairauden laajuuteen nähden. Tärkeintä on, että tyttö tuntee olonsa mukavaksi puhuessaan oireista.
Leukoplakia voi lapsilla aiheuttaa myös kivuliasta virtsaamista ja jopa ummetusta. Kivulias virtsaaminen tapahtuu, kun virtsa kulkee vulvan ihon läpi, joka voi olla ärtynyt ja tulehtunut. Ummetus johtuu ulosteen pidättämisestä peräaukon lähellä olevan ihon kivuliaiden halkeamien vuoksi.
Vaiheet
Leukoplakian vaiheita on vaikea seurata kliinisesti, ja voidaan vain olettaa, että leukoplakian tyypit ovat saman prosessin peräkkäisiä vaiheita. Erotetaan litteä ja hyperkeratoottinen leukoplakia. Ulkosynnyttimien litteälle leukoplakialle on ominaista valkeiden alueiden muodostuminen, jotka eivät työnny ihon yläpuolelle. Ne voivat olla tuskin havaittavia ja usein oireettomia. Ulkosynnyttimien syyläleukoplakia on tiheiden alueiden muodostumista, jotka kohoavat ympäröivän limakalvon yläpuolelle ja voivat olla eri kokoisia. Tämän vuoksi tällaiset alueet voivat vaurioitua ja niihin liittyy usein verenvuotoa tai muita oireita.
 [ 18 ]
[ 18 ]
Komplikaatiot ja seuraukset
Kaikkien naisten mahdolliset seuraukset ovat hyvin erilaisia. Yleisin komplikaatio on skleroosi. Skleroosivirus on yleinen vulvan ja perianaalisen leukoplakian komplikaatio. Leukoplakian kohdassa limakalvo surkastuu, ja limakalvo ohenee vähitellen, mikä johtuu pääasiassa pitkäaikaisesta vulvan leukoplakiasta, jonka aiheuttaa elimistön oma immuunijärjestelmän toimintahäiriö.
Joissakin vulvan leukoplakian tapauksissa diabetes voi vaikeuttaa tilannetta, ja näiden tekijöiden vaikutukset ovat molemminpuolisia. Vulvan leukoplakia pahentaa tilaa vähitellen, mikä voi johtaa umpierityshäiriöihin, indusoituun diabetekseen ja vulvan vaurioiden lisääntymiseen.
Epäsäännölliset kuukautiset voivat olla seurausta leukoplakiasta, sekä hormonaalisten häiriöiden yhteydessä, kliinisesti diagnosoituna että hoitoa vaativana.
 [ 19 ]
[ 19 ]
Diagnostiikka vulvan leukoplakia
Päädiagnoosi perustuu histopatologiseen tutkimukseen ja kliinisiin oireisiin. Jos limakalvolla on epiteelin tai epidermiksen muutoksia, ongelma on helpompi diagnosoida. Leukoplakian diagnoosi tehdään kuitenkin usein vasta myöhäisessä vaiheessa.
Leukoplakian diagnoosi perustuu myös gynekologisen tutkimuksen tuloksiin, potilaiden valitusten esiintymiseen. Tähän patologiaan käytetyt testit ovat kliininen verikoe, immunogrammi ja sytologinen tutkimus sairastuneelta alueelta otetuista tahroista.
Leukoplakian instrumentaaliseen diagnostiikkaan kuuluvat kolposkopia (patologisten fokusten tahrojen ottaminen lisätutkimuksia varten mikroskoopilla), biopsia, ultraääni ja Schillerin testi.
Kun lääkäri löytää limakalvolta valkoisen läiskän, hän voi vain olettaa, että kyseessä on leukoplakia-alue. Vahvistamiseksi tarvitaan koepala ja histologinen tutkimus. Diagnostisena menetelmänä käytetään limakalvosta puhdistetulta vulvan alueelta otettujen keratinosyyttien mikroskooppista tutkimusta. Yleensä kudosbiopsia tehdään valkoisten läiskien muiden syiden poissulkemiseksi sekä yksityiskohtaisen histologisen tutkimuksen mahdollistamiseksi ja mahdollisen epiteelin dysplasian arvioimiseksi. Tämä on merkki pahanlaatuisesta potentiaalista ja yleensä määrää hoito- ja uusintavälin. Leukoplakia-alueet, joista otetaan biopsia, ovat ensisijaisesti kovettumia (induraatiota) ja erytroplasiaa (punoitusta) osoittavia alueita sekä erosiivisia tai haavaumia aiheuttavia alueita. Näillä alueilla on todennäköisemmin dysplasiaa kuin homogeenisillä valkoisilla alueilla.
Histologinen tutkimus on pakollinen mikroskopian jälkeen soluatypian (syövän) poissulkemiseksi. Leukoplakia voi sisältää monenlaisia histologisia ilmentymiä. Hyperkeratoosi, epiteelin paksuus (akantoosi/atrofia), dysplasia ja alla oleva lamina propria -kalvon tulehdussolujen infiltraatio voivat vaihdella. Limakalvoilla hyperkeratoosi voidaan määritellä epiteelin keratiinikerroksen paksuuntumisena tai tällaisen kerroksen läsnäolona paikassa, jossa sitä ei normaalisti odoteta. Leukoplakiassa hyperkeratoosin paksuus vaihtelee ja voi olla joko orto- tai parakeratoosia (riippuen siitä, onko solutumat menetetty vai säilyneet) tai näiden yhdistelmä leesion eri alueilla. Epiteelissä voi esiintyä hypertrofiaa (esim. akantoosi) tai atrofiaa. Leukoplakian punaiset alueet edustavat atrofista tai kehittymätöntä epiteeliä, joka on menettänyt kyvyn keratinisoitua. Leesion ja normaalin ympäröivän limakalvon välinen siirtymä voi olla hyvin rajattu tai huonosti määritelty. Hyperkeratoosi ja epiteelin paksuuden muutokset voivat olla ainoat leukoplakia-leesion histologiset piirteet, mutta joillakin esiintyy dysplasiaa. Sana dysplasia tarkoittaa yleensä "epänormaalia kasvua" ja erityisesti vulvavaurioiden yhteydessä viittaa limakalvon mikroskooppisiin muutoksiin ("soluatypia"), jotka viittaavat pahanlaatuisen transformaation riskiin. Tulehduksellisten solujen infiltraatio laminanäytteissä havaitaan yleensä dysplasian yhteydessä. Vaikea dysplasia on synonyymi termille carcinoma in situ, ja se osoittaa neoplastisten solujen läsnäoloa, jotka eivät ole vielä tunkeutuneet tyvikalvoon tai tunkeutuneet muihin kudoksiin. Siksi on niin tärkeää paitsi suorittaa leukoplakian histologinen tutkimus myös tehdä diagnoosi ajoissa, koska joskus kyseessä voi olla jo syövän varhainen vaihe.
 [ 20 ]
[ 20 ]
Differentiaalinen diagnoosi
Leukoplakian erotusdiagnoosia voidaan harkita samankaltaisten läiskien esiintymisen perusteella vulvan limakalvolla, jotka ulkonäöltään saattavat muistuttaa leukoplakiaa.
Leukoplakiaa ei voida pyyhkiä pois limakalvolta, mikä erottaa sen valkoisista laikkuista, kuten pseudoseminaalisesta kandidiaasista, jossa valkoinen kerros voi poistua ja paljastaa eryteemaisen, joskus verisen pinnan. Leukemiaan liittyvä valkoinen väri häviää, kun limakalvoa venytetään. Muiden valkoisten laikkujen syiden vuoksi ne vaativat yleensä koepalanäytteen patologisen tutkimuksen niiden erottamiseksi leukoplakiasta.
Ulkosynnyttimien atrofiset alueet voivat pinnallisesti muistuttaa leukoplakiaa. Yleinen limakalvon leukoplakia on ulkosynnyttimien hypertrofinen dystrofia, johon ei yleensä liity ulkosynnyttimien surkastumista, epidermiksen histopatologiassa paksuuntumista, solujen heterogeenisyyttä tai kovettumisen surkastumista. Sitä vastoin ulkosynnyttimien atrofinen dystrofia ilmenee ihovauriona atrofisina sinivalkoisina litteinä läiskinä, joissa ihon kollageenikuidut ovat täysin rappeutuneet ja jotka ovat tulehdussolujen infiltraation pohjalla. Tämä voidaan tunnistaa.
Leukoplakia on myös erotettava vulva-dermatiitista. Vulva-dermatiitti on valkoisia läiskiä, jotka jakautuvat häpyhuulten molemmille puolille, kutisevat ja joihin usein liittyy muiden ihon osien vaurioita, ihon pigmenttimuutoksia, kroonisen dermatiitin histopatologisia muutoksia ja ihokerrosten paksuuntumista.
Hoito vulvan leukoplakia
Systemaattisessa katsauksessa havaittiin, ettei mikään leukoplakian yleisesti käytetyistä hoidoista ollut tehokas estämään pahanlaatuista muutosta. Jotkut hoidot voivat johtaa leukoplakian paranemiseen, mutta eivät estä leesion uusiutumista tai pahanlaatuista muutosta. Käytetystä hoidosta riippumatta leukoplakian diagnoosi johtaa lähes aina suositukseen mahdollisten aiheuttavien tekijöiden poistamisesta sekä leesion pitkäaikaisseurannasta mahdollisten pahanlaatuisten muutosten havaitsemiseksi varhaisessa vaiheessa. Lääkkeitä käytetään kuitenkin tapauskohtaisesti.
On tutkittu monia erilaisia paikallisia ja systeemisiä aineita, mukaan lukien tulehduskipulääkkeet, sienilääkkeet, karotenoidit (A-vitamiinin esiasteet, kuten beetakaroteeni), retinoidit (A-vitamiinin kaltaiset aineet) ja sytotoksiset aineet. Myös C- ja E-vitamiineja on tutkittu leukoplakian hoidon yhteydessä. Jotkut näistä tutkimuksista perustuvat hypoteesiin, jonka mukaan antioksidanttiset ravintoaineet, vitamiinit ja solujen kasvua estävät proteiinit (kuten p53) ovat kasvainten muodostumisen antagonisteja. Suuret retinoidiannokset voivat aiheuttaa toksisia vaikutuksia.
Paikallinen hoito on yksi prioriteeteista ja sisältää myös joitakin hoitosuosituksia.
- Pidä ulkosynnyttimet puhtaina ja kuivana, vältä liiallista pesemistä saippualla jne. Kutinaa voidaan vähentää merkittävästi käyttämällä paikallisia kortikosteroideja, kuten hydrokortisonivoidetta tai hydrokortisoniöljyvoidetta. Hydrokortisoniperäpuikkoja suositellaan paikalliseen käyttöön. Levitystapa on emättimeen, annostus on yksi peräpuikko yössä emättimessä, enintään seitsemän päivää. Sivuvaikutuksiin voi kuulua kandidiaasin kehittyminen, koska peräpuikot heikentävät hieman paikallista immuniteettia.
- Terzhinania käytetään vulvan leukoplakian hoitoon, kun naisella on samanaikainen bakteeri- tai sieni-infektio eli kandidiaasi, joka voi aiheuttaa tämän ongelman. Tämä on monimutkainen lääke, joka sisältää antibakteerisen aineen (ternidatsolin ja neomysiinin), sienilääkkeen (nystatiinin) ja hormonaalisen aineen (prednisolonin). Käyttötapa on emättimeen peräpuikkojen muodossa, annostus on yksi peräpuikko kerran yössä kuutena peräkkäisenä päivänä. Sivuvaikutukset eivät ole yleisiä, lääkkeen käyttöönoton jälkeen voi esiintyä polttavaa tunnetta ja kutinaa.
- Paikallisena hoitona käytetään voiteita ja kermoja vulvan leukoplakian hoitoon. Iranilainen sahramivoide on yksi tehokkaimmista tuotteista käyttäjien arvostelujen mukaan. Tuote sisältää useita erilaisia kiinalaisia yrttejä ilman hormonaalisia lääkkeitä ja synteettisiä huumeita. Tuote koostuu geeli- ja voidepakkauksesta. Käyttöohjeet - pese ensin geelillä, kuivaa sitten pyyhkeellä ja levitä voide. Sivuvaikutuksia ei ole määritelty.
- Voide 999 on monimutkainen valmiste, joka sisältää kamferia, mentolia, biologisesti aktiivisia yrttejä ja antimikrobista hormonaalista ainetta heksametasonia. Valmisteella on tulehdusta ja bakteereja estävä vaikutus. Valmisteen käyttötapa - voiteen muodossa se tulee levittää leukoplakian alueelle. Annostus - pieni määrä kerran päivässä. Valmisteen käytössä voi olla vaikeuksia itse käytön haitallisuuden vuoksi. Varotoimet - jos on alueita, joilla on eroosiota tai vaurioita, voiteen käyttöä ei suositella.
Fenistil ei ole erityisen tehokas vulvan leukoplakian hoidossa, mutta antihistamiinina se voi lievittää tai vähentää kutinaa.
Vitamiineja käytetään monimutkaisessa terapiassa, koska leukoplakiaa pidetään yhtenä hypovitaminoosin patologioista. Voit antaa etusijalle kaikki monivitamiinikompleksit - Kvadevit, Supervit, Vitrum.
Fysioterapiahoitoa ei käytetä laajalti, koska ulkoinen ärsytys tai stimulaatio voi aiheuttaa komplikaatioita.
Kansanlääkkeet
Perinteisten hoitomenetelmien tehokkuutta ei ole osoitettu, eikä ole todistettu, etteivät ne voisi aiheuttaa pahanlaatuisen kasvaimen kehittymistä. Siksi on parempi käyttää tällaisia menetelmiä vasta lääkärin kanssa neuvoteltuaan.
- Lääkkeen valmistamiseksi ota 30 g Sophoraa, 12 g Nepetaa, 6 g punaista pionia, 6 grammaa safloria ja 20 g astragalusta. Kaikki on höyrytettävä kuumalla vedellä ja tehtävä kylpy. Voit ottaa tällaisia kylpyjä 2 kertaa päivässä, ja jokaista höyrytettyä ruohoannosta voidaan käyttää 2–4 kertaa.
- Voit tehdä voiteen kotona. Tätä varten tarvitset 20 g 20-prosenttista kalaöljyvoidetta, 10 g deksametasonia, 5-fluorourasiilia ja tarvittaessa voit lisätä hydrokortisonivoidetta. Sekoittamisen jälkeen sinun on levitettävä se vanupuikolle ja tehtävä tällaisia peräpuikkoja kerran yössä seitsemän päivän ajan.
- Seuraavaan haudukkeeseen tarvitset 30 grammaa peuranruohoa, 30 grammaa alkoholipernaa ja 15 grammaa sirkkaa. Sekoita kaikki ja tee kylpy siivilöimällä sisältö. Ota tällainen kuuma kylpy kahdesti päivässä vulvan leukoplakian hoitoon.
Hirudoterapiaa vulvan leukoplakian hoidossa käsitellään laajalti yhtenä taudin vaihtoehtoisista hoitomenetelmistä. Tällaisen toimenpiteen vaikutus ei ole selvä, mutta jotkut naiset huomaavat oireiden vähenemistä useiden toimenpiteiden jälkeen. Tällaiseen hoitoon tarvitaan erityinen keskus, joka käsittelee patologiaa ja käyttää todistettuja menetelmiä ekologisten iilimatojen kanssa.
Homeopatiaa voidaan käyttää, mutta sinun ei pitäisi antaa tälle hoitomuodolle suurta painoarvoa, koska komplikaatioita voi jäädä huomaamatta. Homeopaattisten menetelmien käyttöä yksin ei suositella.
Leukoplakian kirurginen hoito on monille lääkäreille ensisijainen hoitovaihtoehto. Tämän hoidon tehokkuutta ei kuitenkaan voida arvioida riittämättömän näytön vuoksi. Se voidaan suorittaa perinteisellä kirurgisella poistolla skalpellilla tai laserilla tai kryoterapialla. Usein, jos koepala osoittaa keskivaikeaa tai vaikeaa dysplasiaa, päätös kirurgisen lähestymistavan käytöstä on helpompi tehdä. Joskus valkoiset läiskät ovat liian suuria poistettavaksi kokonaan, ja niitä seurataan sen sijaan tarkasti. Vaikka leesio poistettaisiin kokonaan, säännölliset tarkastukset ovat välttämättömiä, koska leukoplakia voi uusiutua, varsinkin jos altistavia tekijöitä, kuten infektio, esiintyy.
Vulvan leukoplakian laserhoitoa pidetään vähiten invasiivisena menetelmänä. Sitä käytetään, jos leesio on pieni. Kun naiset eivät halua ottaa riskejä ja epäilevät, että leukoplakia voi muuttua pahanlaatuiseksi, laserhoito voi olla ratkaisu.
Ulosteen poistoa ei suoriteta itse leukoplakian tapauksessa. Tällainen radikaali hoito voidaan valita, kun syövän kehittymiseen liittyy vakavia komplikaatioita.
Ravinnolla ja ruokavaliolla on suuri merkitys vulvan leukoplakian hoidossa. Naisen ruokavalion tulisi olla mahdollisimman täynnä vitamiineja, kivennäisaineita ja kuituja. Immuunijärjestelmän normaali toiminta ei ole mahdollista ilman riittävää proteiinin saantia, joten ravinnon tulisi olla täydellistä ilman haitallisia rasvoja. Tällaisella ruokavaliolla olevilla naisilla on pienempi riski sairastua leukoplakiaan, ja jos leukoplakia on jo olemassa, myös komplikaatioiden riski on pienempi.
Ennaltaehkäisy
Tämän patologian ehkäisy perustuu naisen oikeaan ruokavalioon, paitsi ravitsemukseen, myös seksuaalielämään ja hormonaaliseen taustaan. On aina tarpeen tehdä ennaltaehkäiseviä tutkimuksia ajoissa leukoplakian kehittymisen riskitekijöiden poissulkemiseksi.
Rokotusta vulvan leukoplakiaa vastaan tautina ei ole kehitetty. Mutta papilloomavirusta vastaan on rokote, joka voi aiheuttaa syöpää naisilla, erityisesti jos potilaalla on leukoplakia. Naisen tulisi ottaa tämä rokote ennen seksuaalisen kanssakäymisen aloittamista.
Vulvan leukoplakian avohoidon seuranta on pakollista, kunnes se on parantunut tai kirurginen toimenpide suoritetaan. Kirurgisen hoidon jälkeen naista seurataan aktiivisesti tämän patologian varalta vielä vuoden ajan.
Ennuste
Leukoplakian ennuste riippuu monista tekijöistä - iästä, hormonaalisesta taustasta, infektioista ja patologian tyypistä. Esimerkiksi sekamuotoisilla puna-valkoisilla leesioilla (erytroleukoplakia / "täpläleukoplakia") on suurempi pahanlaatuisten muutosten riski kuin homogeenisilla leukoplakialla. Myös vanhemmilla naisilla, joilla on leukoplakia, on suurempi riski. Yleensä täplät häviävät spontaanisti, ja ne katoavat monimutkaisen hoidon taustalla. Suotuisin ennuste toipumiselle on invasiivisten diagnostisten menetelmien käyttö.
Ulkosynnyttimien leukoplakian ei pitäisi olla yleinen ongelma naisilla, koska se on yksi hoidettavista sairauksista. Ja vaikka leukoplakia on usein oireeton, on tärkeää käydä säännöllisesti gynekologin ennaltaehkäisevissä tutkimuksissa tämän sairauden havaitsemiseksi.

