
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Vyöruusu
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
Vyöruusu (herpes zoster, zona) on seurausta vesirokkoviruksen uudelleenaktivoitumisesta piilevästä tilasta selkäytimen takajuuren ganglioissa.
Keskushermoston akuutti vaurio, jolle on ominaista rakkulamuotoiset ihottumat ja hermokipu ihoalueilla, joita hermottavat vaurioituneisiin ganglioihin nousevat ääreishermot. Vyöruusun hoitoon kuuluu viruslääkkeitä ja mahdollisesti glukokortikoideja jopa 72 tunnin ajan ihottuman alkamisesta.
Epidemiologia
Vyöruusu vaikuttaa ihmisiin, joilla on aiemmin ollut vesirokko. Vyöruusu on toissijainen endogeeninen infektio, joka liittyy vesirokkoon.
Vyöruusua esiintyy kaikenikäisillä ihmisillä – ensimmäisten elinkuukausien lapsista vanhuksiin ja vanhuksiin, joilla on aiemmin ollut vesirokko. 75 % tapauksista esiintyy yli 45-vuotiailla, kun taas lasten ja nuorten osuus on alle 10 %. Ilmaantuvuus on 12–15 tapausta 100 000 ihmistä kohden. Vyöruusupotilaita pidetään tartuntalähteenä niille, joilla ei ole ollut vesirokkoa. Tarttuvaisuusindeksi on enintään 10 %, koska toisin kuin vesirokossa, virusta ei havaita jatkuvasti hengitysteiden limakalvojen pinnalla.
Vyöruusutapauksia rekisteröidään ympäri vuoden; taudilla ei ole voimakasta kausiluonteisuutta.
Syyt vyöruusu
Vyöruusun aiheuttaa sama virus kuin vesirokko (ihmisen herpesvirus tyyppi 3). Vesirokko on viruksen akuutti invasiivinen vaihe, herpes zoster (vyöruusu) on piilevän vaiheen uudelleen aktivoituminen. Tulehduksellisia muutoksia ilmenee selkäydinganglioissa ja niihin liittyvissä dermatomeissa. Joissakin tapauksissa tulehdusprosessi vaikuttaa harmaan aineen taka- ja etusarveen, pia materiin sekä taka- ja etummaisiin juuriin. Taudinaiheuttajan aktivoitumisen aiheuttavat selkäytimen takajuurten ganglioiden paikalliset vauriot; systeemiset sairaudet, erityisesti Hodgkinin tauti; immunosuppressanttien käyttö. Vyöruusua esiintyy missä iässä tahansa, useimmiten iäkkäillä, HIV-tartunnan saaneilla potilailla; se on vakavin immuunipuutteisilla henkilöillä. Joskus vyöruusun syyt ovat tuntemattomia.
Taudinaiheuttajia
Synnyssä
Vyöruusu kehittyy toissijaisena endogeenisenä infektiona henkilöillä, jotka ovat sairastaneet vesirokon kliinisesti ilmeisessä, piilevässä tai piilevässä muodossa. Tämä johtuu varicella zoster -viruksen (Varicella zoster -virus) uudelleenaktivoitumisesta. Virus on integroitunut kallon ja selkäydinhermon sensoristen ganglioiden solujen genomiin. Primaarisen infektion ja vyöruusun kliinisten oireiden välinen aika lasketaan kymmenissä vuosissa, mutta se voi olla lyhyt ja kestää useita kuukausia. Vesirokkorviruksen uudelleenaktivoitumismekanismia ei ole tutkittu riittävästi. Riskitekijöitä ovat korkea ikä ja seniili ikä, samanaikaiset sairaudet, pääasiassa onkologiset, hematologiset, HIV-infektio, huumeriippuvuus, glukokortikoidien käyttö, sytostaattien käyttö ja sädehoito. Riskiryhmään kuuluvat elinsiirtojen saajat. Viruksen uudelleenaktivoitumisen voivat laukaista stressaavat olosuhteet, fyysinen trauma, hypotermia, tartuntataudit ja alkoholismi. Viruksen uudelleenaktivoituminen liittyy tiloihin, joihin liittyy immunosuppressio, pääasiassa spesifisen immuniteetin osittaiseen menetykseen.
Vesirokkoviruksen (Varicella zoster -virus) aktivoitumisen seurauksena kehittyy ganglioniitti, joka vaurioittaa nikamavälin ganglioita, aivohermojen ganglioita ja takajuuria. Prosessiin voivat vaikuttaa vegetatiiviset gangliot, aivojen ja selkäytimen aineet ja kalvot. Myös sisäelimet voivat vaurioitua. Hermorunkoja pitkin leviävä virus tunkeutuu epidermiksen soluihin ja aiheuttaa niissä tulehduksellisia ja degeneratiivisia muutoksia, jotka ilmenevät vastaavina ihottumina vastaavan hermon eli dermatomin hermotusvyöhykkeellä. Myös viruksen hematogeeninen leviäminen on mahdollista, mistä on osoituksena taudin yleistynyt muoto, monielinvauriot.
Herpes zosterin patologinen kuva johtuu tulehduksellisista muutoksista selkäydinganglioissa ja niihin liittyvissä ihoalueissa sekä harmaan aineen taka- ja etusarvessa, selkäytimen taka- ja etummaisissa juurissa ja pia materissa. Vesikkelien morfologia on identtinen vesirokon kanssa.
Oireet vyöruusu
Kolme tai neljä päivää ennen vyöruusun oireiden ilmenemistä ennakko-oireisiin kuuluvat vilunväristykset, kuume, huonovointisuus ja ruoansulatuskanavan häiriöt. Tulevan ihottuman alueella voi tuntua kipua. Kolmannen tai viidennen päivän tienoilla yhden tai useamman selkäydinganglion hermotusalueelle ilmestyy tyypillisiä eryteemaattisia rakkularyppäitä. Hyperestesia havaitaan yleensä vaurioituneella alueella, ja kipu voi olla voimakasta. Ihottuma ilmenee useimmiten rintakehän alueella ja leviää kehon toiselle puolelle. Noin viisi päivää sen ilmestymisen jälkeen rakkulat alkavat kuivua ja muodostaa ruven. Leesio voi yleistyä, jolloin vaurioita voi esiintyä myös muilla ihoalueilla ja sisäelimissä, erityisesti immuunipuutteisilla potilailla.
Ensimmäinen vyöruusujakso yleensä luo immuniteetin (uusumista havaitaan enintään 4 %:ssa tapauksista). Postherpeettinen neuralgia voi kuitenkin kestää kuukausia tai vuosia, erityisesti vanhuudessa. Kolmoishermon infektio johtaa voimakkaaseen ja jatkuvaan kipuun. Postherpeettisen neuralgian kipu voi olla akuuttia, jatkuvaa tai episodisesti ilmenevää ja heikentävää.
Aikuisilla vyöruusun varhaisimmat oireet ovat radikulaarisen kivun ilmaantuminen. Kipu voi olla voimakasta ja kohtauksellista, ja siihen liittyy usein ihon paikallinen hyperestesia. Lapsilla kipuoireyhtymä on lievempi ja esiintyy 2–3 kertaa harvemmin. Prodromaalivaiheessa ihottumien ilmaantumista edeltävät vyöruusun oireet, kuten heikkous, huonovointisuus, kuume, vilunväristykset, lihas- ja nivelkivut sekä päänsärky. Ihottuman alueella voi esiintyä puutumista, pistelyä tai polttelua. Prodromaalivaiheen kesto vaihtelee 1–7 päivästä.
Herpes zosterin oireille kliinisten oireiden aikana on ominaista ihon ja/tai limakalvojen vauriot, myrkytysoireet ja neurologiset oireet.
Vesikkeleitä pidetään herpes zoster -infektion paikallisten ja yleistyneiden ihottumien pääelementtinä; ne kehittyvät epidermiksen alkiokerroksessa.
Aluksi eksanteema näyttää vaaleanpunaiselta-punaiselta täplältä, joka muuttuu nopeasti tiiviisti ryhmittyneiksi rakkuloiksi ("rypäleryppyiksi"), joilla on läpinäkyvä seroosi sisältö ja jotka sijaitsevat hyperemisen ja turvotuksen päällä. Niiden koko ei ylitä useita millimetrejä. Rakkuloiden sisältö sameutuu nopeasti, minkä jälkeen potilaan tila paranee, lämpötila palautuu normaaliksi, rakkulat kuivuvat ja peittyvät rupiin, minkä jälkeen arpea ei jää. Täydellinen paraneminen tapahtuu 2-4 viikon kuluessa. Vyöruusussa ihottuma on segmentaalinen, yksipuolinen ja yleensä peittää 2-3 dermatomia. Vyöruusussa ihovaurioiden vallitseva lokalisointi on kolmoishermon haarojen hermotusalueella, sitten laskevassa järjestyksessä rinta-, kaula-, lanne-risti- ja kaula-rintasegmenttien alueella. 10 %:lla potilaista eksanteema leviää sairastuneiden dermatomien ulkopuolelle. Leviämiseen voi liittyä useiden tai yksittäisten ihottuman osien esiintyminen, ja regressioaika on lyhyempi. Eksanteeman yleistyminen havaitaan 2–7 päivää ihottuman ilmestymisen jälkeen dermatomialueelle, ja siihen voi liittyä yleisen tilan heikkeneminen. Tyypillisten vesikulaaristen ihottumien lisäksi heikentyneillä potilailla eksanteema voi muuttua rakkulaisen muotoiseksi, saada verenvuotoisen luonteen ja siihen voi liittyä nekroosia. Nekroottisia ihottumia havaitaan henkilöillä, joilla on immuunipuutos (HIV-infektio, syöpä). Näissä tapauksissa ihottumakohtaan jää arpia. Ihottuman alueella havaitaan laajalle levinnyttä ihon hyperemiaa ja voimakasta alla olevien kudosten turvotusta. Kun ihottuma lokalisoituu kolmoishermon ensimmäisen haaran alueelle, havaitaan usein voimakasta turvotusta. Eksanteemaan liittyy alueellisten imusolmukkeiden suurenemista ja kohtalaista arkuutta. Lapsilla voi olla akuuttien hengitystieinfektioiden merkkejä. Kohonnut ruumiinlämpö kestää useita päiviä, ja siihen liittyy kohtalaisia myrkytysoireita. Tänä taudin aikana vyöruusun yleiset aivo- ja aivokalvooireet ovat mahdollisia, kuten heikkous, uneliaisuus, laaja-alainen päänsärky, huimaus ja oksentelu. Vyöruusun oireet ilmaantuvat keskimäärin 2–3 viikon kuluttua.
Postherpeettinen neuralgia kehittyy välittömästi 2–3 viikon sairauden jälkeen. Kipu on yleensä kohtauksittainen ja voimistuu yöllä sietämättömäksi. Kivun voimakkuus vähenee jonkin ajan kuluttua tai se häviää kokonaan muutamassa kuukaudessa. Postherpeettisen neuralgian kroonistumista havaitaan harvoin ja vain immuunipuutteisilla henkilöillä.
Vyöruusu voi ilmetä vain radikulaarisen kivun oireina, yksittäisinä rakkuloina tai ilman ihottumaa ollenkaan. Tällaisissa tapauksissa diagnoosi tehdään vesirokkovirusta (Varicella zoster -virus) vastaan suunnattujen vasta-aineiden titterien nousun perusteella.
Toistuvat vyöruusutapaukset ovat tyypillisiä HIV-infektiota tai onkologisia sairauksia (leukemia, keuhkosyöpä) sairastaville potilaille. Tässä tapauksessa ihottuman lokalisointi voi vastata kasvaimen lokalisointia, joten toistuvaa vyöruusua pidetään merkkinä potilaan perusteellisesta tutkimuksesta. Vyöruusun patologiassa merkittävä paikka on silmävaurioilla (keratiitti), jotka määrittävät taudin vakavuuden ja toimivat syynä potilaiden siirtämiseen silmätautien osastolle.
Vaiheet
Vyöruusu jaetaan neljään jaksoon:
- prodromaalinen (preherpeettinen neuralgia);
- herpeettisten purkausten vaihe;
- toipuminen (ihottuman katoamisen jälkeen);
- jäännösvaikutukset.
 [ 22 ]
[ 22 ]
Lomakkeet
Vyöruusu voi esiintyä lievässä, keskivaikeassa ja vaikeassa muodossa. Epäonnistunut tai pitkittynyt kulku on mahdollinen. Vakavuuskriteereinä pidetään myrkytyksen vakavuutta, keskushermoston vaurion merkkejä ja paikallisten oireiden luonnetta (ihottuman tyyppi, kipuoireyhtymän voimakkuus).
Kasvohermon ganglion herpes (Ramsay-Huntin oireyhtymä) kehittyy, kun kasvohermon ganglio on vaurioitunut. Sille on ominaista korvakipu, kasvohermon halvaus ja joskus tasapainohäiriöt. Vesikkelimäisiä ihottumia esiintyy ulkoisessa korvakäytävässä; makuaisti voi kadota kielen etukolmanneksessa.
Silmäherpes on vyöruusun silmämuoto, joka kehittyy kolmoishermon ganglion eli Gasserin ganglion vaurioituessa. Sille on ominaista kipu ja rakkulaiset ihottumat V-hermon silmähaarojen varrella silmien ympärillä. Nenän kärjessä olevat rakkulat (Hutchinsonin oire) heijastavat V-hermon nenä- ja nivelhaaran vauriota. On muistettava, että silmävaurio voi kehittyä, vaikka nenän kärki ei vaurioituisi.
Suun herpes on harvinainen, mutta voi aiheuttaa akuutteja yksipuolisia leesioita; herpes zoster -infektion ennakko-oireet ovat yleensä poissa.
Herpes zosterin kliinisten ilmentymien rakenteessa merkittävä paikka on hermoston keskus- ja ääreisosien vaurioitumisoireyhtymillä.
Aistihäiriöt ihottuman alueella: radikulaarista kipua, parestesiaa, pinnallisen herkkyyden segmentaalisia häiriöitä havaitaan jatkuvasti. Tärkein oire on paikallinen kipu, jonka voimakkuus vaihtelee suuresti. Kivulla on voimakas vegetatiivinen väritys (polttava, kohtauksellinen, voimistuu yöllä). Siihen liittyy usein emotionaalisia ja affektiivisia reaktioita.
Radikulaarinen pareesi rajoittuu paikallisesti vain tiettyihin ihottuma-alueisiin: silmän liikehermojen leesioihin, kasvohermoon (Huntin oireyhtymän muunnelmat), yläraajojen, vatsanpeitteiden lihasten, alaraajojen ja virtsarakon sulkijalihaksen pareesiin. Nämä vyöruusun oireet kehittyvät yleensä taudin 6.–15. päivänä.
Polyradikuloneuropatia on hyvin harvinainen oireyhtymä vyöruusupotilailla; tapauksia on kuvattu vain muutamia kymmeniä.
Serous aivokalvontulehdus on yksi herpes zoster -kuvan pääoireyhtymistä. Tutkittaessa aivo-selkäydinnestettä varhaisessa vaiheessa havaitaan kaksi- tai kolminumeroinen lymfosyyttinen tai sekamuotoinen pleosytoosi, myös ilman yleisiä aivo- ja aivokalvontulehduksen ilmiöitä (kliinisesti "oireeton" aivokalvontulehdus).
Akuutissa vaiheessa havaitaan enkefaliittia ja meningoenkefaliittia. Keskushermostovaurion merkkejä ilmenee ihottuman ilmaantuessa dermatomissa 2.–8. päivänä. TT-kuvauksessa aivokudoksen tuhoutumispesäkkeitä voidaan havaita jo enkefaliitin 5. päivästä lähtien.
Diagnostiikka vyöruusu
Vyöruusun tunnistaminen ennakko-oireina on vaikeaa, mutta tyypillisten ihottumien ilmaantumisen jälkeen diagnoosin tekeminen ei ole vaikeaa. Vyöruusun diagnoosi perustuu tyypillisen ihottuman tunnistamiseen. Jos diagnoosi on epävarma, voidaan tehdä Tzanckin testi monitumaisten jättisolujen havaitsemiseksi. Joskus herpes simplex -virus voi aiheuttaa lähes samoja leesioita kuin vyöruusu. Herpes simplex kuitenkin yleensä uusiutuu, kun taas vyöruusu uusiutuu harvoin, ihottumat sijaitsevat ihottumien vierustoilla. Virukset voidaan tunnistaa viljelemällä ja analysoimalla koepalamateriaalia.
Diagnoosin laboratoriovahvistus edellyttää virusantigeenin havaitsemista mikroskopialla tai immunofluoresenssimenetelmällä, herpes zosterin serologista diagnostiikkaa. PCR on lupaava.
Mitä on tutkittava?
Mitä testejä tarvitaan?
Differentiaalinen diagnoosi
Herpes zosterin diagnosointi useimmissa tapauksissa ei aiheuta vaikeuksia. Johtava asema säilyy kliinisillä kriteereillä, joista tärkeimpänä pidetään tyypillisen eksanteeman esiintymistä, jolla on ominainen segmentaalinen topografia, lähes aina yksipuolinen.
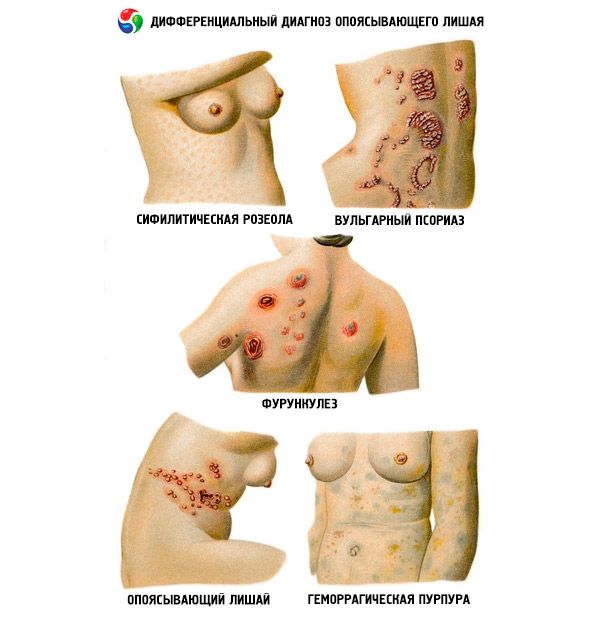
Joissakin tapauksissa vyöruusun erotusdiagnoosi suoritetaan vyöruusutyyppisen herpes simplexin avulla. Vyöruusun rakkulainen muoto erotetaan erysipelasta, ihovaurioista onkologisissa, hematologisissa sairauksissa, diabeteksessa ja HIV-infektiossa.
Kuka ottaa yhteyttä?
Hoito vyöruusu
Vaikeaa herpes zosteria sairastavat potilaat joutuvat sairaalahoitoon. Yleistynyttä tartuntaprosessia sairastavat, kolmoishermon ensimmäisen haaran ja keskushermoston vaurioituneet potilaat tarvitsevat pakollista sairaalahoitoa.
Vyöruusua hoidetaan paikallisilla rauhoittavilla lääkkeillä, kuten märkäkääreillä, ja joskus systeemisillä kipulääkkeillä. Viruslääkkeet voivat vähentää akuuttien ihottumien vakavuutta ja esiintymistiheyttä sekä vakavien komplikaatioiden esiintyvyyttä immuunipuutteisilla henkilöillä ja raskaana olevilla naisilla. Vyöruusun hoito tulee aloittaa mahdollisimman varhain, mieluiten esivaiheessa; se on tehoton, jos se aloitetaan myöhemmin kuin 72 tuntia ensimmäisen ihottuman ilmaantumisesta. Käytetään famtsikloviiria 500 mg suun kautta 3 kertaa päivässä 7 päivän ajan ja valasykloviiria 1 g suun kautta 3 kertaa päivässä 7 päivän ajan: näillä lääkkeillä on parempi biologinen hyötyosuus kuin suun kautta otettavalla asykloviirilla (800 mg:n annoksella 5 kertaa päivässä 7–10 päivän ajan), ja siksi ne ovat parempia. Glukokortikoidit auttavat nopeuttamaan toipumista ja lievittämään akuuttia kipua, mutta eivät vähennä postherpeettisen hermokivun esiintyvyyttä.
Immuunipuutteisille potilaille suositellaan asykloviirin antamista annoksella 10 mg/kg laskimoon 8 tunnin välein 7 päivän ajan aikuisille ja 500 mg/m2 laskimoon 8 tunnin välein 7–10 päivän ajan yli 1-vuotiaille lapsille.
Primaaritartuntaa ehkäistään rokottamalla lapsia ja alttiita henkilöitä. Rokotteen on osoitettu tehostavan voimakkaasti iäkkäitä henkilöitä, jotka ovat aiemmin sairastaneet vesirokkoa (tautitapausten määrä on laskenut).
Postherpeettisen neuralgian hoito voi olla vaikeaa. Käytetään gabapentiinia, syklisiä masennuslääkkeitä ja paikallisesti käytettäviä lidokaiini- tai kapsaisiinivoidetta. Joskus voidaan tarvita opioidikipulääkkeitä. Intratekaalisesti annosteltu metyyliprednisoloni on joskus tehokas.
Vyöruusun patogeneettinen hoito käsittää dipyridamolin antamisen disaggreganttina, 50 mg 3 kertaa päivässä, 5-7 päivän ajan. Vyöruusun nestehukkahoito on aiheellista (asetatsolamidi, furosemidi). On suositeltavaa määrätä immunomodulaattoreita (prodigiosaani, imunofaani, atsoksyymibromidi jne.).
Postherpeettisen hermokivun yhteydessä käytetään tulehduskipulääkkeitä (indometasiinia, diklofenaakkia jne.) yhdessä kipulääkkeiden, rauhoittavien lääkkeiden ja fysioterapian kanssa. Vitamiinihoito on mahdollista (B1, B6, B12), on edullista suorittaa se vitamiinien lipofiilisellä modifikaatiolla - milgamma "N", jolla on suurempi biologinen hyötyosuus.
Vaikeissa tapauksissa, joissa on vaikea myrkytys, vyöruusun vieroitushoito suoritetaan antamalla laskimonsisäisesti reopoliglusiinia ja infukolia, nestehukkaa lisätään, antikoagulantteja ja kortikosteroidihormoneja käytetään pieninä annoksina. Paikallisesti - 1 % briljanttivihreän liuos, 5-10 % kaliumpermanganaattiliuos, kuorivaiheessa - 5 % vismuttisubgallaattivoide; hitaissa prosesseissa - metyyliurasiilivoide, solkoseryyli. Antibiootteja määrätään vain vyöruusupotilaille, joilla on merkkejä bakteeriflooran aktivoitumisesta.
Yleisesti ottaen terapeuttinen strategia määräytyy prosessin vaiheen ja vakavuuden, herpes zosterin kliinisen kulun ominaisuuksien, potilaan yleisen tilan ja iän perusteella.
Silmäherpeksen hoidossa on tarpeen käydä silmälääkärin vastaanotolla, korvaherpeksen hoidossa otolaryngologin vastaanotolla.
Arvioidut työkyvyttömyysajat
7–10 päivää.
Kliininen tutkimus
Avohoidon seuranta taudin vaikeassa kulussa ja komplikaatioiden esiintyessä 3–6 kuukauden ajan.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Potilastiedote
Sinun tulisi välttää hypotermiaa ja muita stressaavia tiloja, rajoittaa fyysistä aktiivisuutta ja syödä tasapainoista ruokavaliota. On myös tarpeen tarkistaa immuunijärjestelmän tila.

