
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Jalkojen, käsien, kasvojen ja kynsien ihon rubrofytoosi.
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
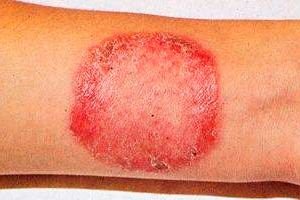
Rubrofitia (synonyymi: rubromykoosi) on yleisin sienitauti, joka vaikuttaa sileään ihoon, varpaankynsiin, käsiin ja vellus-hiuksiin.
Syyt rubrofyytit
Taudin aiheuttaja on Trichophyton rubrum -sieni. Tämä infektio muodostaa 80–90 % kaikista jalkasienen aiheuttajista. Infektio tapahtuu samalla tavalla kuin urheilijan jalassa (ks. urheilijan jalka).
Oireet rubrofyytit
Seuraavat rubromykoosimuodot erotetaan: jalkojen rubromykoosi, jalkojen ja käsien rubromykoosi, yleistynyt rubromykoosi.
Jalkojen onychomykoosi
Jalkojen rubromykoosi on yleisin. Taudin kliininen kuva alkaa jalkojen varpaiden välisten poimujen vaurioitumisesta. Vähitellen prosessi leviää jalkapohjien ihoon ja kynsilevyihin (onychomykoosi).
Vaurioituneiden jalkapohjien iho on pysyvästi hyperemiaa, kohtalaisen jäkälää, ihokuvio on kirkastunut, pinta on yleensä kuiva; uurteissa on melko selvästi havaittavissa limakalvojen kuoriutumista tai kuoriutumista pienten renkaiden ja kampasimpukoiden muodossa. Ajan myötä ihon patologinen prosessi siirtyy jalkojen sivu- ja selkäpinnoille. Subjektiivisesti havaitaan ihon kutinaa, joka on joskus sietämätöntä.
Patologinen prosessi vaikuttaa yleensä myös varpaankynsiin.
Kynsilevyn vaurioita on kolmea tyyppiä: normotrofisia, hypertrofisia ja atrofisia.
Normotrofisessa tyypissä kynsilevyyn vaikuttaa sivuttaiset (tai vapaat) reunat valkoisten tai kellertävien raitojen tai samojen raitojen muodossa, jotka näkyvät kynsilevyn paksuudessa.
Hypertrofisessa tyypissä kynsilevy paksuuntuu subunguaalisen hyperkeratoosin vuoksi. Se on tylsä ja murenee vapaasta reunasta. Mainitut raidat näkyvät myös sen paksuudessa.
Atrofisessa tyypissä suurin osa kynsilevystä on tuhoutunut ja jäljellä on vain osittain kynsipoimu. Joskus kynsilevy voi irrota kynsistä onykolyysityypin seurauksena.
Jalkojen ja käsien rubromykoosi
Tämä rubromykoosin muoto esiintyy potilailla, jotka kärsivät jalkojen mykoosista.
Käsien rubromykoosin kliininen kuva on hyvin samanlainen kuin jalkojen rubromykoosin ilmenemismuoto. Ihon patologinen prosessi on paljon lievempi toistuvan käsienpesun vuoksi päivän aikana. Huomiota herättävät pesäkkeet: pesäkkeet, joissa on ajoittainen tulehdusreunus käden reunalla ja takana, punertavan sinertävä tausta kämmenen iholla. Elementtien pinnalla havaitaan limakalvojen kuoriutumista vaihtelevalla vaikeusasteella. Kun käsien kynsilevyt ovat mukana patologisessa prosessissa, niihin vaikuttaa myös normotrofinen, hypertrofinen tai atrofinen tyyppi.
Rubromykoosi yleistynyt
Sieni-infektion yleistymistä havaitaan potilailla, jotka ovat kärsineet pitkään jalkojen ihon rubromykoosista tai onychomykoosista. Rubromykoosin leviämistä edistävät sisäelinten, umpieritysjärjestelmän ja immuunijärjestelmän vajaatoiminnan patologia. Useimmiten infektio vaikuttaa suuriin poimuihin, erityisesti nivus-reisiluun, pakaroiden ja säärien alueeseen, mutta pesäkkeitä voi esiintyä myös muilla ihoalueilla. Aluksi ilmestyy pyöreäreunaisia vaaleanpunaisia tai vaaleanpunaisenpunaisia, sinertävän sävyisiä täpliä, jotka eroavat selvästi terveestä ihosta. Myöhemmin pesäkkeiden väri muuttuu kellertävänpunaiseksi tai ruskeaksi. Ne ovat hieman tunkeutuneita, niiden pinta on peittynyt pieniin suomuihin, ja reunoilla on ajoittainen kampasimpukan muotoinen harjanne, joka koostuu pienistä papuleista, vesikkeleistä ja rupioista. Perifeerisen kasvun ja yhteen sulautumisen seurauksena täplät valtaavat laajoja alueita. Punaisen trikofytonin syviä leesioita, pääasiassa säärissä, pakaroissa ja kyynärvarsissa, pidetään taudin follikulaarisena-nodulaarisena muotona. Ihottumaan liittyy huomattavaa kutinaa, ja prosessi on altis uusiutumiselle, erityisesti lämpimänä vuodenaikana. Yleistyneessä muodossa vellus-hiukset vaurioituvat. Ne menettävät kiiltonsa, muuttuvat tylsiksi ja katkeilevat (joskus "mustina pisteinä").
Taudin diagnosoinnissa on erittäin tärkeää havaita sieni patologisen materiaalin (hilseet, vellus-hiukset) mikroskooppisessa tutkimuksessa ja kylvää materiaali ravintoalustalle punaisen trikofytonin viljelmän saamiseksi.
Useimmilla potilailla yleistyneen rubromykoosin ilmentymät kehittyvät jalkojen (tai jalkojen ja käsien) ihon ja kynsien vaurioiden esiintymisen jälkeen enemmän tai vähemmän pitkään (useista kuukausista 5-10 vuoteen tai enemmän) sisäelinten, hormonaalisen ja hermoston patologian, troofisten ihosairauksien tai muiden kehon muutosten taustalla. Esimerkiksi rubromykoosin yleistyneiden ilmentymien kehittymistä helpottaa usein pitkäaikainen antibiootti-, sytostaatti- ja steroidihoito.
Trichophyton rubra aiheuttaa sekä pinnallisia että syviä vaurioita sileälle iholle, joita joskus havaitaan samalla potilaalla. Niinpä ihottumaa nivusissa ja pakaravälipoimuissa sekä syviä (nodulaarisia-nodulaarisia) vaurioita säärissä tai muilla ihoalueilla voi esiintyä samanaikaisesti.
Syvät punaisen grichophytonin leesiot, jotka esiintyvät pääasiassa säärissä, pakaroissa ja kyynärvarsissa, katsotaan taudin follikulaariseksi-nodulaariseksi muodoksi. Tässä muodossa papulaaristen-follikulaaristen elementtien ohella esiintyy myös syvempiä elementtejä, jotka pyrkivät ryhmittymään ja sijaitsevat kaarien, avonaisten raitojen ja seppeleiden muodossa. Ihottumaan liittyy voimakasta kutinaa. Prosessi pyrkii uusiutumaan, erityisesti lämpimänä vuodenaikana. Tämän rubromykoosin muodon pesäkkeet voivat muistuttaa Bazinin induratiivista erythemaa, nodulaarista erythemaa, papulonekroottista tuberkuloosia (usein arpimuutokset jäävät pesäkkeiden kohdalle), nodulaarista vaskuliittia, syvää pyodermaa, leukemiaa ja muiden ihotautien ilmenemismuotoja. Esimerkiksi kun rubromykoosi lokalisoituu kasvojen iholle, leesiot voivat muistuttaa hyvin paljon lupus erythematosusta, tuberkuloottista lupusta, stafylokokkisykoosin ilmenemismuotoja ja jopa pigmenttikserodermaa vanhuksilla.
Yleistynyt rubromykoosi voi toki esiintyä ilman syvien pesäkkeiden muodostumista. Tällaisissa tapauksissa kliiniset oireet voivat olla hyvin lähellä ekseemaa, neurodermatiittia, parapsoriaasia, psoriaasia, rengasmaista granulomaa, Devergien jäkäläpilaria jne. Myös rubromykoosi voi aiheuttaa eksudatiivisia oireita - pieniä vesikkelisiä ihottumia ja rupia jaloissa, käsissä ja muilla ihoalueilla.
On huomattava, että rubromykoosin eksudatiivisissa ilmenemismuodoissa useilla potilailla voi kehittyä sekundaarisia (allergisia) ihottumia rungon ja raajojen iholle, jotka eivät sisällä sienielementtejä.
Yleisimmät rubromykoosin muodot ovat sellaisia, joissa leesiot ovat syvän punaisia (usein sinertävällä sävyllä), sulautuvat toisiinsa ja niillä on enemmän tai vähemmän voimakasta kuoriutumista pinnalla. Taudin kliinisiä muotoja ovat mykoottinen erytroderma ja kämmenten-jalkojen-nivus-pakaroiden oireyhtymä. Tämä oireyhtymä, jota havaitaan monilla yleistyneestä rubromykoosista kärsivillä potilailla, vaikuttaa yleensä jalkojen, kämmenten ja kynsilevyjen ihoon.
Suurten poimujen leesiot - pakaravälissä, nivus-reisiluun alueella, pakaroiden iholla ja rintarauhasten alla - esiintyvät yleensä sen jälkeen, kun jaloissa ja kämmenissä on ollut enemmän tai vähemmän pitkään sienitautipesäkkeitä. Pesäkkeet näyttävät lähtevän suurten poimujen syvyyksistä ja leviävän pakaroiden sisäneljänneksiin ja sitten ulompiin. Pesäkkeiden pinta on kellertävänpunainen tai ruskea. Ne ovat hieman tunkeutuneita, hieman hilseileviä. Pesäkkeiden reunat ovat hieman koholla, ja niissä on ajoittainen kampamainen harjanne, joka koostuu pienistä papuleista ja ruvista. Harjanteella on yleensä voimakkaampi punertavan sinertävä sävy kuin itse leesiolla.
Diagnostiikka rubrofyytit
Taudin diagnosoinnissa on erittäin tärkeää havaita sieni patologisen materiaalin (hilseet, vellus-hiukset) mikroskooppisessa tutkimuksessa ja kylvää materiaali ravintoalustalle punaisen trikofyyttiviljelmän saamiseksi.
Jalkojen (tai jalkojen ja käsien) rubromykoosin diagnoosi perustuu melko tyypilliseen kliiniseen kuvaan ja sienielementtien havaitsemiseen pesäkkeissä. Mutta usein, erityisesti piilevän tai epätyypillisesti esiintyvän rubromykoosin tapauksessa, viljelytutkimusten tulos on ratkaiseva diagnoosin tekemisessä. Nämä tutkimukset ovat erityisen tärkeitä rubromykoosin dyshidroottisissa muodoissa, jotka ovat hyvin samankaltaisia (elleivät kliinisesti identtisiä) Trichophyton interdigitalen aiheuttaman jalkojen epidermofytoosin kanssa.
Mitä on tutkittava?
Kuinka tarkastella?
Differentiaalinen diagnoosi
Rubromykoosin erotusdiagnoosissa on otettava huomioon pinnallinen (antropofiilinen) trikofytoosi sekä rajoitetut infiltratiivisen-märkivän (zoofiilisen) trikofytoosimuodot. On myös muistettava, että rubromykoosissa melko harvoin havaitut päänahan vauriot voivat muistuttaa mikrosporian pesäkkeitä.
Jalkojen (tai jalkojen ja käsien) rubromykoosin erotusdiagnoosi tulisi ensin suorittaa jalkojen (ja jalkojen) epidermofytioiden, antropofiilisten sienten aiheuttaman trikofytoosin, kämmenten ja jalkapohjien hyperkeratoosin, psoriaasin ja tämän lokalisoinnin ekseeman yhteydessä.
On pidettävä mielessä, että interdigitaalisten taitosten ja kynsilevyjen vaurioita voivat aiheuttaa Candida-suvun hiivamaiset sienet, homesienet ja muut dermatofytit.
Kuka ottaa yhteyttä?
Hoito rubrofyytit
Jalkasilsan ja rubrofitian hoidon tulee olla etiotrooppinen, patogeneettinen ja oireenmukainen. Hoito tulee aloittaa ulkoisella hoidolla. Akuuteissa tulehdusprosesseissa, joihin liittyy tihkumista, määrätään 2 % resorsinolia, boorihappoa ja 0,25 % hopeanitraattia sisältäviä voiteita. Rakkuloiden (rakkuloiden) kuori lävistetään neulalla tai leikataan saksilla aseptisia sääntöjä noudattaen. Sitten käytetään aniliiniväriliuoksia (Costellani-maali, metyleenisininen, briljanttivihreä jne.). Etiotrooppiseen hoitoon määrätään sienilääkkeitä sisältäviä voiteita ja salvoja (1 % voide tai derm-geeli lamisil, travogen, zalain jne.). Vaikeassa tulehduksessa ja sekundaarisen infektion lisäyksen yhteydessä määrätään kortikosteroideja ja antibiootteja sisältäviä voiteita tai voiteita yhdessä sienilääkkeiden (travocort, gentriderm, triderm jne.) kanssa. Tiskeiden pesäkkeiden kuivaamiseksi käytetään laajalti sienilääkettä - nitrofungiini-neoa liuoksen ja suihkeen muodossa. Lamisilia käytetään derm-geelinä tai 1 % voiteena kerran päivässä 7 päivän ajan. Käytettäessä Lamisil-sekoitusmuotoja, hoidon loppuun mennessä jalkasieni-infektiopotilailla kliininen toipuminen tapahtui 82 %:lla ja sieni-infektiopotilailla 90 %:lla potilaista. Toisen viikon loppuun mennessä kliininen ja sieni-infektiopotilaiden toipuminen havaittiin kaikilla potilailla. Monien tutkijoiden mukaan tällainen voimakas vaikutus johtuu lääkkeen lipofiilisistä ja keratofiilisistä ominaisuuksista, terbinafiinin nopeasta tunkeutumisesta ja korkean terbinafiinipitoisuuden pitkäaikaisesta säilymisestä keratinisoidussa ihossa. Lamisilia voidaan käyttää jalkojen sieni-infektioihin, joihin liittyy sekundaarinen infektio, koska on osoitettu, että lääkkeellä on tulehdusta estävä vaikutus kuten sykloripoksolamiinilla ja antibakteerinen vaikutus kuten 0,1 % gentamysippivoiteella.
Jalkojen eryteemaattisessa ja levyepiteelisoluisessa sieni-infektiossa, johon liittyy halkeamia, Lamisil-voiteen käyttö 1 %:n voiteen muodossa 28 päivän ajan edistää paitsi kliinistä ja mykologista paranemista, myös pinnallisten ja syvien halkeamien paranemista. Siksi Lamisililla on sienilääkkeiden, antibakteeristen ja tulehdusta estävien ominaisuuksien lisäksi kyky stimuloida ihon uudistumisprosesseja.
Systemaattinen oireenmukainen hoito sisältää herkistävien, antihistamiinien, rauhoittavien aineiden ja vitamiinien käytön, koska tämän sieni-infektion aiheuttajilla on voimakkaita antigeenisiä ominaisuuksia.
Jos ulkoisista tekijöistä ei ole vaikutusta, sinun tulee siirtyä systeemisten antimykoottien käyttöön.
Tällä hetkellä etiotrooppisina aineina käytetään seuraavia systeemisiä antimykootteja: terbinofiinia (Lamisil), itrakonatsolia (Tecnazole, Orungal), griseofulviinia jne.
Lamisil-valmistetta jalkasilsaan ilman kynsilevyn vaurioita määrätään 250 mg:n vuorokausiannoksella 14 päivän ajan. Jalkojen sieni-infektioihin käytetään itrakonatsolia (teknatsoli, orungal) 100 mg kerran päivässä 15 päivän ajan.
Jalkojen onychomykoosissa Lamisil-valmistetta määrätään 250 mg päivässä 3 kuukauden ajan ja käsien onychomykoosissa 1,5 kuukauden ajan. Itrakopatsolia (Teknazole, Orungal) käytetään 200 mg:n annoksella kaksi kertaa päivässä viikon ajan (yksi kuuri), minkä jälkeen pidetään kolmen viikon tauko. Jalkojen onychomykoosissa määrätään 3 hoitojaksoa ja käsien onychomykoosissa 2 hoitojaksoa.
Ottaen huomioon taudinaiheuttajan voimakkaat allergeeniset ominaisuudet, on tarpeen määrätä (erityisesti mysidien läsnä ollessa) herkistäviä aineita ja antihistamiineja, rauhoittavia lääkkeitä, B-vitamiineja, rutiinia, askorbiinihappoa. Toissijaisen pyogeenisen infektion tapauksessa on osoitettu lyhytaikaisia laajakirjoisten antibioottien kursseja.
On tarpeen poistaa samanaikaiset sairaudet (diabetes mellitus, hormonaalinen häiriö, immuunijärjestelmän häiriöt, alaraajojen mikrokiertohäiriö jne.).
Yleinen ennaltaehkäisy edellyttää kylpyammeiden (lattiat, matot, puiset ritilät ja alustat, penkit, altaat), suihkujen ja uima-altaiden hygieenistä hoitoa ja säännöllistä desinfiointia, niitä palvelevan henkilökunnan lääkärintarkastuksia, potilaiden oikea-aikaista hoitoa ja lääkärintarkastusta. Henkilökohtainen ennaltaehkäisy koostuu vain omien kenkien käytöstä, jalkojen ihon henkilökohtaisen hygienian sääntöjen noudattamisesta ja kenkien desinfioinnista. Pyyhi kengän pohjallinen ja vuori 25-prosenttiseen formaliiniliuokseen tai 0,5-prosenttiseen klooriheksidiiniglukonaattiliuokseen kastetulla vanupuikolla. Aseta sitten kengät polyeteenipussiin 2 tunniksi ja anna kuivua ilmassa. Desinfioi sukat ja sukkahousut keittämällä 10 minuuttia. Epidermofytoosin uusiutumisen estämiseksi voitele jalkojen iho sienilääkkeillä 2-3 viikon ajan taudin oireiden häviämisen jälkeen. Ennaltaehkäisyyn nitrofungiini-neoa käytetään laajalti liuoksen tai suihkeen muodossa.


 [
[