
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Lisämunuaisen liikakasvu
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
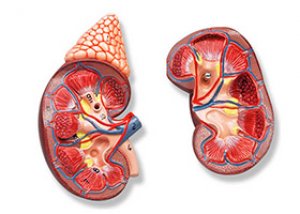
Lisämunuaisten hyperplasia on vakava patologia, joka selittyy parillisen rauhasen toiminnallisilla ominaisuuksilla - erityisten hormonien (glukokortikoidit, androgeenit, aldosteroni, adrenaliini ja noradrenaliini) tuotannolla, jotka säätelevät koko organismin elintärkeitä toimintoja.
Syyt lisämunuaisen liikakasvu
Lisämunuaisten liikakasvun syyt riippuvat taudin tyypistä. Synnynnäisen patologian muodon esiintymistä, joka on laajalle levinnyt kliinisessä käytännössä, edeltää raskaana olevan naisen kehon vakavat toiminnalliset häiriöt.
On huomattava, että lisämunuaisten hyperplasian syyt liittyvät läheisesti stressaaviin olosuhteisiin, liialliseen henkiseen stressiin ja voimakkaisiin tunteisiin, jotka lisäävät kortisolin (glukokortikoidiryhmän päähormonin) eritystä.
Synnyssä
Hyperplasia on solukudoksen aktiivinen lisääntyminen. Tällaisia muutoksia läpikäyvä elin kasvaa tilavuudessaan säilyttäen samalla alkuperäisen muotonsa. Lisämunuaisiin kuuluvat kuori ja ydin. Hyperplasiaprosessit vaikuttavat useimmiten lisämunuaisen kuoreen, ja kasvaimia havaitaan pääasiassa ytimessä.
Yleensä sairaus on synnynnäinen, perinnöllinen tai muodostunut negatiivisten ulkoisten/sisäisten tekijöiden seurauksena. Joihinkin sairauksiin liittyy molempien lisämunuaisten hyperplasia. Esimerkiksi lisämunuaisten hyperplasiaa diagnosoidaan 40 %:ssa Cushingin oireyhtymän tapauksista, jota havaitaan keski-iässä ja vanhuudessa. Hyperplasian nodulaariselle muodolle on ominaista yhden tai useamman solmun läsnäolo, joiden koko vaihtelee muutamasta millimetristä useisiin senttimetriin.
Oireet lisämunuaisen liikakasvu
Lisämunuaisten hyperplasiaa esiintyy aineenvaihduntahäiriöiden olosuhteissa ja oireilla, jotka riippuvat glukokortikoidihormonin puutteesta tai liiallisuudesta.
Ei-klassisia hyperplasiamuotoja leimaavat seuraavat merkit:
- varhainen karvankasvu häpyalueella ja kainaloissa;
- liiallinen ja ikään nähden sopimaton kasvu;
- liiallinen androgeenien määrä;
- terminaalisen karvankasvun ilmentyminen kehossa ( hirsutismi );
- kasvuvyöhykkeiden varhainen sulkeminen;
- amenorrean havaitseminen (kuukautisten puuttuminen);
- aknen esiintyminen;
- kaljuja läiskiä ohimoalueella;
- hedelmättömyys.
Lisämunuaisten liikakasvun oireet vaihtelevat ja riippuvat patologian tyypistä. Yleisimpiä taudin ilmenemismuotoja ovat:
- verenpaineen nousut;
- lihasten surkastuminen, tunnottomuus;
- diabeteksen kehittyminen;
- painonnousu, "kuunmuotoisten" kasvojen oireiden ilmaantuminen;
- venytysarpia;
- osteoporoosi;
- mielenterveyden muutokset (muistinmenetys, psykoosi jne.);
- ruoansulatuskanavan häiriöt;
- kehon vastustuskyvyn heikkeneminen viruksia ja bakteereja vastaan.
Jano ja tiheä virtsaamistarve yöllä ovat myös hälyttäviä tekijöitä.
Lisämunuaisen nodulaarinen hyperplasia
Noin 40 prosentilla Cushingin oireyhtymää sairastavista potilaista on alttius lisämunuaisten molemminpuoliselle nodulaariselle hyperplasialle. Kyhmyt kasvavat useiden senttimetrejen kokoisiksi ja voivat olla yksittäisiä tai moninkertaisia. Kyhmyille on usein ominaista lohkomainen rakenne, ja patologia havaitaan useammin vanhuudessa.
Lisämunuaisten pitkäaikaisen adrenokortikotrooppisen hormonin (ACTH) stimulaation seurauksena lisämunuaisten nodulaarinen hyperplasia vaikuttaa autonomisen adenooman muodostumiseen. Nodulaarisen tyypin patologia kuuluu perinnölliseen autosomaaliseen dominanttiin tartuntatapaan. Selkeää kliinistä kuvaa nodulaarisen hyperplasian muodostumisesta ei ole vahvistettu, mutta lääkärit ovat taipuvaisia autoimmuuniteoriaan patogeneesissä. Taudin oireiden vakavuus lisääntyy vähitellen potilaan kypsymisen myötä. Kehittyessään tauti yhdistää lisämunuaisten ulkopuolisia oireita - synnynnäistä ihon pigmentaatiotaipumusta (Carneyn oireyhtymä), limakalvojen neurofibromatoosin ilmentymiä ja eteismyksoomaa. Muiden patologian merkkien joukossa havaitaan seuraavia:
- valtimoverenpainetaudin oireet (päänsärky, huimaus, mustat täplät silmien edessä);
- lihasrakenteiden hermosolujen johtumisen ja herätteen toimintahäiriöt (kouristustila, heikkous jne.);
- munuaisten toimintahäiriö (nykturia, polyuria).
Lisämunuaisten nodulaarista hyperplasiaa erottaa dysembryogeneesin tai pienten kehityshäiriöiden stigmat. Nämä kriteerit ovat ratkaisevan tärkeitä oikean diagnoosin tekemisessä, ja ne vaikeuttavat patologian tunnistamista, koska lääkärit eivät joskus keskity niihin niin paljon kuin pitäisi.
Diffuusi lisämunuaisten hyperplasia
Lisämunuaisten hyperplasia jaetaan diffuusiksi, jossa rauhasen muoto säilyy, ja paikalliseksi yhden tai useamman kyhmyn muodostuessa.
Lisämunuaisten diffuusin hyperplasian diagnosointi ultraäänellä on melko vaikeaa; magneettikuvausta ja tietokonetomografiaa pidetään tärkeimpinä menetelminä patologian tunnistamisessa. Diffuusille hyperplasialle voi olla ominaista rauhasten muodon säilyminen ja samanaikainen tilavuuden kasvu. Tutkimustulokset paljastavat hypoekogeenisiä kolmionmuotoisia rakenteita, joita ympäröi rasvakudos. Usein diagnosoidaan sekamuotoisia hyperplasiatyyppejä, nimittäin diffuusi-nodulaarisia muotoja. Kliininen kulku voi olla haalistunut tai siinä voi olla voimakkaita oireita, kuten jatkuvaa heikkoutta, paniikkikohtauksia, korkeaa verenpainetta, liiallista karvankasvua ja lihavuutta.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Nodulaarinen lisämunuaisten hyperplasia
Molemminpuolinen nodulaarinen lisämunuaisten hyperplasia (eli nodulaarinen) havaitaan useammin lapsilla ja nuorilla. Patologia liittyy hyperkorttismin ja Itsenko-Cushingin oireyhtymän ilmiöön. Lisääntyneen kortisolin tuotannon syyt johtuvat joko lisämunuaisten itsensä toimintahäiriöistä tai glukokortikoidien yliannostuksesta.
Kliininen kuva:
- lihavuus - epätasainen tyyppi, rasvakudos kertyy pääasiassa kaulaan, vatsaan, rintaan, kasvoihin (tästä syystä kasvojen "kuunmuotoinen" soikea, "kliippakumpu");
- lihasten surkastuminen - selvästi näkyvissä jaloissa ja hartioissa;
- kuiva, ohentunut iho, jossa on marmoroituneita ja verisuonikohokuvioita, violetteja tai violetteja venytysarpia, hyperpigmentaatioalueita;
- osteoporoosin kehittyminen - rinta- ja lannerangan selkärangan, puristusmurtumat yhdistettynä vaikeaan kipuoireyhtymään;
- sydämen vajaatoiminnan ja sydämen rytmihäiriöiden esiintyminen;
- hermoston muutokset - masentunut tila yhdessä letargian tai päinvastoin täydellisen euforian kanssa;
- diabetes mellituksen esiintyminen;
- Liiallinen karvankasvu naisilla miesmallin mukaan ja amenorrean kehittyminen.
Lisämunuaisten nodulaarisen hyperplasian ennuste on suotuisa varhaisella diagnoosilla ja hoidolla.
Lisämunuaisen mikronodulaarinen hyperplasia
Paikalliset tai nodulaariset hyperplasiamuodot jaetaan mikro- ja makronodulaarisiin patologioihin. Lisämunuaisen mikronodulaarinen hyperplasia kehittyy adrenokortikotrooppisen hormonin aktiivisen vaikutuksen taustalla lisämunuaisen soluihin, minkä jälkeen kehittyy adenooma. Lisämunuainen tuottaa lisääntynyttä kortisolin määrää, ja itse patologia luokitellaan hormoniriippuvaiseksi Cushingin taudin muodoksi.
Mediaalisen lisämunuaisen varren hyperplasia
Kuten käytäntö osoittaa, tiedot lisämunuaisista perustuvat morfologisiin (post mortem) parametreihin. Lääketieteellisen tutkimuksen tietojen perusteella, jossa tutkittiin noin 500 terveen ihmisen ruumista heidän elinaikanaan (20–60 vuotta), on mahdollista arvioida lisämunuaisten tilaa. Työssä esitetään tietoja lisämunuaisten muodosta ja koosta aksiaalisten ja otsaleikkauksien avulla (leikkauksen paksuus 5–7 mm), joiden avulla voidaan saada lisämunuaisten mediaalisen pedikkelin korkeus sekä lateraalisen pedikkelin pituus.
Lisämunuaisten morfologisen tutkimuksen tulosten perusteella pääteltiin, että normaalista poikkeavat lisämunuaiset ilman pieninodulaarista tai diffuusia hyperplasiaa luokitellaan adenopatiaksi. Adenopatialla puolestaan tarkoitetaan lisämunuaisen tilaa, jossa ajan myötä ja useiden tekijöiden vaikutuksesta muodostuu hyperplasiaa tai taudin alkuvaihe pysähtyy (esimerkiksi hoidon seurauksena) ja lisämunuainen palautuu normaaliin toimintaan. On huomattava, että lisämunuaisten koon poikkeamia, joihin kuuluu lisämunuaisen mediaalisen varren hyperplasia, havaittiin 300 henkilöllä.
Lisämunuaisten kuoren hyperplasia
Adrenogenitaalinen oireyhtymä tarkoittaa lisämunuaisten kuoren synnynnäistä liikakasvua, joka johtuu steroidien biosynteesistä vastaavien entsyymien toimintahäiriöstä. Nämä entsyymit säätelevät lisämunuaisten ja sukupuolirauhasten hormoneja, joten samanaikainen sukupuolielinten hormonituotannon häiriö on mahdollinen.
Synnynnäinen lisämunuaisen kuoren hyperplasia liittyy erilaisiin geenimutaatioihin, jotka johtavat kortisolisynteesin häiriintymiseen. Tauti kehittyy kortisolitasojen laskun, veren ACTH-tasojen nousun ja kahdenvälisen hyperplasian ilmaantumisen taustalla.
Patologia tunnistetaan seuraavilla erityispiirteillä:
- miespuolisten ominaisuuksien hallitsevuus hormonaalisen epätasapainon taustalla;
- ulkoisten sukupuolielinten alueen liiallinen pigmentaatio;
- varhainen karvankasvu häpyalueella ja kainaloissa;
- akne;
- ensimmäisten kuukautisten myöhäinen alkaminen.
Lisämunuaisten hyperplasia ja kasvain on erotettava toisistaan. Tätä varten suoritetaan hormonaalinen diagnostiikka - virtsan ja veren laboratoriokokeet hormonitason määrittämiseksi.
Lisämunuaisten liikakasvu aikuisilla
Lisämunuaisten liikakasvu on usein synnynnäistä ja havaitaan pienillä lapsilla, mikä mahdollistaa hormonihoidon aloittamisen mahdollisimman varhaisessa vaiheessa. Sukupuolen virheellinen tunnistaminen syntymässä sekä oikea-aikaisen hoidon puute johtavat usein erilaisiin psykologisiin vaikeuksiin, joita potilaat kokevat toissijaisten seksuaalisten ominaisuuksien kehittymisen vuoksi.
Aikuisilla naisilla hoito voi olla tarpeen feminisaation ja miehillä steriliteetin poistamiseksi, kun kivekset ovat surkastuneet ja siittiöiden tuotanto puuttuu. Kortisonin määrääminen vanhemmille naisille auttaa poistamaan hyperplasian ulkoisia merkkejä: kehon muodot muuttuvat rasvakudoksen uudelleenjakautumisen seurauksena, kasvonpiirteet muuttuvat naisellisiksi, akne katoaa ja rintojen kasvua havaitaan.
Lisämunuaisten liikakasvu aikuisilla naispotilailla vaatii jatkuvia ylläpitoannoksia lääkkeitä. Jatkuvan tilan seurannan myötä on kuvattu ovulaatiota, raskautta ja terveiden lasten syntymää. Virilisoivien oireiden hoidon aloittaminen 30 vuoden iässä voi johtaa siihen, että ovulaatiosykli ei ole vielä vakiintunut, ja usein havaitaan sykliin liittymätöntä kohdun verenvuotoa. Tässä tapauksessa määrätään estrogeeneja ja progesteronia.
Lomakkeet
Lisämunuaisten hyperplasia jaetaan:
- hypertensiivinen;
- viriili;
- suolaa menettävä.
Viriili alatyyppi liittyy androgeenien eritysaktiivisuuteen, mikä johtaa ulkoisten sukupuolielinten lisääntymiseen sekä liialliseen ja ennenaikaiseen karvankasvuun, akneen ja nopeaan lihasten kehitykseen. Hypertensiivinen muoto ilmenee androgeenien ja mineralokortikoidien lisääntyneenä vaikutuksena, mikä vaikuttaa negatiivisesti silmänpohjan ja munuaisten verisuoniin ja aiheuttaa hypertensio-oireyhtymää. Suolaa hukkaava hyperplasia johtuu androgeenien lisääntyneestä tuotannosta lisämunuaisen kuoren muiden hormonien puuttuessa. Tämän tyyppinen patologia provosoi hypoglykemiaa ja hyperkalemiaa, mikä uhkaa nestehukkaa, painonpudotusta ja oksentelua.
Vasemman lisämunuaisen hyperplasia
Vasen lisämunuainen on puolikuun muotoinen, sen yläpuolinen etupinta rajoittuu vatsakalvoon. Lisämunuaisen liikakasvu viittaa toiminnallisesti aktiivisiin kasvaimiin (yleensä hyvänlaatuisiin) ja aiheuttaa hormonaalisia häiriöitä.
Nykyaikainen lääketiede on löytänyt patologian muodostumismekanismin solu- ja molekyylitasolla. Tosiasia on, että vasemman lisämunuaisen hyperplasia ja hormonituotanto ovat yhteydessä toisiinsa solujen välisen vuorovaikutuksen ehtojen muutosten kanssa (geenien ja kromosomien alueiden virheiden esiintyminen, hybridigeenin tai kromosomimarkkerin esiintyminen). Tauti voi olla joko hormoniriippuvainen tai hormoniriippuvainen.
Kirurgisen poiston indikaatio on yli 3 cm:n kokoisten kasvainten havaitseminen. Retroperitoneaalinen resektio suoritetaan laparoskopialla, mikä mahdollistaa leikkauksen jälkeisen ajan minimoimisen. Pienempiä kasvaimia tarkastellaan hyperplasiapesäkkeen leviämistaipumuksen arvioimiseksi. Laparoskooppisen toimenpiteen lisäksi on mahdollista käyttää vasemmalla olevan Fedorovin mukaista lumbotomia-lähestymistapaa.
Vasemman lisämunuaisen diffuusi hyperplasia
Vasemman lisämunuaisen diffuusi hyperplasia diagnosoidaan useimmissa valtimoverenpainetapauksissa. Sairauteen liittyy usein päänsärkyä, sydänlihaksen toimintahäiriöitä ja silmänpohjan patologioita. Sydänoireita selittävät natriumin kertyminen, hypervolemia, vasokonstriktio ja lisääntynyt vastus ääreisverenkierrossa sekä verisuonten reseptorien aktivoituminen verenpainetta nostaville vaikutuksille.
Potilaan tilaan kuuluvat myös lihasheikkous, kouristusten esiintyminen ja dystrofiset muutokset lihas- ja hermorakenteissa. Usein havaitaan "munuaisoireyhtymä", joka ilmenee emäksisenä virtsareaktiona, nokturiana ja voimakkaana janoina.
Vasemman lisämunuaisen diffuusi hyperplasia erotellaan tietokonetomografialla tai magneettikuvauksella. Nämä tutkimusmenetelmät mahdollistavat lisämunuaisen muutosten havaitsemisen 70–98 %:n luotettavuudella. Selektiivisen flebografian tarkoituksena on määrittää lisämunuaisen toiminnallinen aktiivisuus saamalla tietoja kortisolin ja aldosteronin määrästä veressä.
Aivokuoren diffuusi ja diffuusi-nodulaarinen hyperplasia liittyy merkittävään lisämunuaisten aktiivisuuden lisääntymiseen. Konservatiivinen hoito antaa tässä tapauksessa heikkoja tuloksia, joten suositellaan yksipuolista lisämunuaisten poistoa. Diffuusisen hyperplasian ja aldosteronima-alueen samanaikainen esiintyminen on epäsuotuisin tulos jopa kirurgisen toimenpiteen tapauksessa.
Vasemman lisämunuaisen nodulaarinen hyperplasia
Primaarisen hyperaldosteronismin ilmiö liittyy suoraan korkeaan verenpaineeseen, joka on tärkeä kliininen merkki lisämunuaisen kuoren aldosteronipitoisuuden liikatuotannosta. Taudin muunnelmia: vasemman/oikean lisämunuaisen diffuusi tai diffuusi-nodulaarinen hyperplasia (voi olla molemminpuolinen) sekundaarisen adenooman läsnä ollessa/puuttuessa. Oireita ovat sydän- ja verisuonitaudit (paineen nousu, kuulon heikkeneminen jne.), lihas- (heikkous, surkastuminen), munuaisten vajaatoiminta (nokturia, polyuria jne.) ja hermoston toimintahäiriöt (esim. paniikkikohtaukset).
TT- tai MRI-kuvauksen tuloksena havaitaan pyöreä, hypoekogeeninen muodostuma, joka on helposti virheellisesti luultu adenoomaksi. Testien tulosten mukaan veressä on vahvistettu kortisolin, aldosteronin ja reniinin tuotannon lisääntymistä. Päivittäisen virtsan tutkimukset paljastavat kohonneita 17-KS:n ja 17-OKS:n arvoja. Ulkoisesti havaitaan lisääntynyttä karvankasvua, ylipainoa ja venytysarpia kehossa.
Vasemman lisämunuaisen nodulaarista hyperplasiaa voidaan hoitaa kirurgisesti, minkä jälkeen tilanne pidetään vakaana hormonilääkkeillä.
Vasemman lisämunuaisen nodulaarinen hyperplasia
Käsitteitä "Itsenko-Cushingin familiaalinen patologia", "familiaalinen Cushingin oireyhtymä primaarisella lisämunuaisen adenomatoosilla", "primaarinen lisämunuaisen nodulaarinen hyperplasia", "ACTH-inaktiivinen Cushingin tauti" jne. käytetään laajalti kliinisessä käytännössä. Tämä terminologia viittaa vasemman tai oikean lisämunuaisen nodulaariseen hyperplasiaan. Useimmissa tapauksissa patologia on luonteeltaan perinnöllinen ja periytyy autosomaalisesti dominanttisti. Nodulaarisen hyperplasian kehittymistä tukee autoimmuuniteoria. Taudin erityispiirre on lisämunuaisen kuoren toiminnallinen eristyminen, joka havaitaan veressä kortisolin ja ACTH:n pitoisuuksia mittaamalla tai virtsassa olevan 17-OCS:n avulla.
Useissa tutkimuksissa kuvattu vasemman lisämunuaisen nodulaarinen hyperplasia määräytyy Cushingin oireyhtymän oireiden, ilmeisten tai kehittyneiden kliinisten oireiden, perusteella. Useimmiten tauti kehittyy piilevästi oireiden lisääntyessä vähitellen potilaan iästä riippuen. Nodulaariselle hyperplasialle on ominaista lisämunuaisten ulkopuolisen alkuperän ilmenemismuodot, mukaan lukien pigmenttiläiskät iholla, eri lokalisaatioiden kasvainten muodostuminen ja neurologiset oireet.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Oikean lisämunuaisen liikakasvu
Oikea lisämunuainen muistuttaa muodoltaan kolmiota, jonka alaosan vieressä on vatsakalvo. Lisämunuaisen liikakasvu on melko yleinen sairaus, joka havaitaan usein pitkälle edenneessä vaiheessa tai potilaan kuoleman jälkeen. Vaikeus erottaa patologia, jos sairaus ei ole perinnöllinen, johtuu taudin oireettomasta kulusta. Kasvain on mahdollista havaita kehityksen alkuvaiheessa ultraäänen, magneettikuvauksen tai tietokonetomografian avulla. Itsenko-Cushingin taudin kliinisten oireiden ilmenemismuotoja tukevat usein echoskopian tiedot, joissa määritellään kaikupositiivinen kasvain oikean munuaisen päällä. Oikean lisämunuaisen liikakasvun diagnoosin lopulliseksi vahvistamiseksi tehdään veren ja virtsan laboratoriokokeet.
Hyperplasia on diffuusi tai fokaalinen. Jälkimmäinen muoto jaetaan makro- ja mikronodulaariseen muotoon, jotka ultraäänitutkimuksella eivät erotu rauhasten kasvainprosesseista. Taudin oireet vaihtelevat tapauskohtaisesti, mukaan lukien valtimoverenpainetauti, diabetes mellitus, lihasheikkous, munuaisten toiminnan muutokset jne. Kliiniselle kuvalle on ominaista sekä epämääräinen että kriisiluonne. Hyperplasian vakavuuden, potilaan iän ja yksilöllisten ominaisuuksien perusteella kehitetään hoitostrategia, johon usein sisältyy kirurginen toimenpide.
Oikean lisämunuaisen nodulaarinen hyperplasia
Cushingin oireyhtymässä oikean tai vasemman lisämunuaisen nodulaarista hyperplasiaa havaitaan lähes 50 prosentissa kliinisestä käytännöstä. Tämä sairaus diagnosoidaan keski- ja vanhuksilla. Tautiin liittyy useiden tai yhden solmun muodostuminen, joiden koko vaihtelee muutamasta millimetristä vaikuttaviin senttimetrikokoihin. Solmujen rakenne on lohkomainen, ja solmujen välisessä tilassa on hyperplasian keskittymä.
Tauti erottuu ulkoisten oireiden perusteella - lihavuus, ihon oheneminen, lihasheikkous, osteoporoosi, steroididiabetes, veren kloorin ja kaliumin väheneminen, punaiset arpia reisissä, vatsassa ja rinnassa. Patologia voi kehittyä piilevästi ilman selviä kliinisiä oireita, mikä vaikeuttaa merkittävästi diagnoosin tekijän tehtävää. Patologian luokitteluun käytetään laboratoriotestejä, kuten veri- ja virtsakokeita, TT- ja MRI-tutkimuksia sekä histologisia tutkimuksia.
Oikean lisämunuaisen hyperplasian hoito perustuu diagnostisiin tietoihin ja taudin tyyppiin. Useimmissa tapauksissa on aiheellista kirurginen resektio, joka mahdollistaa verenpaineen normalisoinnin ja potilaan palauttamisen täyteen elämään.
Synnynnäinen lisämunuaisten liikakasvu
Synnynnäinen hyperplasia luokitellaan klassisen ja ei-klassisen kurssin mukaan. Taudin klassisia ilmenemismuotoja ovat:
- lipoidipatologian muoto - melko harvinainen sairaus, joka liittyy entsyymin 20.22 desmolaasipuutokseen ja steroidihormonien puutteeseen. Selviytymisen sattuessa lapselle kehittyy vaikea lisämunuaisten vajaatoiminta ja seksuaalisen kehityksen estyminen;
- synnynnäinen lisämunuaisten liikakasvu, joka johtuu 3β-hydroksisteroididehydrogenaasin puutteesta ja vakavasta suolan menetyksestä. Tytöillä havaitaan joskus miespuolisen tyypin mukaisesti muodostuneita ulkoisia sukupuolielimiä kohdunsisäisen kehityksen aikana tapahtuvan miespuolisen sukupuolihormonien aktiivisen tuotannon vuoksi. Pojat voivat kehittyä naispuolisen fenotyypin mukaan tai heillä voi olla sukupuolisen erilaistumisen häiriöitä;
- diffuusi hyperplasian alatyyppi (17α-hydroksylaasin puutos) – diagnosoidaan hyvin harvoin. Patologialle on ominaista glukokortikoidien ja lisääntymisjärjestelmän hormonien puutteen kliiniset ilmenemismuodot. Lapset kärsivät alhaisesta verenpaineesta ja hypokalemiasta, jotka liittyvät riittävän määrän kaliumionien puutteeseen. Tytöillä tälle taudille on ominaista viivästynyt murrosikä ja pojilla pseudohermafroditismin merkit;
- Diffuusi tyyppinen hyperplasia 21-hydroksylaasin puutteella viittaa yksinkertaisiin virilisoiviin muotoihin.
Diagnostiikka lisämunuaisen liikakasvu
Diagnostisiin toimenpiteisiin kuuluvat kliininen tutkimus, laboratoriokokeet (kliinisen, hormonaalisen ja biokemiallisen kuvan antaminen), instrumentaalinen ja patomorfologinen tutkimus. Lisämunuaisten toiminnallisten indikaattoreiden määrittämiseen tarkoitettuihin tutkimusmenetelmiin kuuluu tiedon hankkiminen hormonien ja niiden metaboliittien pitoisuuksista virtsassa ja veressä sekä tiettyjen toiminnallisten testien suorittaminen.
Lisämunuaisten liikakasvun laboratoriodiagnostiikkaan kuuluu kaksi menetelmää – entsyymi-immunomääritys (EIA) ja radioimmunomääritys (RIA). Ensimmäinen menetelmä mittaa hormonien määrää veriseerumissa ja toinen menetelmä vapaan kortisolin esiintymisen virtsassa ja kortisolin esiintymisen veressä. RIA:ssa, tutkimalla veriplasmaa, voidaan määrittää aldosteronin määrä ja reniinin esiintyminen. 11-hydroksikortikosteroidien inkluusioiden indikaattorit antavat tietoa lisämunuaisten glukokortikoiditoiminnasta. Androgeenisen ja osittain glukokortikoidikomponentin toimintaa voidaan arvioida vapaan dehydroepiandrosteronin erittymisen perusteella virtsaan. Toiminnallisista testeistä käytetään deksametasonitestejä, jotka auttavat erottamaan lisämunuaisten liikakasvun tai kasvainprosessit kliinisiltä oireiltaan samankaltaisista tiloista.
Lisämunuaisten liikakasvua tutkitaan röntgenmenetelmillä: tomografialla, aortta- ja angiografialla. Nykyaikaisimpia diagnostisia menetelmiä ovat ultraääni, tietokonetomografia, magneettikuvaus ja radionuklidiskannaus, jotka antavat käsityksen lisämunuaisen koosta ja muodosta. Joissakin tilanteissa voi olla tarpeen suorittaa imupunktio, joka tehdään ohuella neulalla ultraäänen ja tietokonetomografian valvonnassa yhdessä sytologisen tutkimuksen kanssa.
Mitä on tutkittava?
Kuinka tarkastella?
Mitä testejä tarvitaan?
Differentiaalinen diagnoosi
Lisämunuaisten hyperplasia erilaistuu heti syntymän jälkeen tai ensimmäisinä elinvuosina, useammin patologia havaitaan tyttövauvoilla. Tärkeä rooli annetaan taudin varhaiselle diagnosoinnille, koska pitkälle edenneellä prosessilla on epäsuotuisin vaikutus kaikkiin kehon järjestelmiin - ruoansulatus-, hermosto-, verisuoni- jne.
Kuka ottaa yhteyttä?
Hoito lisämunuaisen liikakasvu
Hoitotaktiikat rajoittuvat enimmäkseen hormonaalisten lääkkeiden ottamista koskevan hoito-ohjelman laatimiseen. Ei ole mahdollista todistaa tietyn aineiden tai niiden yhdistelmien käyttöönotto-ohjelman etua. Pääasiassa määrätään glukokortikoideja - hydrokortisonia, deksametasonia, prednisolonia, kortisoniasetaattia ja erilaisia lääkeyhdistelmiä. Lisäksi lisämunuaisten liikakasvun hoito on mahdollista kahdella tai kolmella yhtä suurella hormonaalisten lääkkeiden annoksella päivässä sekä yleisellä annostuksella aamulla tai iltapäivällä. Suolanpuutosoireyhtymää sairastaville lapsille suositellaan mineralokortikoideja ja samanaikaista päivittäisen suolan saannin lisäämistä 1-3 grammaan. Toissijaisten seksuaalisten ominaisuuksien muodostumisen stimuloimiseksi murrosikäisille tytöille määrätään estrogeeneja ja pojille androgeeneja.
Vaikea lisämunuaisten liikakasvu vaatii kirurgista toimenpidettä. Leikkaukset ovat tarpeen, kun havaitaan välityypin ulkoisia sukupuolielimiä. Sukupuoliominaisuuksien korjaus geneettisen sukupuolen mukaisesti suoritetaan mieluiten pienen potilaan ensimmäisenä elinvuotena, edellyttäen, että lapsen tila on vakaa.
Lisämunuaisen nodulaarisen hyperplasian hoito
Lisämunuaisen nodulaarisen hyperplasian pääasiallinen hoito on sairastuneen lisämunuaisen kirurginen poisto. Leikkaukset, joissa muuttunut lisämunuainen säilyy (resektio, enukleaatio jne.), pidetään tehottomina usein toistuvien uusiutumisten vuoksi.
Nykyaikaisista minimaalisesti invasiivisista kirurgisista menetelmistä laparoskooppinen lisämunuaisten poisto erottuu edukseen. Endoskooppinen tekniikka on turvallinen ja käytännöllinen. Ekstraperitoneaalinen lisämunuaisten poisto ansaitsee erityistä huomiota, sillä se vaatii kirurgilta enemmän taitoa ja toisaalta potilaat sietävät sitä paremmin. Tällaisen kirurgisen toimenpiteen jälkeen sairaalasta kotiutuminen on mahdollista muutamassa päivässä ja muutamassa viikossa potilas palaa täyteen elämään. Laparoskopian etuihin kuuluvat arpipinnan puuttuminen ja lannealueen lihaskorsetin heikkeneminen.
Lisämunuaisen poisto lisää jäljelle jääneen terveen elimen kuormitusta, minkä vuoksi hormonikorvaushoito on aloitettava koko elämän ajaksi. Endokrinologi määrää sopivan hoidon, jota tarvittaessa säädetään ja jota seurataan jatkuvasti. Lisämunuaisten poiston jälkeen fyysinen ja henkinen rasitus tulee minimoida ja alkoholi ja unilääkkeet unohtaa.
Synnynnäisen lisämunuaisten liikakasvun hoito
Virilisoivan tyypin synnynnäinen lisämunuaisten hyperplasia on hoidettavissa kortisolilla, kortisonilla tai vastaavilla synteettistä alkuperää olevilla aineilla. Hoito suoritetaan jatkuvasti seuraamalla 17-ketosteroidien päivittäistä pitoisuutta ikärajan mukaisesti.
Synnynnäistä lisämunuaisten liikakasvua hoidetaan usein lihaksensisäisillä kortisoni-injektioilla. Alkuannosta säädetään aivolisäkkeen adrenokortikotrooppisen toiminnan hillitsemiseksi:
- alle 2-vuotiaat lapset - 25 mg/vrk;
- vanhemmille lapsille ja aikuisille – 50–100 mg/vrk.
Hoidon kesto vaihtelee 5–10 päivästä, minkä jälkeen annetun kortisonin määrää vähennetään tukevaan toimintoon. On mahdollista, että annostus pysyy samana, mutta injektioiden tiheys muuttuu (3–4 päivän välein).
Kortisonin suun kautta otettava annos jaetaan 3–4 kertaa päivässä otettaviin annoksiin. Halutun vaikutuksen saavuttamiseksi tarvitaan kaksi tai jopa neljä kertaa enemmän tablettiainetta verrattuna nestemäiseen injektioliuokseen.
Kortisoni on tarkoitettu vauvoille, kun taas prednisolonia käytetään onnistuneesti suun kautta vanhemmille lapsille ja aikuisille potilaille. Aloitusannos, joka vähentää 17-ketosteroidien tuotantoa hyväksyttävälle tasolle, on 20 mg vuorokaudessa. Noin viikon kuluttua lääkkeen määrä vähennetään 7–12 mg:aan vuorokaudessa.
Aktiivisimmilla glukokortikoidilääkkeillä, kuten deksametasonilla ja triamsinolonilla, ei ole ainoastaan etuja perinteiseen hoitoon verrattuna, vaan niillä on myös voimakkaita sivuvaikutuksia - psykoosi, hypertrikoosi, hyperkorttismin ilmentymät jne.
Ennaltaehkäisy
Lisämunuaisten liikakasvun esiintyminen suvussa on altistava tekijä geneetikon vastaanotolle. Prenataalidiagnostiikassa havaitaan useita synnynnäisiä lisämunuaisten kuorikerroksen patologioita. Lääkärin lausunto laaditaan raskauden kolmen ensimmäisen kuukauden aikana istukkanäytteen tulosten perusteella. Raskauden jälkipuoliskolla diagnoosi vahvistetaan tutkimalla lapsiveden hormonitasot, esimerkiksi 17-hydroksiprogesteronitasot.
Lisämunuaisten hyperplasian ehkäisyyn kuuluvat säännölliset tutkimukset, mukaan lukien vastasyntyneiden seulontatestaus, joka mahdollistaa vauvan kantapäästä otetun kapillaariveren tutkimuksen perusteella synnynnäisen hyperplasian muodon määrittämisen.
Joten useimmissa tapauksissa ennaltaehkäisevät toimenpiteet koskevat vain tulevia vanhempia, joiden tulisi:
- suhtaudu tietoisesti raskauden suunnitteluun;
- perusteellinen tutkimus mahdollisten tartuntatautien varalta;
- poistaa uhkaavat tekijät – myrkyllisten aineiden ja säteilyn vaikutukset;
- käy geneetikon vastaanotolla, jos suvussa on aiemmin diagnosoitu lisämunuaisten liikakasvua.
Ennuste
Hyperplastisia muutoksia havaitaan useimmiten molemmissa lisämunuaisissa. Lisämunuaisten tilavuuden kasvu johtaa hormonitasojen nousuun.
Lisämunuaisten hyperplasia aiheuttaa joitakin sairauksia:
- Itsenko-Cushingin oireyhtymä - visuaalisesti diagnosoitu lihavuudella, johon liittyy ylävartalon kasvu ja kasvojen turvotus ("kuunmuotoiset"), samalla kun lihasrakenteet ja dermis surkastuvat. Oireyhtymälle on ominaista hyperpigmentaatio, akne ja runsas karvankasvu. Sen lisäksi, että vaurioituneen ihon paranemisessa on ongelmia, on häiriöitä tuki- ja liikuntaelimistössä, verenpaineen heilahteluja havaitaan, sukupuolielinten ja hermoston häiriöitä havaitaan;
- Connin tauti - ei ilmene ulkoisesti, liittyy kaliumin poistumiseen kehosta ja natriumin kertymiseen. Tämän seurauksena nestettä kertyy, mikä lisää aivohalvauksen riskiä, aiheuttaa herkkyyden heikkenemistä, johtaa kramppeihin ja raajojen tunnottomuuteen.
Miesten liikakasvua hoidetaan lääkkeillä murrosiän loppuun asti, naispotilaiden hormonihoito suoritetaan koko elämän ajan. Lisämunuaisten liikakasvua sairastaville naisille suositellaan säännöllisiä tutkimuksia, pakollista raskaussuunnittelua ja synnytyksen seurantaa.
Aikuisuudessa lisämunuaisten liikakasvun ennuste on suotuisa radikaalin kirurgisen hoidon tapauksessa.Joissakin tapauksissa jatkuva lääkärin seuranta ja säännöllinen hormonihoito riittävät potilaan tilan vakauttamiseksi ja elämänlaadun parantamiseksi.
 [ 46 ]
[ 46 ]

