
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Keratoderma: syyt, oireet, diagnoosi, hoito
Lääketieteen asiantuntija
Viimeksi tarkistettu: 07.07.2025
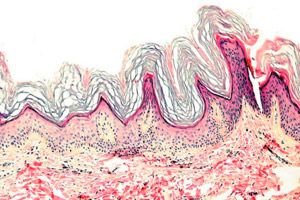
Keratoderma on dermatoosien ryhmä, joille on ominaista keratinisaatioprosessin häiriintyminen - liiallinen sarveiskudoksen muodostuminen pääasiassa kämmeniin ja jalkapohjiin.
Taudin syitä ja patogeneesiä ei ole täysin selvitetty. Tutkimukset ovat osoittaneet, että keratodermat johtuvat keratiini 6:ta, 9:tä ja 16:ta koodaavien geenien mutaatioista. A-vitamiinin puutos, hormonaaliset toimintahäiriöt, pääasiassa sukupuolirauhasten, sekä bakteeri- ja virusinfektiot ovat merkittäviä patogeneesissä. Ne ovat yksi perinnöllisten sairauksien ja sisäelinten kasvainten (parapsoriaattinen keratoderma) oireista.
Oireet. Keratodermatyypeistä erotetaan diffuusi (Unna-Tostin keratoderma, Meledan keratoderma, Papillon-Lefevren keratoderma, silpova keratoderma ja oireyhtymät, joissa diffuusi keratoderma on yksi pääoireista) ja fokaalinen (levitetty täpläkeratoderma Fischer-Buschke, Kostin akrokeratoelastoidoosi, Bruhauer-Franzesthesin rajoittunut keratoderma, Fuchsin lineaarinen keratoderma jne.) keratoderma.
Winy-Tost-keratoderma (synonyymit: synnynnäinen kämmenten ja jalkapohjien iktyoosi, Winy-Tostin oireyhtymä) periytyy autosomaalisesti dominanttisti. Kämmenten ja jalkapohjien (joskus vain jalkapohjien) ihossa esiintyy diffuusia liikakeratinisaatiota, joka kehittyy kahden ensimmäisen elinvuoden aikana. Ihon patologinen prosessi alkaa kämmenten ja jalkapohjien ihon lievällä paksuuntumisella, joka muodostuu vaaleanpunaisen eryteemakaistaleen muodossa terveen ihon reunalla. Ajan myötä niiden pinnalle ilmestyy sileitä, kellertäviä sarveiskerroksia. Leesio leviää harvoin ranteiden tai sormien selkäpuolelle. Joillakin potilailla voi muodostua pinnallisia tai syviä halkeamia ja havaitaan paikallista hyperhidroosia. Kirjoittajan havaitsemalla potilaalla, äidin puoleisella sedällä, veljellä ja pojalla, oli Winy-Tost-keratoderma.
Kuvataan tapauksia, joissa Winy-Tost-keratodermassa on vaurioitunut kynsiä (paksuuntumista), hampaita ja hiuksia yhdessä erilaisten luuston poikkeavuuksien ja sisäelinten, hermoston ja umpieritysjärjestelmien patologioiden kanssa.
Histopatologia. Histologisessa tutkimuksessa havaitaan huomattavaa hyperkeratoosia, granuloosia, akantoosia ja pieniä tulehdusinfiltraatteja ihon yläosassa. Erotusdiagnoosi. Tauti on erotettava muista keratodermatyypeistä.
Meleda keratoderma (synonyymit: Meledan tauti, synnynnäinen etenevä akrokeratooma, Siemensin kämmenten ja jalkapohjien transgradientti keratoosi, Kogoyn perinnöllinen kämmenten ja jalkapohjien etenevä keratoosi) periytyy autosomaalisesti peittyvästi. Tälle keratodermamuodolle on ominaista paksut, kellertävänruskeat sarveiskerrokset, joissa on syviä halkeamia. Leesion reunoilla näkyy useita millimetriä leveä violetinvioletti reunus. Prosessi leviää tyypillisesti käsien ja jalkojen takaosaan, kyynärvarsiin ja sääriin. Useimmilla potilailla esiintyy paikallista hyperhidroosia. Tässä yhteydessä kämmenten ja jalkapohjien pinta kostuu hieman ja peittyy mustiin pisteisiin (hikirauhasten tiehyet).
Tauti voi kehittyä 15–20 vuoden ikään mennessä. Kynnet paksuuntuvat ja muuttuvat epämuodostuneiksi.
Histopatologia. Histologisessa tutkimuksessa paljastuu hyperkeratoosi, joskus akantoosi, ja krooninen tulehdusinfiltraatti nystydermiksessä.
Erotusdiagnoosi. Melela keratoderma on erotettava Unna-Tost-keratodermasta.
Keratoderma Papillon-Lefevre (synonyymi: kämmenten ja jalkapohjien hyperkeratoosi parodontiitilla) periytyy autosomaalisesti peittyvästi.
Tauti ilmenee 2.–3. elinvuodella. Taudin kliininen kuva on samanlainen kuin Melelan taudissa. Lisäksi tyypillisiä ovat hampaiden muutokset (maito- ja pysyvien hampaiden puhkeamisen poikkeavuudet, joihin liittyy karieksen kehittymistä, ientulehdus, nopeasti etenevä parodontiitti ja ennenaikainen hampaiden menetys).
Histopatologia. Histologisessa tutkimuksessa havaitaan kaikkien epidermiksen kerrosten, erityisesti sarveiskerroksen, paksuuntumista ja merkityksettömiä lymfosyyttien ja histiosyyttien soluryppäitä dermiksessä.
Erotusdiagnoosi. Tauti tulee erottaa muista keratodermoista. Tärkeä erottava piirre on tyypillinen hammassairaus, jota ei esiinny muissa perinnöllisissä diffuuseissa keratodermoissa.
Keratoderma mutilans (synonyymit: Fonwinkelin oireyhtymä, perinnöllinen silpova keratooma) on diffuusi keratoderma, joka periytyy autosomaalisesti dominanttisti. Se kehittyy toisena elinvuotena ja sille on ominaista diffuusi sarveiskerrostumien esiintyminen kämmenten ja jalkapohjien iholla sekä liikahikoilu. Ajan myötä sormiin muodostuu napanuoramaisia uurteita, jotka johtavat kontraktuuroihin ja sormien spontaaniin amputaatioon. Follikulaarista keratoosia esiintyy kädenselässä sekä kyynär- ja polvinivelten alueella. Kynsilevyt muuttuvat (usein kuin kellon lasit). On kuvattu hypogonadismia, rubiinikarvanlähtöä, kuulon heikkenemistä ja pakyonykiaa.
Histopatologia. Histologisessa tutkimuksessa paljastuu vaikea hyperkeratoosi, granuloosi, akantoosi ja pieniä tulehdusinfiltraatteja dermiksessä, jotka koostuvat lymfosyyteistä ja histiosyyteistä.
Erotusdiagnoosi. Erotettaessa silpovaa keratodermaa muista diffuusin keratoderman muodoista on ensinnäkin otettava huomioon silpomisen vaikutus, joka ei ole tyypillinen muille muodoille. Kaikkien diffuusin keratoderman muotojen erotusdiagnoosia suoritettaessa on muistettava, että se voi olla yksi useiden perinnöllisten oireyhtymien pääoireista.
Hoito. Neotigazone on tarkoitettu keratoderman yleishoitoon. Lääkkeen annos riippuu prosessin vakavuudesta ja on 0,3–1 mg/kg potilaan painoa. Neotigazonen puuttuessa A-vitamiinia suositellaan annoksella 100–300 000 mg päivässä pitkäaikaisesti. Ulkoisesti käytetään aromaattisia retinoideja, keratolyyttisiä ja steroidisia aineita sisältäviä voiteita.
Mikä häiritsee sinua?
Mitä on tutkittava?
Kuinka tarkastella?


 [
[