
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Mitraalin ahtauma
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
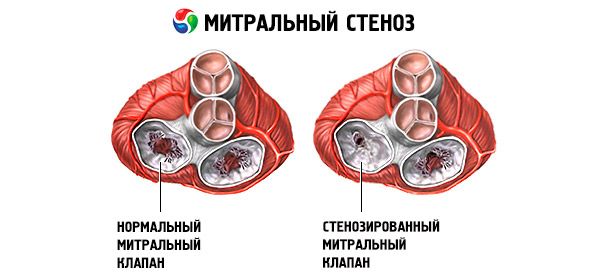
Mitraalistenoosi on mitraaliläpän aukon ahtauma, joka estää veren virtauksen vasemmasta eteisestä vasempaan kammioon. Yleisin syy on reumakuume. Oireet ovat samat kuin sydämen vajaatoiminnassa. Avautumisääni ja diastolinen sivuääni määritetään objektiivisesti. Diagnoosi varmistetaan fyysisellä tutkimuksella ja sydämen kaikukuvauksella. Ennuste on suotuisa. Mitraalstenoosin lääkehoitoon kuuluvat diureetit, beetasalpaajat tai sydämen sykettä hidastavat kalsiumkanavasalpaajat ja antikoagulantit. Vakavampien mitraalistenoosien kirurginen hoito koostuu pallovalvulotomiasta, kommissurotomiasta tai läpän vaihdosta.
Epidemiologia
Lähes aina mitraaliläpän ahtauma on seurausta akuutista reumakuumeesta. Esiintyvyys vaihtelee merkittävästi: kehittyneissä maissa havaitaan 1-2 tapausta 100 000 asukasta kohden, kun taas kehitysmaissa (esimerkiksi Intiassa) reumaattisia mitraaliläpän vikoja havaitaan 100-150 tapauksessa 100 000 asukasta kohden.
Syyt mitraalistenoosi
Mitraalistenoosi on lähes aina seurausta akuutista reumakuumeesta (RF). Eristettyä, "puhdasta" mitraalistenoosia esiintyy 40 %:lla kaikista reumaattisesta sydänsairaudesta kärsivistä potilaista; toisissa tapauksissa siihen liittyy muiden läppävian aiheuttamaa vajaatoimintaa ja vaurioita. Harvinaisia mitraalistenoosin syitä ovat reumaattiset sairaudet (nivelreuma, systeeminen lupus erythematosus) ja mitraaliläpän kalkkeutuminen.
Synnyssä
Reumaattisessa mitraaliläpän ahtaumassa esiintyy läppäreikien tiivistymistä, fibroosia ja kalkkeutumista sekä kommissuurien suuntaista luutumista, johon usein liittyy jänteitä. Normaalisti mitraaliläpän aukon pinta-ala on 4–6 cm2 ja paine vasemmassa eteisessä ei ylitä 5 mmHg. Kun vasen eteis-kammioaukko kapenee 2,5 cm2 :iin, normaali verenvirtaus vasemmasta eteisestä vasempaan kammioon estyy ja läppäpainegradientti alkaa kasvaa. Seurauksena vasemman eteisen paine nousee 20–25 mmHg:iin. Tuloksena oleva painegradientti vasemman eteisen ja vasemman kammion välillä edistää veren virtausta kaventuneen aukon läpi.
Stenoosin edetessä mitraaliläpän painegradientti kasvaa, mikä auttaa ylläpitämään diastolista verenvirtausta läpän läpi. Gorlinin kaavan mukaan mitraaliläpän pinta-ala (5MC) määräytyy mitraaligradientin (MG) ja mitraaliverenvirtauksen (MBF) arvojen perusteella:
BMK - MK/37.7 • ∆DM
Mitraaliläpän vikojen tärkein hemodynaaminen seuraus on keuhkoverenkierron (PC) ruuhkautuminen. Vasemman eteisen paineen kohtuullisella nousulla (enintään 25–30 mmHg) verenvirtaus PC:ssä estyy. Paine keuhkolaskimoissa kasvaa ja siirtyy kapillaarien kautta keuhkovaltimoon, mikä johtaa laskimoperäisen (tai passiivisen) keuhkoverenpainetaudin kehittymiseen. Kun vasemman eteisen paine nousee yli 25–30 mmHg, keuhkokapillaarien repeämisen ja alveolaarisen keuhkopöhön kehittymisen riski kasvaa. Näiden komplikaatioiden ehkäisemiseksi keuhkoarterioleissa tapahtuu suojaava refleksispasmi. Seurauksena veren virtaus oikeasta kammiosta solukapillaareihin vähenee, mutta paine keuhkovaltimon sisällä nousee jyrkästi (kehittyy valtimoperäinen eli aktiivinen keuhkoverenpainetauti).
Taudin alkuvaiheissa paine keuhkovaltimon sisällä nousee vain fyysisen tai emotionaalisen stressin aikana, jolloin veren virtauksen keuhkovaltimossa pitäisi kasvaa. Taudin myöhemmille vaiheille on ominaista korkeat painearvot keuhkovaltimon sisällä jopa levossa ja vielä suurempi nousu rasituksessa. Pitkäaikaiseen pulmonaalihypertensioon liittyy proliferatiivisten ja skleroottisten prosessien kehittyminen keuhkovaltimon arteriolien seinämässä, jotka vähitellen tuhoutuvat. Vaikka valtimoverenpainetaudin esiintymistä voidaan pitää kompensoivana mekanismina kapillaariverenkierron vähenemisen vuoksi, myös keuhkojen diffuusiokapasiteetti laskee jyrkästi, erityisesti rasituksessa, eli hypoksemiasta johtuvan pulmonaalihypertension etenemismekanismi aktivoituu. Alveolaarinen hypoksia aiheuttaa keuhkojen vasokonstriktiota suorilla ja epäsuorilla mekanismeilla. Hypoksian suora vaikutus liittyy verisuonten sileiden lihassolujen depolarisaatioon (jonka välittää kaliumkanavien toiminnan muutos solukalvoissa) ja niiden supistumiseen. Epäsuora mekanismi sisältää endogeenisten välittäjäaineiden (kuten leukotrieenien, histamiinin, serotoniinin, angiotensiini II:n ja katekoliamiinien) vaikutuksen verisuonen seinämään. Krooninen hypoksemia johtaa endoteelin toimintahäiriöön, johon liittyy endogeenisten relaksoivien tekijöiden, kuten prostasykliinin, prostaglandiini E2:n ja typpioksidin, tuotannon väheneminen. Pitkäaikainen endoteelin toimintahäiriö johtaa keuhkoverisuonten tuhoutumiseen ja endoteelivaurioihin, mikä puolestaan johtaa lisääntyneeseen veren hyytymiseen, sileiden lihassolujen lisääntymiseen ja trombien muodostumiseen in situ sekä tromboottisten komplikaatioiden riskin lisääntymiseen, mikä johtaa krooniseen posttromboottiseen keuhkoverenpainetautiin.
Mitraaliläpän vikojen, mukaan lukien mitraalistenoosin, yhteydessä esiintyvän keuhkoverenpainetaudin syyt ovat:
- paineen passiivinen siirtyminen vasemmasta eteisestä keuhkolaskimojärjestelmään;
- keuhkovaltimoiden kouristus vastauksena lisääntyneeseen paineeseen keuhkolaskimoissa;
- pienten keuhkoverisuonten seinämien turvotus;
- keuhkoverisuonten tuhoutuminen endoteelivaurioilla.
Mitraalien ahtauman etenemismekanismi on edelleen epäselvä. Useat kirjoittajat pitävät tärkeimpänä tekijänä ajankohtaista läppätulehdusta (usein subkliinistä), kun taas toiset pitävät johtavana tekijänä läppärakenteiden traumatisoitumista turbulenttisen verenkierron seurauksena, jolloin venttiileille kertyy tromboottisia massoja, jotka aiheuttavat mitraaliläpän aukon kaventumisen.
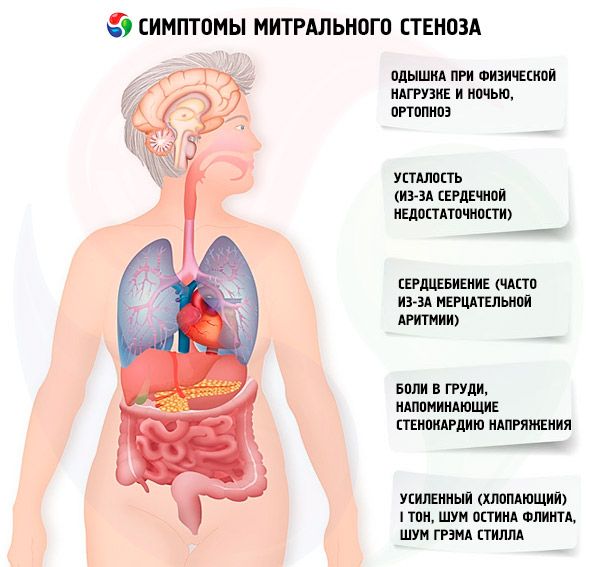
Oireet mitraalistenoosi
Mitraalistenoosin oireet korreloivat huonosti taudin vaikeusasteen kanssa, koska useimmissa tapauksissa patologia etenee hitaasti ja potilaat vähentävät aktiivisuuttaan huomaamattaan. Monilla potilailla ei ole kliinisiä oireita ennen raskautta tai eteisvärinän kehittymistä. Alkuperäiset oireet ovat yleensä sydämen vajaatoiminnan oireita (hengenahdistus rasituksessa, ortopnea, paroksysmaalinen yöllinen hengenahdistus, väsymys). Ne ilmenevät yleensä 15–40 vuotta reumakuumejakson jälkeen, mutta kehitysmaissa oireita voi esiintyä jopa lapsilla. Paroksysmaalinen tai jatkuva eteisvärinä pahentaa olemassa olevaa diastolista toimintahäiriötä aiheuttaen keuhkopöhöä ja akuuttia hengenahdistusta, jos kammiosykettä ei saada riittävästi hallintaan.
Eteisvärähtely voi ilmetä myös sydämentykytyksinä; 15 %:lla potilaista, jotka eivät saa antikoagulantteja, tämä aiheuttaa systeemisen embolian ja raajan iskemian tai aivohalvauksen.
Harvinaisempia oireita ovat pienten keuhkosuonten repeämisestä johtuva hemoptyysi ja keuhkopöhö (etenkin raskauden aikana, kun veren tilavuus kasvaa); dysfonia, joka johtuu vasemman kurkunpään hermon puristumisesta laajentuneen vasemman eteisen tai keuhkovaltimon vuoksi (Ortnerin oireyhtymä); keuhkovaltimon hypertension ja oikean kammion vajaatoiminnan oireet.
Mitraalistenoosin ensimmäiset oireet
Jos mitraaliläpän aukon pinta-ala on >1,5 cm2 , oireet voivat olla poissa, mutta transtraalisen verenkierron lisääntyminen tai diastolisen täyttymisajan lyheneminen johtavat vasemman eteisen paineen jyrkkään nousuun ja oireiden ilmaantumiseen. Dekompensaation laukaisevat tekijät: fyysinen rasitus, emotionaalinen stressi, eteisvärinä, raskaus.
Mitraalistenoosin ensimmäinen oire (noin 20 %:lla tapauksista) voi olla embolinen tapahtuma, useimmiten aivohalvaus, johon liittyy pysyvän neurologisen vajeen kehittyminen 30–40 %:lla potilaista. Kolmasosa tromboembolioista kehittyy kuukauden kuluessa eteisvärinän kehittymisestä, kaksi kolmasosaa ensimmäisen vuoden aikana. Embolian lähde on yleensä vasemmassa eteisessä, erityisesti sen lisäkkeessä, sijaitsevat trombit. Aivohalvausten lisäksi pernan, munuaisten ja ääreisvaltimoiden emboliat ovat mahdollisia.
Sinusrytmissä embolian riski määräytyy seuraavien tekijöiden perusteella:
- ikä;
- vasemman eteisen tromboosi;
- mitraaliläpän aukon alue;
- samanaikainen aortan vajaatoiminta.
Pysyvän eteisvärinän tapauksessa embolian riski kasvaa merkittävästi, erityisesti jos potilaalla on aiemmin ollut samanlaisia komplikaatioita. Myös vasemman eteisen spontaania varjoaineen tehostumista transesofageaalisen sydämen kaikukuvauksen aikana pidetään systeemisen embolian riskitekijänä.
Kun paine keuhkoahtaumatautipesäkkeessä (ICC) nousee (erityisesti passiivisen keuhkoverenpainetaudin vaiheessa), fyysisen rasituksen aikana ilmenee hengenahdistusta. Stenoosin edetessä hengenahdistusta esiintyy pienemmillä kuormituksilla. On muistettava, että hengenahdistusvalitukset voivat puuttua jopa epäilemättömässä keuhkoverenpainetaudissa, koska potilas voi elää istuvaa elämäntapaa tai tiedostamattomasti rajoittaa päivittäistä fyysistä aktiivisuutta. Paroksysmaalinen yöllinen hengenahdistus ilmenee veren pysähtymisenä ICC:ssä potilaan makuuasennossa interstitiaalisen keuhkoödeeman ja verenpaineen jyrkän nousun seurauksena ICC:n verisuonissa. Keuhkokapillaarien paineen nousun ja plasman ja punasolujen tihkumisen vuoksi alveolien luumeniin voi kehittyä hemoptyysiä.
Potilaat valittavat usein lisääntynyttä väsymystä, sydämentykytysoireita ja epäsäännöllisiä sydämenlyöntejä. Ohimenevää äänen käheyttä (Ortnerin oireyhtymä) voidaan havaita. Tämä oireyhtymä johtuu laajentuneen vasemman eteisen aiheuttamasta hermon paluuliikkeen puristumisesta.
Mitraalien ahtaumaa sairastavilla potilailla esiintyy usein angina pectorista muistuttavia rintakipuja. Todennäköisimmät syyt ovat keuhkoverenpainetauti ja oikean kammion hypertrofia.
Vaikeassa dekompensaatiossa voi esiintyä facies mitralis (sinertävän vaaleanpunainen puna poskissa, johon liittyy pienentynyt ejektiofraktio, systeeminen vasokonstriktio ja oikeanpuoleinen sydämen vajaatoiminta), epigastrinen pulsaatio ja oikean kammion sydämen vajaatoiminnan merkkejä.
 [ 21 ]
[ 21 ]
Tarkastus ja kuuntelu
Tarkastelussa ja tunnustelussa voidaan havaita erilliset sydänäänet I (S1) ja II (S2). S1 on parhaiten tunnusteltavissa kärjestä ja S2 rintalastan vasemmasta yläreunasta. S3:n (P) keuhkokomponentti vastaa impulssista ja on seurausta keuhkovaltimon hypertensiosta. Näkyvä oikean kammion pulsaatio, joka tunnustellaan rintalastan vasemmasta reunasta, voi liittyä kaulalaskimoiden laajenemiseen, jos potilaalla on keuhkovaltimon hypertensio ja kehittyy oikean kammion diastolinen toimintahäiriö.
Mitraalien ahtaumassa apikaalinen impulssi on useimmiten normaali tai alentunut, mikä heijastaa vasemman kammion normaalia toimintaa ja sen tilavuuden pienenemistä. Tunnusteltavissa oleva ensimmäinen sävy sydämen etuosassa osoittaa mitraaliläpän etummaisen läppäläppän säilyneen liikkuvuuden. Kellanruskeassa asennossa diastolinen vapina voidaan palpoida. Keuhkoverenpainetaudin kehittyessä rintalastan oikealla reunalla havaitaan sydänimpulssi.
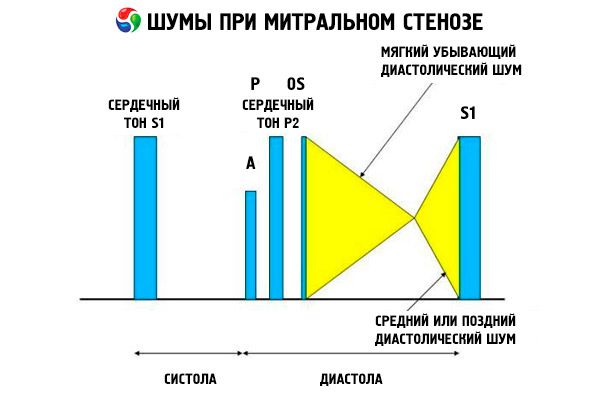
Mitraalistenoosin auskultatorinen kuva on varsin tyypillinen ja sisältää seuraavat merkit:
- vahvistettu (taputtava) ensimmäinen sävy, jonka voimakkuus vähenee stenoosin edetessä;
- mitraaliläpän avautumisääni toisen äänen jälkeen, joka häviää läpän kalkkeutumisen myötä;
- diastolinen sivuääni, jonka voimakkuus on huipulla (mesodiastolinen, presystolinen, pandiastolinen), jota on kuunneltava vasemmalta kyljeltä katsottuna.
Auskultaatiossa havaitaan voimakas S1-ääni, jonka aiheuttaa ahtautuneen mitraaliläpän kärkien äkillinen sulkeutuminen, kuin "paisuva" purje; tämä ilmiö kuuluu parhaiten läppävivun kärjessä. Myös haljennut S ja suurentunut P kuuluvat yleisesti keuhkovaltimon hypertension vuoksi. Selkein ääni on vasempaan kammioon (LV) avautuvien kärkien varhainen diastolinen napsahdus, joka on voimakkain rintalastan vasemmalla alareunalla. Siihen liittyy matala, crescendoa jyrisevä diastolinen sivuääni, joka kuuluu parhaiten suppilonmuotoisella stetoskoopilla sydämen kärjessä (tai tunnusteltavan apikaalisen impulssin yli) uloshengityksen lopussa, kun potilas makaa vasemmalla kyljellä. Avautumisääni voi olla hiljainen tai puuttua kokonaan, jos mitraaliläppä on kovetettu, fibroottinen tai paksuuntunut. Naksahdus liikkuu lähemmäs P:tä (mikä pidentää sivuäänen kestoa) mitraaliläppästenoosin vaikeusasteen ja vasemman eteisen paineen noustessa. Diastolinen sivuääni voimistuu Valsalvan liikkeen yhteydessä (kun veri virtaa vasempaan eteiseen), rasituksen jälkeen sekä kyykistyessä ja kättelyssä. Se voi olla vähemmän voimakasta, jos suurentunut oikea kammio siirtää vasemman kammion taaksepäin ja kun muut sairaudet (keuhkovaltimoiden hypertensio, oikeanpuoleinen läppäsairaus, eteisvärinä, jossa kammioiden lyöntitiheys on nopea) vähentävät verenvirtausta mitraaliläpän läpi. Presystolinen sivuääni voimistuu johtuen mitraaliläpän aukon kaventumisesta vasemman kammion supistumisen aikana, mitä tapahtuu myös eteisvärinässä, mutta vasta lyhyen diastolen lopussa, kun vasemman eteisen paine on vielä korkea.
Seuraavat diastoliset sivuäänet voivat liittyä mitraaliläpän ahtauman sivuääneen:
- Graham Stillin sivuääni (pehmeä, laskeva diastolinen sivuääni, joka kuuluu parhaiten rintalastan vasemmalla reunalla ja jonka aiheuttaa keuhkoläppävuoto vaikean keuhkoverenpainetaudin vuoksi);
- Austin-Flintin sivuääni (keski- ja myöhäisdiastolinen sivuääni, joka kuuluu sydämen kärjessä ja jonka aiheuttaa aortan regurgitaatiovirtauksen vaikutuksesta mitraaliläpän läppään), kun reumaattinen sydäntulehdus vaikuttaa mitraali- ja aorttaläppiin.
Mitraalistenoosin sivuääntä jäljitteleviä diastoliseja sivuääniä aiheuttavia sairauksia ovat mitraaliläppävuotojen määrä (johtuen suuresta virtauksesta mitraaliläpän aukon läpi), aortan vuotojen määrä (aiheuttaa Austin-Flintin sivuäänen) ja eteismyksooman määrä (joka aiheuttaa sivuäänen, jonka voimakkuus ja sijainti tyypillisesti muuttuvat jokaisen sydämenlyönnin myötä).
Mitraalistenoosi voi aiheuttaa keuhkosydänsairauden oireita. Klassinen oire facies mitralis (luumunvärinen ihon punoitus malariluun alueella) ilmenee vain, kun sydämen toiminta on heikentynyt ja keuhkoverenpainetauti on vaikea. Facies mitralisin syitä ovat laajentuneet ihoverisuonet ja krooninen hypoksemia.
Joskus mitraaliläpän ahtauman ensimmäiset oireet ovat embolisen aivohalvauksen tai endokardiitin ilmenemismuotoja. Jälkimmäistä esiintyy harvoin mitraaliläpän ahtaumassa, johon ei liity mitraalivuotoa.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Mitraalistenoosin aiheuttaman keuhkoverenpainetaudin kliiniset ilmentymät
Keuhkoverenpainetaudin ensimmäiset oireet ovat epäspesifisiä, mikä vaikeuttaa sen varhaista diagnosointia huomattavasti.
Hengenahdistusta aiheuttavat sekä keuhkoverenpainetauti että sydämen kyvyttömyys lisätä sydämen minuuttitilavuutta rasituksen aikana. Hengenahdistusta esiintyy yleensä sisäänhengitystietä, se on taudin alussa epävakaa ja esiintyy vain kohtalaisen fyysisen rasituksen aikana. Sitten, kun keuhkovaltimon paine nousee, se ilmenee jo minimaalisessa fyysisessä rasituksessa ja voi olla läsnä levossa. Korkeassa keuhkoverenpainetaudissa voi esiintyä kuivaa yskää. On muistettava, että potilaat saattavat tiedostamattomasti rajoittaa fyysistä aktiivisuutta sopeutumalla tiettyyn elämäntapaan, joten hengenahdistusvalitukset ovat joskus poissa, vaikka keuhkoverenpainetauti olisi epäilemättä selvä.
Heikkous, lisääntynyt väsymys - näiden oireiden syitä voivat olla kiinteä sydämen minuuttitilavuus (aorttaan työntyvän veren määrä ei lisäänny fyysisen rasituksen seurauksena), lisääntynyt keuhkoverisuonten vastus sekä perifeeristen elinten ja luustolihasten perfuusion heikkeneminen perifeerisen verenkierron heikkenemisen vuoksi.
Huimaus ja pyörtyminen johtuvat hypoksisesta enkefalopatiasta, ja ne laukaisevat yleensä fyysinen rasitus.
Jatkuva kipu rintalastan takana ja sen vasemmalla puolella johtuu keuhkovaltimon ylikuormituksesta sekä liikakasvuisen sydänlihaksen riittämättömästä verenkierrosta (suhteellinen sepelvaltimoiden vajaatoiminta).
Sydämentykytys ja epäsäännöllinen sydämensyke. Nämä oireet liittyvät usein esiintyvään eteisvärinään.
Veriyskän muodostuminen tapahtuu keuhko-keuhkoputkien anastomoosien repeämisen seurauksena korkean laskimopaineen vaikutuksesta, ja se voi olla myös seurausta lisääntyneestä paineesta keuhkokapillaareissa ja plasman ja punasolujen vuotamisesta alveolien luumeniin. Veriyskän muodostuminen voi olla myös oire keuhkoemboliasta ja keuhkoinfarktista.
Keuhkoverenpainetaudin vakavuuden karakterisoimiseksi käytetään WHO:n ehdottamaa toiminnallista luokitusta verenkiertohäiriöistä kärsiville potilaille:
- luokka I - potilaat, joilla on keuhkoverenpainetauti, mutta fyysistä aktiivisuutta ei rajoiteta. Normaali fyysinen aktiivisuus ei aiheuta hengenahdistusta, heikkoutta, rintakipua tai huimausta;
- luokka II - potilaat, joilla on keuhkoverenpainetauti, mikä johtaa fyysisen aktiivisuuden vähenemiseen. Levossa he tuntevat olonsa mukavaksi, mutta normaaliin fyysiseen aktiivisuuteen liittyy hengenahdistusta, heikkoutta, rintakipua ja huimausta;
- luokka III - potilaat, joilla on keuhkoverenpainetauti, mikä johtaa fyysisen aktiivisuuden huomattavaan rajoittumiseen. Levossa he tuntevat olonsa mukavaksi, mutta lievä fyysinen rasitus aiheuttaa hengenahdistusta, heikkoutta, rintakipua ja huimausta;
- luokka IV - potilaat, joilla on keuhkoverenpainetauti ja jotka eivät pysty suorittamaan mitään fyysistä toimintaa ilman lueteltuja oireita. Hengenahdistusta tai heikkoutta esiintyy joskus jopa levossa, ja epämukavuus lisääntyy vähäisen fyysisen aktiivisuuden myötä.
Mihin sattuu?
Lomakkeet
Mitraalistenoosi luokitellaan vaikeusasteen mukaan (ACC/AHA/ASE 2003 -ohjeistuksen päivitys sydämen kaikukuvauksen kliiniseen sovellukseen).
Mitraalistenoosien luokittelu asteen mukaan
Stenoosin aste |
Mitraaliläpän aukon pinta-ala, cm2 |
Transmitraaligradientti, mmHg |
Systolinen paine keuhkovaltimossa, mmHg |
Helppo |
>1,5 |
<5 |
<30 |
Kohtalainen |
1,0–1,5 |
5–10 |
30–50 |
Raskas |
<1 0 |
>10 |
>50 |
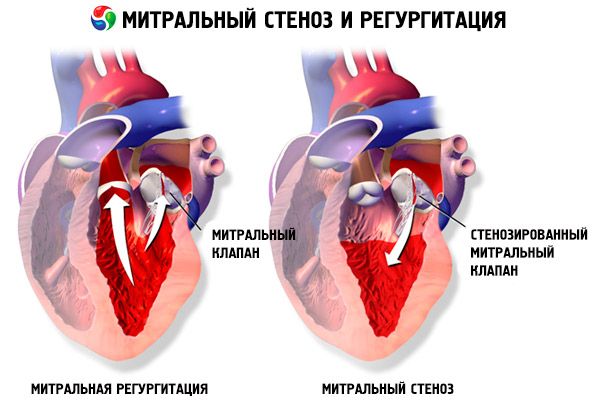
Mitraalien ahtaumassa mitraaliläpän läppäläpät paksuuntuvat ja muuttuvat liikkumattomiksi, ja mitraaliläpän aukko kapenee kommissuurien yhteenkasvamisen vuoksi. Yleisin syy on reumakuume, vaikka useimmat potilaat eivät muista sairastaneensa tätä sairautta. Harvinaisempia syitä ovat synnynnäinen mitraaliläpän ahtauma, infektiivinen endokardiitti, systeeminen lupus erythematosus, eteismyksooma, nivelreuma ja pahanlaatuinen karsinoidioireyhtymä, johon liittyy oikealta vasemmalle suuntautuva eteiskanavan ohitus. Mitraaliregurgitaatio (MR) voi esiintyä samanaikaisesti mitraalistenoosin kanssa, jos läppä ei sulkeudu kokonaan. Monilla reumakuumeesta johtuvaa mitraalistenoosia sairastavilla potilailla esiintyy myös aortan regurgitaatiota.
Normaali mitraaliläpän aukon pinta-ala on 4–6 cm2 . 1–2 cm2:n pinta-ala viittaa keskivaikeaan tai vaikeaan mitraaliläpän ahtaumaan ja aiheuttaa usein kliinisiä oireita rasituksen aikana. Alle 1 cm2:n pinta-ala edustaa kriittistä ahtaumaa ja voi aiheuttaa oireita levossa. Vasemman eteisen koko ja paine kasvavat asteittain mitraaliläpän ahtauman kompensoimiseksi. Myös keuhkolaskimo- ja kapillaaripaineet kasvavat ja voivat aiheuttaa sekundaarisen keuhkoverenpainetaudin, mikä johtaa oikean kammion vajaatoimintaan sekä trikuspidaali- ja keuhkovuotoon. Patologian etenemisnopeus vaihtelee.
Vasemman eteisen laajentumiseen liittyvien läppien patologia altistaa eteisvärinän (AF) ja tromboembolian kehittymiselle.
Diagnostiikka mitraalistenoosi
Alustava diagnoosi tehdään kliinisesti ja vahvistetaan sydämen kaikukuvauksella. Kaksiulotteinen sydämen kaikukuvaus antaa tietoa läppäventtiilien kalkkeutumisasteesta, vasemman eteisen koosta ja stenoosista. Doppler-kaikukuvaus antaa tietoa transvalvulaarisesta gradientista ja keuhkovaltimon paineesta. Ruokatorven kautta tehtävällä sydämen kaikukuvauksella voidaan havaita tai sulkea pois pienet trombit vasemmassa eteisessä, erityisesti vasemmassa eteisen lisäkkeessä, joita ei usein havaita transthorakaalisessa tutkimuksessa.
Rintakehän röntgenkuvauksessa näkyy tyypillisesti vasemman sydämen reunaosan hämärtyminen laajentuneen vasemman eteisen lisäkkeen vuoksi. Keuhkovaltimon päärunko voi olla näkyvissä; laskevan oikean keuhkovaltimon halkaisija voi ylittää 16 mm, jos keuhkoverenpainetauti on vaikea. Ylempien lohkojen keuhkolaskimot voivat olla laajentuneet, koska alempien lohkojen laskimot ovat puristuneet, mikä aiheuttaa ylempien lohkojen tukkoisuutta. Oikean sydämen ääriviivaa pitkin voi nähdä laajentuneen vasemman eteisen kaksoisvarjo. Vaakasuorat viivat alempien takaosien keuhkokentissä (Kerley-viivat) osoittavat interstitiaalista turvotusta, joka liittyy korkeaan vasemman eteisen paineeseen.
Sydämen katetrointia määrätään vain sepelvaltimotaudin preoperatiiviseen havaitsemiseen: on mahdollista arvioida vasemman eteisen laajentumista, painetta keuhkovaltimoissa ja läppäaluetta.
Potilaan EKG:lle on ominaista P-mitraalin (leveä, PQ-lovi) esiintyminen, sydämen sähköisen akselin poikkeama oikealle, erityisesti keuhkoverenpainetaudin kehittyessä, sekä oikean (eristetyn mitraalistenoosin) ja vasemman (yhdistettynä mitraaliläpän vajaatoimintaan) kammioiden hypertrofia.
Stenoosin vakavuus arvioidaan Doppler-ultraäänellä. Keskimääräinen transmissiivinen painegradientti ja mitraaliläpän pinta-ala voidaan määrittää melko tarkasti jatkuvan aallon tekniikalla. Erittäin tärkeää on keuhkoverenpainetaudin asteen sekä samanaikaisen mitraali- ja aorttavuotojen arviointi.
Lisätietoja voidaan saada rasituskokeella (rasituskaikukardiografia), johon sisältyy transmissiaalisen ja trikuspidaaliläpän verenkierron rekisteröinti. Jos mitraaliläpän pinta-ala on < 1,5 cm2 ja painegradientti on > 50 mmHg (rastuksen jälkeen), on harkittava mitraaliläppäventtiilin palloleikkausta.
Lisäksi spontaani kaikukontrasti transesofageaalisen sydämen kaikukuvauksen aikana on itsenäinen embolisten komplikaatioiden ennustaja mitraaliläpän stenoosia sairastavilla potilailla.
Ruokatorven kautta tehtävä sydämen kaikukuvaus mahdollistaa vasemman eteisläppätrombin olemassaolon tai puuttumisen selvittämisen sekä mitraaliläppävuotojen asteen selvittämisen suunnitellussa pallomittaraaliläppäleikkauksessa. Lisäksi ruokatorven kautta tehtävä tutkimus mahdollistaa läppälaitteiston tilan ja subvalvulaaristen rakenteiden muutosten vakavuuden tarkan arvioinnin sekä restenoosin todennäköisyyden arvioinnin.
Sydämen ja suurten verisuonten katetrointi tehdään, kun suunnitellaan leikkausta ja ei-invasiiviset tutkimustiedot eivät anna lopullista tulosta. Vasemman eteisen ja vasemman kammion paineen suora mittaus vaatii transseptaalisen katetroinnin, johon liittyy perusteeton riski. Epäsuora menetelmä vasemman eteisen paineen mittaamiseksi on keuhkovaltimon kiilapaine.
Mitä on tutkittava?
Differentiaalinen diagnoosi
Huolellisella tutkimuksella mitraaliläppäsairauden diagnoosi on yleensä varma.
Mitraalien ahtauma erotetaan myös vasemman eteisläppävian, muiden läppävikojen (mitraaliläpän vajaatoiminta, trikuspidaaliläpän ahtauma), eteisväliseinämän vian, keuhkolaskimon ahtauman ja synnynnäisen mitralien ahtauman välillä.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Esimerkkejä diagnoosin muotoilusta
- Reumaattinen sydänsairaus. Yhdistetty mitraaliläppävika, johon liittyy vallitseva vasemman eteis-kammioaukon ahtauma, aste III. Eteisvärinä, pysyvä muoto, takysystolia. Keskivaikea keuhkoverenpainetauti. NK PB -vaihe, III FC.
- Reumaattinen sydänsairaus. Sekamuotoinen mitraaliläppävika. Mitraaliläppäleikkaus (Medinzh - 23) DD/MM/GG -vaiheessa. NK:n vaiheet IIA, II FC.
Kuka ottaa yhteyttä?
Hoito mitraalistenoosi
Mitraalistenoosin hoidon päätavoitteet ovat ennusteen parantaminen ja elinajanodotteen pidentäminen sekä taudin oireiden lievittäminen.
Oireettomia potilaita kehotetaan rajoittamaan voimakasta fyysistä rasitusta. Sydämen vajaatoiminnan ja dekompensaation yhteydessä suositellaan natriumin rajoittamista ruokavaliossa.
Mitraalistenoosin lääkehoito
Lääkehoitoa voidaan käyttää mitraaliläpän ahtauman oireiden hallintaan esimerkiksi leikkaukseen valmistautuessa. Diureetit alentavat vasemman eteisen painetta ja lievittävät mitraaliläpän ahtaumaan liittyviä oireita. Diureetteja tulee kuitenkin käyttää varoen, koska ne voivat vähentää sydämen minuuttitilavuutta. Beetasalpaajat ja kalsiumkanavasalpaajat (verapamiili ja diltiatseemi) hidastavat sydämen sykettä levossa ja rasituksessa, parantaen vasemman kammion täyttymistä pidentämällä diastolia. Nämä lääkkeet voivat lievittää fyysiseen aktiivisuuteen liittyviä oireita ja niitä käytetään erityisesti sinustakykardian ja eteisvärinän hoidossa.
Eteisvärinä on yleinen mitraaliläpän ahtauman komplikaatio, erityisesti iäkkäillä ihmisillä. Tromboembolian riski eteisvärinän yhteydessä kasvaa merkittävästi (10 vuoden eloonjäämisaste on 25 % potilaista verrattuna 46 %:iin sinusrytmipotilailla).
Epäsuorat antikoagulantit (varfariini, aloitusannos 2,5–5,0 mg, INR-kontrollissa) ovat aiheellisia;
- kaikki potilaat, joilla on eteisvärinän monimutkainen mitraaliläpän stenoosi (paroksysmaalinen, pysyvä tai pysyvä muoto);
- potilaat, joilla on ollut embolisia tapahtumia, jopa säilyneen sinusrytmin kanssa;
- potilaat, joilla on trombi vasemmassa eteisessä;
- potilaille, joilla on vaikea mitraalistenoosi, ja potilaille, joiden vasemman eteisen koko on >55 mm.
Hoito suoritetaan INR-arvon alaisena, jonka tavoitearvot ovat 2–3. Jos potilaalle kehittyy embolisia komplikaatioita antikoagulanttihoidosta huolimatta, on suositeltavaa lisätä asetyylisalisyylihappoa annoksella 75–100 mg/vrk (vaihtoehtoja ovat dipyridamoli tai klopidogreeli). On huomattava, että satunnaistettuja kontrolloituja tutkimuksia antikoagulanttien käytöstä mitraaliläpän stenoosia sairastavilla potilailla ei ole tehty; suositukset perustuvat eteisvärinäpotilaiden kohorteista saatujen tietojen ekstrapolointiin.
Koska eteisvärinän kehittymiseen mitraaliläpän ahtaumaa sairastavalla potilaalla liittyy dekompensaatio, kammiorytmin hidastamiseen tähtäävä hoito on ensisijaisen tärkeää. Kuten jo mainittiin, beetasalpaajat, verapamiili tai diltiatseemi voivat olla ensisijainen lääke. Digoksiinia voidaan myös käyttää, mutta sen kapea terapeuttinen aikaväli ja huonompi kyky estää sykkeen kiihtymistä rasituksen aikana rajoittavat sen käyttöä verrattuna beetasalpaajiin. Sähköisen kardioversion käyttö pitkittyneessä eteisvärinässä on myös rajallista, koska ilman eteisvärinän leikkausta uusiutumisen todennäköisyys on erittäin suuri.
Mitraalistenoosin kirurginen hoito
Mitraalistenoosin pääasiallinen hoitomenetelmä on kirurginen, koska nykyään ei ole lääkehoitoa, joka voi hidastaa stenoosin etenemistä.
Potilaat, joilla on vakavampia oireita tai todisteita keuhkovaltimon hypertensiosta, tarvitsevat valvotomiaa, kommissurotomiaa tai läpän vaihtoa.
Ensisijainen toimenpide on perkutaaninen pallomainen mitraaliläppäläppäleikkaus. Tämä on mitraaliläppästenoosin tärkein kirurginen hoitomuoto. Lisäksi käytetään avointa kommissurotomiaa ja mitraaliläppäleikkausta.
Perkutaaninen pallovalvotomia on ensisijainen tekniikka nuoremmille potilaille, vanhemmille potilaille, jotka eivät siedä invasiivisempia toimenpiteitä, ja potilaille, joilla ei ole merkittävää läppäkalsiumifikaatiota, subvalvulaarista epämuodostumaa, vasemman eteisen trombeja tai merkittävää mitraaliläppävuotoa. Tässä toimenpiteessä, sydämen kaikukuvauksen ohjauksessa, pallo viedään eteisväliseinän läpi oikeasta vasempaan eteiseen ja täytetään ilmalla, jotta yhteen sulaneet mitraaliläppäläppät erottuvat toisistaan. Tulokset ovat verrattavissa invasiivisempien toimenpiteiden tuloksiin. Komplikaatiot ovat harvinaisia ja niihin kuuluvat mitraaliläppävuoto, embolia, vasemman kammion perforaatio ja eteisväliseinämävika, joka todennäköisesti säilyy, jos eteisten välinen paine-ero on suuri.
Perkutaaninen pallomittaraaliläppäleikkaus on tarkoitettu seuraaville potilasryhmille, joiden mitraaliläpän aukon pinta-ala on alle 1,5 cm2:
- dekompensoidut potilaat, joilla on suotuisat ominaisuudet perkutaaniselle mitraaliläppäleikkaukselle (luokka I, todistustaso B);
- dekompensoituneet potilaat, joilla on vasta-aiheita kirurgiselle hoidolle tai suuri kirurginen riski (luokka I, näyttötaso! IC);
- suunnitellun primaarisen kirurgisen korjauksen yhteydessä potilailla, joilla on sopimaton läppämorfologia, mutta tyydyttävät kliiniset ominaisuudet (luokka IIa, näyttötaso C);
- "oireettomat" potilaat, joilla on sopivat morfologiset ja kliiniset ominaisuudet, suuri tromboembolisten komplikaatioiden riski tai suuri hemodynaamisten parametrien dekompensaation riski;
- joilla on ollut embolisia komplikaatioita (luokka IIa, näyttötaso C);
- spontaanin kaiun kontrastin ilmiö vasemmassa eteisessä (luokka IIa, todistustaso C);
- pysyvällä tai paroksysmaalisella eteisvärinällä (luokka IIa, todistustaso C);
- keuhkovaltimon systolinen paine yli 50 mmHg (luokka IIa, näyttötaso C);
- kun tarvitaan suuria ei-sydänleikkauksia (luokka IIa, näyttötaso C);
- raskauden suunnittelun yhteydessä (luokka IIa, näyttötaso C).
Sopivia ominaisuuksia perkutaaniselle mitraaliläppäleikkaukselle ovat seuraavien ominaisuuksien puuttuminen:
- kliininen: korkea ikä, kommissurotomiahistoria, toiminnallinen IV-luokan sydämen vajaatoiminta, eteisvärinä, vaikea keuhkoverenpainetauti;
- Morfologinen: minkä tahansa asteinen mitraaliläpän kalkkeutuminen, arvioituna fluorografialla, hyvin pieni mitraaliläpän pinta-ala, vaikea trikuspidaalivuodon.
Potilaille, joilla on vaikea subvalvulaarinen sairaus, läppäkalsiumifikaatio tai trombeja vasemmassa eteisessä, voidaan tehdä kommissurotomia. Siinä yhteen sulaneet mitraaliläpän läppäläpät erotetaan toisistaan laajentimen avulla, joka viedään vasemman eteisen ja vasemman kammion läpi (suljettu kommissurotomia) tai manuaalisesti (avoin kommissurotomia). Molemmat menetelmät vaativat torakotomian. Valinta riippuu leikkaustilanteesta sekä fibroosin ja kalkkeutumisen asteesta.
Mitraaliläpän plastiikkakirurgia (avoin kommissurotomia) tai tekonivelleikkaus tehdään seuraavissa luokan I käyttöaiheissa.
Sydämen vajaatoiminnan III-IV FC ja kohtalaisen tai vaikean mitraaliläpän ahtauman yhteydessä tapauksissa, joissa:
- mitraaliläppäventtiilin palloläppää ei voida suorittaa;
- Mitraaliläppäpalloläppä on vasta-aiheinen vasemman eteisen trombin vuoksi antikoagulanttien käytöstä huolimatta tai samanaikaisen kohtalaisen tai vaikean mitraaliläppävuotojen vuoksi;
- Läppämorfologia ei sovellu mitraaliläppäpalloläppään.
Keskivaikeassa tai vaikeassa mitraaliläppästenoosissa ja samanaikaisessa keskivaikeassa tai vaikeassa mitraaliläppävuotossa (läppäleikkaus on aiheellista, jos läpän korjaus ei ole mahdollista).
Läppäleikkaus on viimeinen keino. Se määrätään potilaille, joilla on mitraaliläppäpinta-ala < 1,5 cm2 , kohtalaisia tai vaikeita oireita ja läppäpatologia (esim. fibroosi), joka estää muiden menetelmien käytön.
Mitraaliläpän vaihto on suositeltavaa (luokka IIa -indikaatiot) vaikeassa mitraalistenoosissa ja vaikeassa keuhkoverenpainetaudissa (keuhkovaltimon systolinen paine yli 60 mmHg), luokan I-II sydämen vajaatoiminnan oireissa, ellei mitraaliläppäpalloläppää tai mitraaliläppäventtiiliä ehdoteta. Mitraalistenoosia sairastavat potilaat, joilla ei ole dekompensaation oireita, tulee tutkia vuosittain. Tutkimukseen kuuluu oireiden kerääminen, anamneesi, tutkimus, rintakehän röntgenkuvaus ja EKG. Jos potilaan tila on muuttunut edellisen ajanjakson aikana tai aiemman tutkimuksen tulokset viittaavat vaikeaan mitraalistenoosiin, sydämen kaikukuvaus on aiheellista. Kaikissa muissa tapauksissa vuosittainen sydämen kaikukuvaus ei ole tarpeen. Jos potilas valittaa sydämentykytyksistä, suositellaan 24 tunnin (Holter) EKG-seurantaa eteisvärinäkohtausten havaitsemiseksi.
Raskauden aikana lievää tai kohtalaista ahtaumaa sairastavat potilaat voivat saada vain lääkehoitoa. Diureettien ja beetasalpaajien käyttö on turvallista. Jos antikoagulanttihoito on tarpeen, potilaille määrätään hepariini-injektioita, koska varfariini on vasta-aiheinen.
Ennaltaehkäisy
Mitraalistenoosipotilaiden jatkohoidon taktiikan tärkein kysymys on reumakuumeen uusiutumisen ehkäisy pitkävaikutteisilla penisilliinilääkkeillä, jotka on määrätty eliniäksi, sekä kaikille potilaille vian kirurgisen korjauksen jälkeen (mukaan lukien infektioisen endokardiitin ehkäisy). Bentsatiinibentsyylipenisilliiniä määrätään annoksella 2,4 miljoonaa yksikköä aikuisille ja 1,2 miljoonaa yksikköä lapsille lihakseen kerran kuukaudessa.
Kaikille mitraaliläpän stenoosia sairastaville potilaille on tarkoitettu reumakuumeen uusiutumisten toissijaiseen ehkäisyyn. Lisäksi kaikille potilaille on tarkoitettu infektioisen endokardiitin ehkäisyyn.
Oireettomat potilaat tarvitsevat vain toistuvan reumakuumeen estolääkityksen [esim. bentsyylipenisilliinin (steriilin penisilliini G:n natriumsuolan) lihaksensisäisiä injektioita 1,2 miljoonaa yksikköä 3 tai 4 viikon välein] 25–30 vuoden ikään asti ja endokardiitin estolääkityksen ennen riskialttiita toimenpiteitä.
Ennuste
Mitraalistenoosin luonnollinen kulku vaihtelee, mutta oireiden alkamisesta vakavaan toimintakyvyn heikkenemiseen kuluu noin 7–9 vuotta. Hoidon tulos riippuu potilaan iästä, toimintakyvyn tilasta, keuhkovaltimon hypertensiosta ja eteisvärinän asteesta. Valvotomian ja kommissurotomian tulokset ovat samanarvoiset, ja molemmat menetelmät palauttavat läpän toiminnan 95 %:lla potilaista. Useimmilla potilailla toiminta kuitenkin heikkenee ajan myötä, ja monet vaativat toistuvan toimenpiteen. Kuoleman riskitekijöitä ovat eteisvärinä ja keuhkoverenpainetauti. Kuolemansyynä on yleensä sydämen vajaatoiminta tai keuhko- tai aivoverisuoniembolia.
Mitraalihastenoosi etenee yleensä hitaasti ja sillä on pitkä kompensaatioaika. Yli 80 % potilaista elää 10 vuotta ilman oireita tai kohtalaisia sydämen vajaatoiminnan merkkejä (I-II FC NUHA:n mukaan). Dekompensoituneiden ja leikkaamattomien potilaiden 10 vuoden eloonjäämisaste on merkittävästi huonompi eikä ylitä 15 %. Vaikean keuhkoverenpainetaudin kehittyessä keskimääräinen elinaika ei ylitä 3 vuotta.
 [ 74 ]
[ 74 ]

