
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Kysymys ja vastaus: Mitä tehdä, jos masennuslääkitys ei tehoa?
Viimeksi tarkistettu: 02.07.2025
Noin 30–40 % potilaista ei reagoi masennuksen ja pakko-oireisen häiriön (OCD) lääkkeisiin, mutta puolet heistä voi hyötyä ei-invasiivisesta toimistohoidosta.
Toukokuussa vietettävän kansallisen mielenterveystietoisuuskuukauden kunniaksi keskustelemme psykiatri Katherine Scangosin, lääketieteen tohtorin, filosofian tohtorin, kanssa, joka on UC San Franciscon transkraniaalisen magneettistimulaation (TMS) ja neuromodulaatio-ohjelman toinen johtaja.
TMS on looginen seuraava askel monille potilaille, joilla ei ole ollut riittävää vastetta standardihoidolle, Scangosin mukaan, joka on sidoksissa UCSF:n Weill-instituuttiin neurotieteissä ja kliinisen psykiatrian apulaisprofessori.
Scangos on erityisen iloinen potilaista, jotka ovat löytäneet menestystä TMS:n avulla pitkien masennusjaksojen jälkeen. Hän ihailee niitä, jotka ovat pystyneet luomaan yhteyden perheeseen ja ystäviin, tekemään suunnitelmia ja osallistumaan lykättyihin aktiviteetteihin.
Miten TMS toimii?
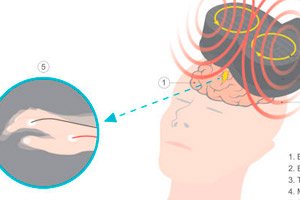
Hoito tapahtuu lähettämällä lyhyitä magneettipulsseja aivoihin potilaan päähän asetetun sähkömagneettisen kelan kautta. Tämä aiheuttaa sähkövirtoja, jotka stimuloivat hermosoluja tietyillä aivojen alueilla. Masennuspotilailla kohdealue on dorsolateraalinen prefrontaalinen aivokuori, aivojen osa, joka osallistuu tunteiden kognitiiviseen prosessointiin. Pakko-oireisessa häiriössä pulssit toimitetaan prefrontaalisen aivokuoren muihin osiin, jotka liittyvät toistuviin käyttäytymismalleihin.
Useimmille potilaillemme tehdään uudempi TMS-hoitoversio, ajoittainen theta-stimulaatio, joka kestää vain kolme minuuttia. Koska sedaatiota ei tarvita ja mahdolliset sivuvaikutukset ovat vähäisiä (yleisin on päänahan ärsytys), potilaat voivat palata kotiin tai töihin heti hoidon jälkeen. Hoitojakso koostuu tyypillisesti 20–30 hoitokerrasta neljän tai kuuden viikon aikana.
Kuinka nopeasti se alkaa toimia?
Jotkut potilaat alkavat voida paremmin yhdessä tai kahdessa viikossa. Toiset saattavat tarvita neljä viikkoa tai pidempään. Masennus ja pakko-oireinen häiriö voivat olla elinikäisiä häiriöitä, ja toistuvia hoitoja voidaan tarvita kuukausien tai vuosien ajan.
TMS-hoitoa saavilla masennuspotilailla puolet voi kokea oireiden vähenemistä vähintään 50 %. Pakko-oireisesta häiriöstä kärsivillä puolet voi kokea oireiden vähenemistä vähintään 35 %.
Mitkä ovat TMS:n kriteerit?
Useimmilla potilailla on vaikea masennushäiriö, ja he ovat käyneet läpi useita lääkityskuureja ja terapiaa useamman kuin yhden terapeutin kanssa ennen TMS:n harkitsemista. Vakuutusyhtiöt vaativat tyypillisesti, että masennuksesta tai pakko-oireisesta häiriöstä, joka usein liittyy masennukseen, kärsivien potilaiden tila ei ole parantunut merkittävästi vähintään kahden lääkkeen kokeilun jälkeen. Työskentelemme noin 21–70-vuotiaiden potilaiden kanssa, mutta harkitsemme jokaista yksilöllisesti.
Kenelle TMS ei sovi?
Potilaat, joilla on ahdistuneisuushäiriöitä ilman masennusta, eivät välttämättä reagoi TMS:ään. Raskaana olevien, kouristuskohtausten riskin omaavien, epilepsiaa sairastavien tai päässään olevien metalli-implanttien omistavien henkilöiden ei tule käyttää tätä hoitoa.
TMS ei ole sopiva ensiaskel kriisissä oleville potilaille, jotka tarvitsevat välitöntä helpotusta. Esketamiinilääke (Spravato) voi parantaa mielialaa tunneissa tai päivissä. Sähkösokkihoito (ECT) voi lievittää oireita nopeammin kuin TMS ja on tehokkaampi. Se kuitenkin sisältää anestesian ja sähköstimulaation käyttöä kohtausten aiheuttamiseksi, mikä tekee siitä invasiivisemman kuin TMS.
Tutkimuksessa selvitetään hoidon käyttöä krooniseen kipuun, anoreksiaan, traumaperäiseen stressihäiriöön, skitsofreniaan, ahdistukseen ja riippuvuuteen. Tulokset ovat rohkaisevia joissakin, mutta eivät kaikissa, näistä sairauksista.
Jatkavatko potilaat masennuslääkkeiden ja terapian käyttöä?
Pyydämme potilaita jatkamaan tavanomaisia lääkityksiään ja psykoterapiaa TMS:n aikana ja vähintään vuoden ajan hoidon jälkeen. Usein lääkkeistä on jonkin verran hyötyä, mutta ne eivät riitä poistamaan oireita. Havaitsemme myös, että potilaat tulevat vastaanottavaisemmiksi psykoterapialle TMS:n edetessä ja mielialan parantuessa.
Mistä tiedät, milloin potilas voi paremmin?
Seuraamme potilaiden pisteitä testillä, joka arvioi oireita, kuten ruokahalun ja unen heikkenemistä, keskittymisvaikeuksia, surua, sisäistä jännitystä ja hitautta päivittäisissä toiminnoissa. Etsimme myös merkkejä siitä, että potilaiden tunteet ovat parantuneet ja että heistä on tullut sosiaalisempia ja ilmaisukykyisempiä.
Huomaamme heidän tekevän kotitöitä, ehkä pesevän pyykkiä ja laittavan ruokaa. He kertovat meille soittavansa ystäville, katsovansa elokuvia ja TV-ohjelmia, jotka saavat heidät nauramaan – asioita, joita he eivät ole tehneet kuukausiin tai vuosiin. On erittäin palkitsevaa, kun potilaat saavuttavat tämän toipumisvaiheen.
