
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Ruokatorven refluksitauti ja raskaus
Lääketieteen asiantuntija
Viimeksi tarkistettu: 12.07.2025
Gastroesofageaalinen refluksitauti (GERD) on krooninen, toistuva sairaus, jonka aiheuttaa gastroesofageaalisen alueen elinten motorisen tyhjentymistoiminnan häiriö ja jolle on ominaista mahalaukun tai pohjukaissuolen sisällön spontaani tai säännöllisesti toistuva refluksi ruokatorveen, mikä johtaa distaalisen ruokatorven vaurioihin ja erosiivisten-haavaisten, katarraalisten ja/tai toiminnallisten häiriöiden kehittymiseen.
Epidemiologia
Närästys, gastroesofageaalisen refluksitaudin pääoire, esiintyy noin 50 prosentilla raskaana olevista naisista, joidenkin tutkimusten mukaan jopa 80 prosentilla. [ 1 ] Noin 25 % raskaana olevista naisista kokee närästystä päivittäin. [ 2 ] Närästys on niin yleinen ongelma raskaana olevilla naisilla, että sekä potilaat itse että monet synnytyslääkärit pitävät sitä normaalina raskauden ilmentymänä, joka ei vaadi erityistä huomiota.
Noin 17 % raskaana olevista naisista kokee närästystä ja regurgitaatiota samanaikaisesti.[ 3 ] Viime aikoina refluksioireiden esiintyvyyden kolmannella raskauskolmanneksella on raportoitu olevan noin 25 %, ja närästyksen vaikeusaste kasvaa tasaisesti koko raskauden ajan.[ 4 ],[ 5 ]
Painoindeksi ennen raskautta, painonnousu edellisen raskauden aikana tai etninen tausta eivät vaikuta oireen esiintymistiheyteen tai vaikeusasteeseen. Närästyksen kehittyminen ensimmäisessä raskaudessa lisää sen uusiutumisen riskiä seuraavissa raskauksissa.
Närästys on usein seurausta aiemmin sairastetun refluksiesofagiittia sairastaneen taudin pahenemisesta. Kokemuksemme osoittaa, että 55:stä raskaana olevasta naisesta, joilla todettiin endoskooppisesti refluksiesofagiitti, vain 10:llä (18,2 %) tauti kehittyi ensimmäistä kertaa elämässään raskauden aikana. Toinen näkökulma on, että useimmat naiset alkavat valittaa närästyksestä vasta silloin, kun se tosiasiassa heikentää heidän elämänlaatuaan ja aiheuttaa merkittävää ahdistusta, eli paljon myöhemmin kuin se todellisuudessa ilmenee.
Syyt GERD raskauden aikana
Raskauden aikainen refluksitauti (GERD) johtuu todennäköisesti ruokatorven alemman sulkijalihaksen paineen laskusta, joka johtuu äidin estrogeeni- ja progesteronitasojen noususta raskauden aikana. Hormonaaliset muutokset raskauden aikana voivat myös vähentää mahalaukun liikkuvuutta, mikä johtaa mahalaukun tyhjenemisajan pidentämiseen ja refluksitaudin riskin lisääntymiseen.
Synnyssä
GERD:n esiintyminen raskauden aikana on monitekijäinen, ja siihen liittyy sekä hormonaalisia että mekaanisia tekijöitä. Se on usein seurausta ruokatorven alemman sulkijalihaksen paineen asteittaisesta laskusta, joka johtuu verenkierrossa olevan estrogeenin ja progesteronin asteittaisesta lisääntymisestä.[ 8 ] Alhaisin ruokatorven alemman sulkijalihaksen paine on 36. raskausviikolla.[ 9 ] Muita tekijöitä, jotka voivat myös vaikuttaa GERD:hen, ovat lisääntynyt mahalaukun paine suurentuneen kohdun vuoksi ja muutokset ruoansulatuskanavan motiliteetissa, jotka johtuvat tehottomasta ruokatorven motiliteetista ja pitkittyneistä tyhjenemisajoista.[ 10 ]
Oireet GERD raskauden aikana
Gastroesofageaalisen refluksitaudin oireet raskauden aikana ovat lähes samat kuin sen ulkopuolella. Pääoire on närästys, joka yleensä kehittyy syömisen jälkeen, erityisesti suurten, rasvaisten, friteerattujen ja mausteisten ruokien syömisen jälkeen, ja ilmenee polttavana tunteena rinnassa ja/tai refluksina. [ 11 ] Jotkut naiset syövät mieluummin kerran päivässä närästyksen välttämiseksi, mikä voi johtaa merkittävään painonpudotukseen. Närästys kestää useista minuuteista tunteihin, toistuu useita kertoja päivässä ja voimistuu vaaka-asennossa kyljeltä toiselle käännettäessä. Jotkut raskaana olevat naiset kiinnittävät huomiota siihen, että närästys vaivaa enemmän vasemmalla puolella. Lisäksi vartalon taivuttaminen eteenpäin esimerkiksi kenkien pukemista tai kiinnittämistä varten ("pitsi"-oire) provosoi sen ilmaantumista.
Joissakin tapauksissa yöllä unen aikana esiintyvän närästyksen lievittämiseksi potilas pakotetaan nousemaan ylös, kävelemään hetken huoneessa ja juomaan vettä. Jotkut naiset joutuvat nukkumaan istuen tuolissa. Närästyksen tunteeseen liittyy kivulias melankolian tunne ja masentunut mieliala. Pitkittyneen närästyksen taustalla voi esiintyä kipua rintalastan takana, nielemisvaikeuksia ja röyhtäilyä. Usein kipu säteilee takaraivoon, lapaluiden väliin ja voimistuu syömisen aikana tai heti sen jälkeen. Joskus närästyspotilailla esiintyy lisääntynyttä syljeneritystä.
Näin ollen raskauden aikana gastroesofageaalisen refluksitaudin ensisijaisen diagnoosin tulisi perustua taudin kliinisiin ilmentymiin, koska tällaisen oireen, kuten närästyksen, herkkyys ja spesifisyys, joka ilmenee syömisen jälkeen tai potilaan selällään makaamisessa, saavuttaa 90%.
Fyysisessä tutkimuksessa voi ilmetä kohtalaista arkuutta tunnusteltaessa epigastrisella alueella.
GERD:n (gastroesofagaalisen refluksitaudin) pahenemista ja refluksiesofagiittia havaitaan useammin raskauden jälkipuoliskolla. Ensimmäisellä kolmanneksella närästystä ja GERD:n pahenemista provosoi usein varhainen toksikoosi - raskaana olevien naisten oksentelu. Siksi, jos oksentelua esiintyy raskauden lopussa (viimeisten 6-7 viikon aikana), tätä oiretta ei pidä jättää huomiotta, koska oksentelu voi olla merkki ruokatorven pallean aukon tyrästä tai kehittyvistä komplikaatioista.
Mikä häiritsee sinua?
Lomakkeet
Vuonna 2002 Los Angelesissa pidetyssä gastroenterologien maailmankongressissa hyväksyttiin uusi gastroesofageaalisen refluksitaudin kliininen luokittelu, jonka mukaan erotetaan seuraavat:
- ei-erosiivista (tai endoskooppisesti negatiivista) taudin muotoa (NERD) eli GERD:tä ilman ruokatorven tulehduksen merkkejä; tämä määritelmä koskee tapauksia, joissa potilaalla, jolla on taudin ilmenemismuotoja, pääasiassa närästystä, jotka täyttävät gastroesofageaalisen refluksitaudin kliiniset kriteerit, ei ole vaurioita ruokatorven limakalvolle;
- taudin erosiivisen-haavaisen (tai endoskooppisesti positiivisen) muodon, mukaan lukien komplikaatiot haavaumien ja ruokatorven ahtaumien muodossa;
- Barrettin ruokatorvi (kerrostuneen levyepiteelin metaplasia pylväsepiteeliksi distaalisessa ruokatorvessa gastroesofageaalisen refluksitaudin seurauksena. Tämän tautimuodon eristäminen johtuu siitä, että tätä metaplasian muotoa pidetään syöpää edeltävänä tilana. Tähän mennessä kirjallisuudessa ei ole kuvattu yhtään tautitapausta raskaana olevilla naisilla).
Komplikaatiot ja seuraukset
GERD:n komplikaatiot raskauden aikana, mukaan lukien haavaumat, verenvuoto ja ruokatorven ahtauma, ovat harvinaisia, ehkä siksi, että ruokatorven tulehdus kestää raskaana olevilla naisilla suhteellisen lyhyen aikaa.
Diagnostiikka GERD raskauden aikana
GERD-diagnoosi raskauden aikana perustuu valitusten, anamneesin ja instrumentaalisen tutkimuksen tuloksiin.
Röntgentutkimusta ei käytetä raskaana oleville naisille sikiölle mahdollisesti aiheutuvan vahingollisen vaikutuksen vuoksi; pH-metriaa voidaan käyttää, mutta sen käytön tarve on kyseenalainen.
Ruokatorven ja pohjukaissuolen tähystys
Ruokatorven ja pohjukaissuolen tähystys (EGDS) on ensisijainen menetelmä GERD:n (gastroesofageaalisen refluksitaudin), erityisesti sen komplikaatioiden, diagnosoinnissa. Vaikka menetelmä on raskaana äidille, sen turvallisuus sikiölle, korkea tiedonsaantikyky sekä tarkan diagnoosin ja sairauksien erotusdiagnostiikan mahdollisuus tekevät siitä ensimmäiseksi instrumentaalisten menetelmien joukossa raskaana olevien naisten ylemmän ruoansulatuskanavan patologioiden diagnosoinnissa. Aloitettuamme endoskopian käytön kiireellisissä tilanteissa, tulimme siihen tulokseen, että sitä on tarpeen käyttää raskaana olevien naisten rutiinitutkimuksessa asianmukaisten indikaatioiden vallitessa.
EGDS:n käyttöaiheet:
- akuutti ruokatorven ja mahalaukun verenvuoto;
- epäilty ruokatorven, mahalaukun tai pohjukaissuolen vamma tai puhkeama; epäilty vierasesine;
- vahvistaa tai sulkea pois kasvainprosessi;
- akuutit vatsakipukohtaukset, jatkuvat dyspeptiset vaivat yhdistettynä ylävatsan kipuun ja vatsan elinten ultraäänitutkimuksen negatiiviset tulokset;
- epäilty vaikea peptinen esofagiitti, ruokatorven ahtauma;
- raskaana olevilla naisilla, joilla on maksakirroosi, ruokatorven suonikohjujen poissulkemiseksi tai vahvistamiseksi.
Suunniteltu fibroendoskopia on vasta-aiheinen raskaana oleville naisille, joilla on kaularangan muodonmuutos, voimakas kyfoosi, skolioosi tai lordoosi; ruokatorven ahtauma, jonka koko on pienempi kuin endoskoopin halkaisija; nielun jäykkyys; suuri struuma; raskaana olevien naisten liiallinen oksentelu; nefropatia, eklampsia tai pre-eklampsia; istukan previa, voimakas likinäköisyys. Suhteellisena vasta-aiheena voidaan mainita istmaattinen-kohdunkaulan vajaatoiminta yhdistettynä raskauden keskeytymisen uhkaan.
Toinen turvallinen ja erittäin informatiivinen instrumentaalinen menetelmä GERD:n diagnosoimiseksi raskaana olevilla naisilla on ultraääni. Luotettava kaikukuvausmerkki tyrästä on ruoansulatuskanavan poikkileikkauksen halkaisijan kasvu pallean ruokatorven aukon tasolla yli 1,58 +/– 0,18 cm, ja gastroesofageaalisen refluksin ultraäänimerkkejä ovat vatsaontelon ruokatorven laajeneminen 9 minuutin kuluessa kaikukuvauksen alusta ja ruokatorven halkaisijan kasvu yli 0,35 +/– 0,06 cm.
Mitä on tutkittava?
Mitä testejä tarvitaan?
Kuka ottaa yhteyttä?
Hoito GERD raskauden aikana
Närästyksen (GERD) hoidon perustana on refluksitaudin suojaavien tekijöiden maksimaalinen vahvistaminen ja aggressiivisen happo-peptitekijän heikentäminen, mikä tulisi aloittaa noudattamalla elämäntapamuutoksia ja ruokavaliota koskevia suosituksia. [ 12 ]
Elämäntapamuutoksia (katso taulukko ) ja ruokavalion muutoksia tulisi pitää ensisijaisena hoitona raskauden aikana. Jos närästys on kuitenkin riittävän vakavaa, hoito tulee aloittaa lääkärin kanssa keskustellessa (suositustaso C). [ 13 ], [ 14 ]
Naisen tulisi välttää asentoja, jotka edistävät närästystä. Jos vasta-aiheita ei ole, nuku sängynpääty koholla (sen tulisi olla 15 asteen kulmassa, pelkät "korkeat" tyynyt eivät riitä). [ 15 ] On erittäin epätoivottavaa oleskella pitkään kaltevassa asennossa, joutua makaamaan sängyssä sängynpääty alhaalla, tehdä vatsalihasten jännitystä aiheuttavia voimisteluharjoituksia, käyttää tiukkoja vöitä ja korsetteja. [ 16 ] Ummetusta on vältettävä, jos sitä kehittyy, sillä kaikki ponnistelu johtaa vatsaontelon paineen nousuun, happaman mahansisällön vapautumiseen ruokatorveen ja närästyksen ilmaantumiseen.
Syömisen jälkeen ei pitäisi maata alas – on parempi istua tai jopa seistä: tämä edistää ruoan nopeampaa poistumista mahalaukusta.
Suositellaan pieniä annoksia jaettuina aterioina (5–7 kertaa päivässä); naisen tulisi välttää ylensyöntiä. Ruokavalioon on suositeltavaa sisällyttää emäksisiä ruokia ("ruokahappoja"): maitoa, kermaa, smetanaa, raejuustoa, höyrytettyjä proteiinimunakkaita, keitettyä lihaa, kalaa, siipikarjaa, voita ja kasviöljyä, vaaleaa leipää. Kasvisruoat ja lisukkeet tulisi keittää tai muussata. Omenat on parempi paistaa uunissa. Rasvaista paistettua lihaa, siipikarjaa, kalaa, savustettuja ruokia, tulisia kastikkeita ja mausteita, happamia hedelmämehuja ja -kompotteja, karkeaa kuitua sisältäviä vihanneksia (valkokaali, retiisi, piparjuuri, sipuli, valkosipuli), sieniä, mustaa leipää, suklaata, hiilihapotettuja ja hiilihapotettuja juomia, kuumaa teetä ja mustaa kahvia ei suositella. [ 17 ]
Lievän närästyksen tapauksessa nämä toimenpiteet voivat olla aivan riittäviä. Vaikean närästyksen tai muiden GERD:n (gastroesofageaalisen refluksitaudin) oireiden ilmaantuessa on tarpeen keskustella potilaan kanssa kaikista lääkehoidon positiivisista ja mahdollisista negatiivisista puolista.
GERD:n lääkehoito raskauden aikana
Oireiden hallitsemiseksi on saatavilla erilaisia farmakologisia interventioita, mutta potilaan kanssa tulee keskustella mahdollisista riskeistä potilaalle, sikiölle ja vastasyntyneelle lapselle. Kriittinen teratogeeninen jakso raskauden aikana on päivästä 31 (28 päivän kuukautiskierrossa) päivään 71 viimeisistä kuukautisista. Altistuminen mahdolliselle teratogeenille ennen tätä ajanjaksoa johtaa yleensä kaikki tai ei mitään -tulokseen (joko sikiökuolemaan tai poikkeavuuksista vapaaseen eloonjäämiseen); siksi kaikki farmakologiset aineet, jotka eivät ole ehdottoman välttämättömiä, tulisi lykätä, kunnes mahdollinen teratogeenisuusjakso on ohi. Siksi valitun GERD-hoidon raskauden aikana tulisi minimoida mahdolliset riskit. Siksi hoitovaihtoehtojen tulisi noudattaa vaiheittaista lähestymistapaa (luokan C suositus). [ 18 ], [ 19 ] Tässä lähestymistavassa ensimmäinen askel on elämäntapamuutos. Jos vastetta ei ole tai häiritsevät oireet jatkuvat, aloitetaan farmakologinen hoito, joka alkaa antasideilla, sitten histamiini-2-reseptorin antagonisteilla (H2RA) ja lopuksi protonipumpun estäjillä (PPI) (taulukko). [ 20 ]
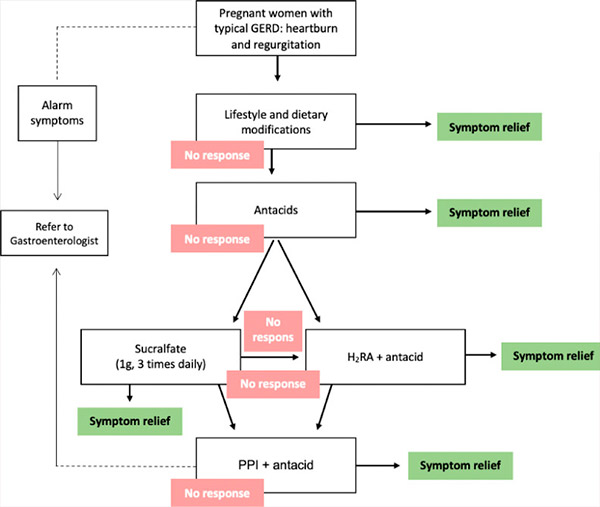
Vaiheittainen lähestymistapa GERD:n hoitoon raskauden aikana. GERD = gastroesofageaalinen refluksitauti, H2RA = histamiini-2-reseptorin antagonisti, PPI = protonipumpun estäjä.
Valitettavasti GERD:n (gastroesofageaalisen refluksitaudin) hoitoon käytettäviä lääkkeitä ei ole testattu satunnaistetuissa kontrolloiduissa tutkimuksissa raskaana olevilla naisilla. Useimmat niiden käyttöä koskevat suositukset perustuvat lääkeyritysten tekemiin tapausselostuksiin ja kohorttitutkimuksiin tai Yhdysvaltain elintarvike- ja lääkeviraston (FDA) suosituksiin.
Perinteisiin GERD:n (gastroesofageaalisen refluksitaudin) hoitoihin kuuluvat antasidit, sukralfaatti, prokineettiset lääkkeet, H2-histamiinireseptorin salpaajat ja protonipumpun estäjät. FDA on jakanut kaikki raskauden aikana käytettävät lääkkeet viiteen turvallisuusluokkaan: A, vahva, C, D ja X, niiden systeemisen hyötyosuuden ja imeytymisen sekä ihmisillä ja eläimillä havaittujen synnynnäisten epämuodostumien perusteella.
Antasidit
Antasidit ovat yksi raskaana oleville naisille yleisimmin määrätyistä (käytetyistä) lääkeryhmistä, toiseksi eniten heti rautalisien jälkeen. Noin 30–50 % raskaana olevista naisista ottaa niitä närästyksen ja muiden refluksioireiden hoitoon.
Alumiinia, kalsiumia ja magnesiumia sisältävien antasidien ei ole osoitettu olevan teratogeenisia eläinkokeissa, ja niitä suositellaan ensisijaiseksi hoidoksi närästykseen ja närästykseen raskauden aikana.[ 21 ] Magnesiumtrisilikaatin suuria annoksia ja pitkäaikaista käyttöä on yhdistetty munuaiskivitautiin, hypotensioon ja hengitysvaikeuksiin sikiöllä, eikä sen käyttöä suositella raskauden aikana. Bikarbonaattia sisältäviä antasideja ei myöskään suositella äidin ja sikiön metabolisen asidoosin ja nesteen kertymisen riskin vuoksi. Raskaana olevilla naisilla, jotka ovat ottaneet yli 1,4 g:n päivittäisiä annoksia kalsiumkarbonaatista johdettua alkuainekalsiumia, on myös raportoitu maito-emäsoireyhtymää.[ 22 ]
Raskauden aikaisen refluksitaudin hoitoon suositeltavin antasidivaihtoehto on kalsiumia sisältävät antasidit tavanomaisilla terapeuttisilla annoksilla, koska tällä hoidolla on hyödyllinen vaikutus verenpainetaudin ja raskausmyrkytyksen ehkäisyssä (suositustaso A). [ 23 ]
Systemaattisessa katsauksessa havaittiin, että kalsiumlisät ehkäisevät tehokkaasti verenpainetautia ja raskausmyrkytysoireyhtymää. Konsensus suosittelee kalsiumia sisältävien antasidien käyttöä niiden rajallisten sivuvaikutusten vuoksi. Liiallinen kalsiumkarbonaatin saanti voi kuitenkin johtaa maito-emäsoireyhtymään; kalsiumkarbonaattia sisältävillä antasideilla ei todennäköisesti ole merkittävää vaikutusta vastasyntyneeseen.[ 24 ] Samoin kuin kalsiumia sisältävät antasidit, magnesiumsulfaatti johti eklampsian riskin 50 %:n vähenemiseen ja siten äitikuolleisuuden vähenemiseen satunnaistetussa, lumekontrolloidussa tutkimuksessa.[ 25 ]
Magnesiumbikarbonaattia tai trisilikaattia sisältävien antasidien käyttöä raskauden aikana ei suositella (suositustaso C).
Bikarbonaattia sisältävät antasidit voivat aiheuttaa sikiön ja äidin nestekertymää ja metabolista alkaloosia. Magnesiumtrisilikaatin suuria annoksia ja pitkäkestoista käyttöä on yhdistetty sikiön hengitysvaikeuksiin, hypotensioon ja munuaiskivitautiin.[ 26 ]
Antasidilääkkeet jaetaan yleensä imeytyviin (systeemisesti imeytyviin, liukeneviin) ja imeytymättömiin (ei-systeemisesti imeytyviin, liukenemattomiin). Imeytyviin lääkkeisiin kuuluvat magnesiumoksidi, kalsiumkarbonaatti ja natriumbikarbonaatti, jälkimmäistä käytetään usein jokapäiväisessä elämässä närästyksen hoitoon, mutta se ei sovellu pitkäaikaiseen systemaattiseen käyttöön. Ensinnäkin, vaikka ruokasooda pystyy lievittämään närästystä nopeasti, sen vaikutus on lyhytaikainen, ja koska hiilidioksidia muodostuu vuorovaikutuksessa mahanesteen kanssa, jolla on voimakas mehua tuottava vaikutus, uusia annoksia suolahappoa vapautuu uudelleen, ja närästys jatkuu pian uudella voimalla. Toiseksi, ruokasoodan sisältämä natrium, joka imeytyy suolistoon, voi johtaa turvotuksen esiintymiseen, mikä on erittäin ei-toivottavaa raskaana oleville naisille.
Imeytymättömiin antasideihin kuuluvat emäksinen magnesiumkarbonaatti, alumiinifosfaatti ja alumiinihydroksidi. Ne ovat erittäin tehokkaita ja niillä on vähän sivuvaikutuksia, ja niitä voidaan määrätä raskaana oleville naisille ilman pelkoa äidin ja sikiön altistamisesta erityiselle vaaralle. Eläinkokeet ovat osoittaneet, että magnesiumia, alumiinia ja kalsiumia sisältävillä antasideilla ei ole teratogeenisia vaikutuksia. Nykyään useimpia niistä pidetään turvallisina ja ne ovat hyväksyttäviä käytettäväksi raskaana olevilla naisilla keskimääräisinä terapeuttisina annoksina. Lisäksi on havaintoja, jotka osoittavat, että magnesiumoksidia käyttäneillä naisilla on ollut harvemmin raskaudenaikaisia komplikaatioita, kuten nefropatiaa ja eklampsiaa. On kuitenkin havaittu, että magnesiumsulfaatti voi johtaa synnytyksen viivästymiseen ja heikkouteen sekä kouristusten kehittymiseen. Siksi magnesiumia sisältävät antasidit tulisi sulkea pois raskauden viimeisinä viikkoina.
Antasideista puhuttaessa emme voi olla mainitsematta maassamme suosittuja lääkkeitä, joihin kuuluvat tärkeimmät vismuttinitraatit (Vikalin, Roter, Bismofalk) ja kolloidinen vismuttisubsitraatti (De-Nol), joilla on paitsi antasidi myös sytoprotektiivinen vaikutus, eikä niitä tule käyttää raskauden aikana, koska tiedot vismuttisuolojen mahdollisista haittavaikutuksista sikiölle puuttuvat. FDA luokittelee vismuttivalmisteet luokkaan C.
Lääkkeet, joilla on suojaava vaikutus limakalvoihin
Sukralfaatti
Potilailla, joilla on jatkuvia GERD-oireita antasidien käytöstä huolimatta, sukralfaatti (1 g tabletti suun kautta 3 kertaa päivässä) voi olla seuraava farmakologinen vaihtoehto (suositustaso C).[ 27 ]
Sukralfaatti imeytyy hitaasti, joten sitä on turvallista käyttää raskauden ja imetyksen aikana. Eläinkokeet ovat osoittaneet sen olevan turvallinen teratogeenisten vaikutusten suhteen annoksilla, jotka ovat 50 kertaa suurempia kuin ihmisillä käytettävät annokset, ja FDA on luokitellut sen "luokkaan B".[ 28 ]
Vain yhdessä prospektiivisessa tutkimuksessa on arvioitu tämän hoidon tuloksia. Sukralfaattiryhmässä useammat naiset kokivat närästyksen ja regurgitaation helpotusta verrattuna elämäntapamuutoksia saaneeseen ryhmään (90 % vs. 43 %, P < 0,05).
H2-histamiinireseptorien salpaajat
Jos oireet jatkuvat pelkillä antasideilla, H2-salpaajia voidaan yhdistää antasidien kanssa (suositustaso B). H2-salpaajien ja antasidien yhdistelmähoitoa tulisi harkita GERD:n kolmanneksi linjaksi raskauden aikana.[ 29 ]
Vaikka H2-salpaajia on käytetty viime vuosina yhä vähemmän GERD:n (gastroesofageaalisen refluksitaudin) hoitoon väestössä yleensä, ne ovat yleisimmin määrätty lääkeryhmä närästyksen hoitoon raskaana oleville naisille, jotka eivät ole reagoineet elämäntapamuutoksiin ja antasideihin. Kaikki neljä lääkeryhmää (simetidiini, ranitidiini, famotidiini ja nitsatidiini) ovat FDA:n raskausluokan B lääkkeitä.
Simetidiini
Sitä on käytetty kliinisessä käytännössä yli 25 vuotta. Tänä aikana on kertynyt merkittävää kokemusta sen käytöstä eri potilasryhmillä, mukaan lukien raskaana olevat naiset. Samalla FDA:n luokituksen mukaan lääke on melko turvallinen, koska se ei lisää synnynnäisten epämuodostumien riskiä. Jotkut asiantuntijat kuitenkin uskovat, että sitä ei pitäisi määrätä raskaana oleville naisille, koska simetidiini voi johtaa poikavauvojen feminisaatioon.
Ranitidiini
Lääkkeen tehoa raskaana olevilla naisilla on tutkittu erityisesti. Kaksoissokkoutetussa, lumekontrolloidussa, vaihtovuoroisessa tutkimuksessa [10] verrattiin kerran tai kaksi kertaa päivässä otetun ranitidiinin tehoa lumelääkkeeseen raskaana olevilla naisilla, joilla oli GERD:n (gastroesofageaalisen refluksitaudin) oireita ja jotka eivät olleet saaneet antasidihoitoa. Kahdellekymmenelle naiselle annettiin 20. raskausviikon jälkeen 150 mg ranitidiinia kahdesti päivässä, 150 mg kerran päivässä iltaisin tai lumelääkettä. Kahdesti päivässä otettu annos oli tehokas, eikä sivuvaikutuksia tai haitallisia raskaustuloksia havaittu. [ 30 ]
On myös tiettyjä tilastoja, mukaan lukien materiaaleja, jotka perustuvat ranitidiinin yksittäisten käyttötapausten yleistämiseen raskauden eri vaiheissa. Samaan aikaan lääkkeen sivuvaikutuksia ei rekisteröity.
Rotilla ja kaneilla tehdyissä kokeellisissa tutkimuksissa ei havaittu merkkejä hedelmällisyyden heikkenemisestä tai sikiötoksisuudesta, vaikka ranitidiinia annettiin 160 kertaa suuremmalla annoksella kuin ihmisille suositeltu annos.
Ranitidiinin käytön turvallisuudesta raskauden ensimmäisen kolmanneksen aikana on tehty useita tutkimuksia. Vuonna 1996 tehty prospektiivinen kohorttitutkimus, johon osallistui 178 H2-salpaajia käyttävää naista (71 %:lle määrättiin ranitidiinia, 16 %:lle simetidiiniä, 8 %:lle famotidiinia ja 5 %:lle nitsatidiinia) ja 178 verrokkiryhmästä kuuluvaa naista, jotka eivät käyttäneet mitään lääkkeitä (samanikäisiä, ja heillä oli samankaltaisia aiheita alkoholinkäytön ja tupakoinnin suhteen), osoitti lääkkeiden turvallisuuden. Siten synnynnäisiä epämuodostumia havaittiin 2,1 %:lla tapauksista H2-salpaajia käyttävillä potilailla verrattuna 3 %:iin vertailuryhmässä.
Samankaltaisia tietoja saatiin Ruotsin lääketieteellisen voimarekisterin tutkimuksessa vuonna 1998: 156 vastasyntyneellä, joiden äidit ottivat ranitidiinia raskauden aikana, rekisteröitiin 6 (3,8 %) synnynnäistä epämuodostumaa. Ison-Britannian ja Italian yhdistetyt luvut antavat lääkkeen käyttöön liittyvän synnynnäisten epämuodostumien riskitasoksi 1,5.
Teratogeenisten tai toksisten vaikutusten puuttuminen kokeellisissa olosuhteissa ja kliinisesti saadut tiedot osoittavat, että ranitidiini on turvallinen raskauden aikana, jopa ensimmäisen kolmanneksen aikana, ja se on ainoa H2-salpaaja, jonka teho raskaana olevilla naisilla on todistettu.
Famotidiini
Famotidiinin käytöstä raskauden aikana on tehty vain vähän tutkimuksia. Rotilla ja kaneilla tehdyt kokeelliset tutkimukset eivät osoita sikiötoksisia tai teratogeenisia vaikutuksia. Aiemmin mainitussa Michigan Medicaiden tutkimuksessa havaittiin synnynnäisiä epämuodostumia 2:lla (6,1 %) 33 vastasyntyneestä, joiden äidit ottivat famotidiinia raskauden ensimmäisen kolmanneksen aikana (verrattuna ennustettuun yhteen tapaukseen). Tällä hetkellä saatavilla olevien havaintojen määrä on kuitenkin liian pieni lopullisten johtopäätösten tekemiseksi.
Nitsatidiini
Myös nitsatidiinin raskaudenaikaisesta turvallisuudesta on rajallisesti tietoa. Kokeelliset tutkimukset eivät tue mahdollista alkio- tai sikiötoksista vaikutusta, ja kirjallisuudessa on raportoitu vain yksi tapaus, jossa nainen, joka otti nitsatidiinia 14.–16. raskausviikolla, onnistui raskaudessa. On huomattava, että vaikka FDA luokitteli nitsatidiinin alun perin luokkaan C, se luokiteltiin äskettäin uudelleen luokkaan B.
Prokinetiikka
Prokinetiikka (metoklopramidi, domperidoni, sisapridi) lievittää merkittävästi oireita yhtä tehokkaasti kuin H2-salpaajat lievässä GERD:ssä (gastroesofageaalinen refluksitauti), mutta ne ovat huomattavasti tehottomampia ruokatorven limakalvon erosiivisten ja haavaisten leesioiden parantamisessa. FDA luokittelee metoklopramidin luokkaan B ja sisapridin luokkaan C. Vain metoklopramidia käytetään raskaana oleville naisille.
Metoklopramidi
Koska metoklopramidi on dopamiinireseptorin salpaaja, se lisää ruokatorven alemman sulkijalihaksen sävyä ja vähentää siten gastroesofageaalista refluksitautia, parantaa ruokatorven kinetiikkaa ja siten itsepuhdistumista sekä parantaa mahalaukun tyhjenemistoimintoa. Raskaana olevilla naisilla sen pääasiallinen käyttöaihe on raskauden aikainen pahoinvointi ja oksentelu. Kokeelliset tutkimukset ovat osoittaneet sen käytön turvallisuuden raskauden aikana laboratorioeläimillä. Ihmisillä ei ole havaittu metoklopramidin käytöstä johtuvia synnynnäisiä epämuodostumia tai vastasyntyneiden toksisia vaurioita. Samaan aikaan Michigan Medicaiden tutkimuksessa havaittiin 10 synnynnäistä epämuodostumaa (joista 8 oli odotettavissa) (5,2 %) 192 vastasyntyneellä, joiden äidit ottivat metoklopramidia ensimmäisen raskauskolmanneksen aikana. FDA luokittelee metoklopramidin luokkaan B.
Protonipumpun estäjät
Jos H2-salpaajat yhdessä antasidien kanssa eivät riitä hallitsemaan oireiden vakavuutta riittävästi, on suositeltavaa käyttää protonipumpun estäjiä (PPI) antasidien kanssa varalääkkeinä läpimurto-GERD:ssä (suositustaso C). [ 31 ]
Protonipumpun estäjät (PPI-lääkkeet) ovat tehokkain lääkeryhmä sekä endoskooppisesti negatiivisen että positiivisen gastroesofageaalisen refluksitaudin hoidossa. Vaikka PPI-lääkkeet ovat tehokkaampia kuin H2-salpaajat refluksitaudin hoidossa, niitä ei käytetä yhtä usein raskaana olevilla naisilla. Siksi tiedot tämän lääkeryhmän turvallisuudesta raskauden aikana ovat vieläkin rajallisempia. Vallitseva mielipide on, että PPI-lääkkeitä tulisi käyttää raskauden aikana vain potilailla, joilla on endoskooppisesti diagnosoitu vaikea tai komplisoitunut refluksitauti ja jotka eivät reagoi H2-salpaajiin.
Saatavilla olevia protonipumpun estäjiä (PPI) ovat omepratsoli, esomepratsoli, lansopratsoli, dekslansopratsoli, rabepratsoli ja pantopratsoli. Turvallisuuden näkökulmasta FDA luokittelee omepratsolin C-luokan lääkkeeksi mahdollisen sikiötoksisuuden vuoksi (eläinkokeiden perusteella), kun taas muut PPI-lääkkeet luokitellaan B-luokan lääkkeiksi.[ 32 ]
Omepratsoli
FDA luokittelee omepratsolin lääkekategoriaan C, koska se aiheuttaa ihmisille annettavilla annoksilla annoksesta riippuvaa alkion/sikiön kuolemaa rotilla ja kaneilla ilman teratogeenisia vaikutuksia.
Toisaalta kirjallisuudessa on tietoa omepratsolin turvallisuudesta.
On myös useita prospektiivisia tutkimuksia, jotka vahvistavat protonipumpun estäjien ja erityisesti omepratsolin turvallisuuden raskaana oleville naisille.
Ja yleistynyt maailmanlaajuinen kokemus antoi AstraZeneca-yhtiölle luvan käyttää alkuperäistä lääkettä omepratsolia (Losec MAPS) raskauden aikana. Lääketieteellisen käytön ohjeissa todettiin, että "tutkimusten tulokset osoittivat, ettei omepratsolilla ole sivuvaikutuksia raskaana olevien naisten, sikiön tai vastasyntyneen terveyteen. Losek MAPSia voidaan käyttää raskauden aikana."
Lansopratsoli
Tiineillä rotilla ja kaneilla tehdyt kokeelliset tutkimukset ovat osoittaneet, että lansopratsoli annoksina, jotka ovat 40 ja 16 kertaa suurempia kuin ihmisille suositellut annokset, ei vaikuta negatiivisesti hedelmällisyyteen eikä ole sikiötoksinen.
Tiedot lääkkeen kliinisen käytön turvallisuudesta naisilla raskauden aikana ovat rajalliset. Turvallisin ratkaisu ongelmaan on välttää lääkkeen käyttöä raskauden aikana, erityisesti ensimmäisen kolmanneksen aikana, mutta jos lansopratsolihoitoa tarvitaan tai tällainen hoito on suoritettu raskauden alkuvaiheessa, sikiölle aiheutuva riski näyttää olevan hyvin pieni.
Rabepratsoli, pantopratsoli, esomepratsoli
Valmistajien toimittamien tietojen mukaan rotilla ja kaneilla saadut kokeelliset tiedot osoittavat näiden lääkkeiden käytön turvallisuuden raskauden aikana. Kirjallisuudessa ei kuitenkaan ole tietoa näiden lääkkeiden käytöstä ihmisillä, joten on parempi välttää rabepratsolin, pantopratsolin ja esomepratsolin käyttöä GERD:n (gastroesofageaalisen refluksitaudin) hoidossa raskaana olevilla naisilla.
Rabepratsolin käyttöä raskauden aikana ei ole tutkittu ihmisillä; rabepratsolin eläinkokeista ja muista protonipumpun estäjistä (PPI) ihmisillä saatujen tietojen perusteella rabepratsolin odotetaan olevan turvallinen käyttää raskauden aikana.[ 33 ]
Aspiraatio-oireyhtymän ehkäisy synnytyksen aikana
Raskaana olevilla naisilla on suuri mahahapon aspiraation riski synnytyksen aikana, erityisesti jos synnytys suoritetaan nukutuksessa. Mendelsonin oireyhtymä eli hapon aspiraatio-oireyhtymä on yleisin synnytykseen liittyvän sairastuvuuden ja kuolleisuuden syy anestesiassa. Siksi tämän komplikaation ehkäiseminen on niin tärkeää synnytyksen aikana. Yhteenvetona eri tutkijoiden keräämistä tiedoista voimme päätellä, että lapsen turvallisuuden kannalta perustelluin menetelmä hapon aspiraatio-oireyhtymän ehkäisemiseksi synnytyksen tai kirurgisen ratkaisun aikana on H2-histamiinireseptorien salpaajien, erityisesti ranitidiinin, antaminen. Useat tutkimukset, jotka osoittavat tämän tosiasian, osoittavat, että lääkkeen määräämisellä synnyttäville naisille ei havaittu negatiivista vaikutusta supistusten tiheyteen ja voimaan, sikiön sykkeeseen tai Apgar-pisteisiin. Lisäksi ei havaittu negatiivista vaikutusta vastasyntyneiden mahanesteen happamuuteen 24 tunnin sisällä syntymästä. Hapon aspiraatio-oireyhtymän ehkäisemiseksi synnytyksen tai keisarileikkauksen aikana on myös hyväksyttävää määrätä protonipumpun estäjiä (PPI), kuten FDA:n asiantuntijoiden päätelmät osoittavat.
Johtopäätös
Ottaen huomioon kaikki tässä luvussa esitetyt tiedot, voidaan ehdottaa seuraavaa algoritmia GERD:n (gastroesofageaalisen refluksitaudin) hoitoon raskaana oleville naisille. Lievissä tapauksissa ruokavalion määrääminen ja elämäntapasuositusten noudattaminen voivat riittää.
Jos vaikutusta ei ole, lääkehoito tulee aloittaa antasidien (1 terapeuttinen annos 3 kertaa päivässä 1 tunti aterioiden jälkeen ja neljäs kerta yöllä) tai sukralfaatin (1 g 3 kertaa päivässä) annolla.
Jos tämä hoitomenetelmä on tehoton, voidaan H2-histamiinireseptorin salpaajia määrätä (kerran päivässä illalla, päivällisen jälkeen) potilaan kanssa käydyn perusteellisen keskustelun jälkeen, mukaan lukien suositeltujen lääkkeiden turvallisuusprofiili. Useimpien tutkijoiden mukaan ranitidiini on turvallinen annoksella 150 mg/vrk (kerran illalla, aterioiden jälkeen).
PPI-lääkkeet ovat varalla olevia lääkkeitä vakavien ja monimutkaisten GERD-tapausten (gastroesofageaalisen refluksitaudin) hoitoon alustavan EGDS-tutkimuksen jälkeen. Ilmeisesti tulisi suosia alkuperäistä omepratsolia, jolla on paras turvallisuusprofiili kaikista PPI-lääkkeistä. Luonnollisesti on suositeltavaa olla määräämättä antisekretorisia lääkkeitä raskauden ensimmäisen kolmanneksen aikana.
GERD:n (gastroesofageaalisen refluksitaudin) kirurgista hoitoa ei tehdä raskauden aikana.
GERD:n hoito imetyksen aikana
Vaikka refluksitaudin pääoireet yleensä häviävät pian synnytyksen jälkeen, joillakin naisilla on edelleen refluksioireita, erityisesti närästystä, synnytyksen jälkeisenä aikana ja he tarvitsevat lääkehoitoa.
On todettu, että useimmat GERD:n (gastroesofageaalisen refluksitaudin) hoidossa käytettävät systeemiset lääkkeet erittyvät äidinmaitoon ja voivat vaikuttaa haitallisesti lapsen kehitykseen. Lääkkeiden käytön turvallisuus imetyksen aikana sekä raskaana oleville naisille perustuu kokeellisiin tietoihin ja kirjallisuuteen niiden käytöstä imettävien äitien keskuudessa.
Imeytymättömät antasidit (alumiinihydroksidi, magnesiumtrisilikaatti) eivät kerry rintamaitoon ja niitä pidetään siksi turvallisina.
Kaikki H2-salpaajat erittyvät rintamaitoon, joten teoriassa ne voivat vaikuttaa negatiivisesti vastasyntyneiden mahalaukun sisällön happamuuteen, estää lääkeaineiden aineenvaihduntaa ja stimuloida keskushermostoa. Vuonna 1994 American Academy of Pediatrics luokitteli ranitidiinin ja famotidiinin turvallisiksi imetyslääkkeiksi, famotidiinin ollessa parempi, koska sillä on pienempi kyky kertyä rintamaitoon. Nitsatidiinia ei pidä määrätä imetyksen aikana, koska sen vaikutusta on tutkittu huonosti.
Samoin protonipumpun estäjien (PPI) erittymisestä rintamaitoon ja niiden turvallisuudesta imeväiselle tiedetään vain vähän. PPI-lääkkeet näyttävät erittyvän maitoon, koska niillä on suhteellisen pieni molekyylipaino. Ainoa julkaistu tutkimus omepratsolin käytöstä imetyksen aikana viittaa siihen, että sen käyttö ihmisillä on turvallista. Rotilla tehty kokeellinen tutkimus osoitti, että lääke hidasti rotanpoikasten painonnousua. Siksi, ottaen huomioon havaintojen rajallisen määrän, PPI-lääkkeiden käyttöä imetyksen aikana ei suositella. Naisten, joilla on vaikea refluksitauti ja jotka tarvitsevat kroonista eritystä estävää hoitoa, tulisi joko lopettaa imetys ja jatkaa hoitoa tai käyttää muiden luokkien lääkkeitä.
Siksi raskauden ja imetyksen aikana GERD:n hoidossa on parempi suosia lääkkeitä, joiden vaikutusta on tutkittu hyvin jo vuosia, uusien lääkkeiden sijaan. Vain lääkärin tiukka valvonta raskaana olevien naisten lääkkeiden saannissa ja harkittu hoito vähentävät mahdollisten haittavaikutusten riskiä minimiin.
Ennaltaehkäisy
Koostuu GERD-potilaille kehitettyjen yleisten "hoito-ohjeiden" ja ruokavalio-ohjeiden noudattamisesta.

