
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Blastomykoosin aiheuttaja
Lääketieteen asiantuntija
Viimeksi tarkistettu: 06.07.2025
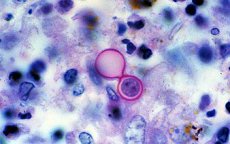
Blastomykoosi (synonyymit: pohjoisamerikkalainen blastomykoosi, Gilchristin tauti) on krooninen mykoosi, joka vaikuttaa ensisijaisesti keuhkoihin ja leviää joillakin potilailla hematogeenisesti, mikä johtaa ihon ja ihonalaisen kudoksen, luiden ja sisäelinten vaurioihin.
Blastomyces-dermatiitin morfologia
Blastomyces dermatitis on kaksifaasinen sieni. Rihmasto muodostuu 22–30 °C:ssa. Rihmasto on haaroittunut, väliseinäinen, poikittainen ja kooltaan noin 3 μm. Mikrokonidiat ovat pyöreitä, soikeita tai päärynänmuotoisia, kooltaan 2x10 μm, kiinnittyneinä sivukonidioforeihin. Paakkuisia klamydosporeja esiintyy suuria määriä, ja ne muistuttavat H. capsulatumin ja H. duboisiin makrokonidioita. 37 °C:ssa sairastuneessa organismissa sientä edustaa hiivafaasi. Hiivasolut ovat suuria (10–20 μm), monitumaisia ja niissä on yksittäisiä silmuja, jotka ovat kiinnittyneet emosoluun leveällä tyvivälillä.
Blastomyces-dermatiitin kulttuuriset ominaisuudet
Vaatimaton ravinnealustalle. 25 °C:ssa se kasvaa muodostaen hyaliinisia (pigmentoimattomia) sienirihmastoja, joissa on väliseiniä ja pyöreitä tai päärynänmuotoisia konidioita, ja 37 °C:ssa se muodostaa suuria paksuseinäisiä hiivasoluja, joiden silmut ovat yhteydessä emosoluun leveän tyviosan kautta.
Biokemiallinen aktiivisuus on alhainen.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Blastomyces-dermatiitin antigeeninen rakenne
Kun sienimätää kasvatetaan nestemäisessä elatusaineessa 3 päivän ajan, se tuottaa eksoantigeeni A:ta, joka voidaan määrittää geeli-immunodiffuusiolla ja ELISA:lla. Hiivafaasille on kuvattu antigeenejä A ja B.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Patogeenisuustekijät
Mikrokonidiat.
Blastomyces-dermatiitin ekologinen lokero
Yhdysvaltojen (eteläiset ja eteläkeskiset osavaltiot), Kanadan (Suurten järvien alue), Etelä-Amerikan ja Afrikan endeemisten vyöhykkeiden maaperä.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Kestävä kehitys ympäristössä
Se ei ole kovin stabiili maaperässä.
Antibioottiherkkyys
Herkkä amfoterisiini B:lle ja ketokonatsolille.
Herkkyys antiseptisille aineille ja desinfiointiaineille
Herkkä yleisesti käytetyille antiseptisille aineille ja desinfiointiaineille.
Blastomykoosin patogeneesi
Mikrokonidiat tunkeutuvat keuhkoihin, joissa kehittyy primaarisia tulehduspesäkkeitä. Mikrokonidiat muuttuvat suuriksi hiivasoluiksi. Granuloomien muodostuessa paljastuu märkiviä ja nekroosialueita ehjien kudosten viereen. Ilmeiset muutosprosessit määräävät sienen massiivisen vapautumisen patologisen materiaalin kanssa. On tapauksia, joissa ihossa esiintyy primaarista blastomykoosia, joka on kehittynyt trauman jälkeen. Mykoosin kehittymistä edistävät diabetes mellitus, tuberkuloosi, hemoblastit ja immuunipuutostilat; tällaisilla henkilöillä blastomykoosilla on taipumus levitä. Taudin disseminoitunut (systeeminen) muoto voi kehittyä useita vuosia primaarisen keuhkovaurion jälkeen. Patologisessa prosessissa voidaan poistaa mitä tahansa elimiä, mutta useimmiten vaurioituvat iho, luut, miehen urogenitaalisen elimen elimet ja lisämunuaiset.
Soluimmuniteetti
Sen voimakkuutta ja kestoa ei ole tutkittu.
Blastomykoosin epidemiologia
Tartuntataudinaiheuttajan lähde on endeemisten alueiden maaperä. Metsästyskoirien sairaudet vahvistavat ajatuksen samoista taudinaiheuttajan lähteistä sekä ihmisillä että eläimillä. Tartuntamekanismi on aerogeettinen, tartuntareitti on ilmassa oleva pöly. Hiivasolujen massiivinen tunkeutuminen johtaa taudinaiheuttajan kulkeutumiseen limakalvojen läpi. Väestön alttius on yleismaailmallinen, potilaat eivät tartu muihin. Alhainen sairastuvuus selittyy sienikasvillisuusalueiden pienellä koolla, mikä minimoi infektioriskin.
Blastomykoosin oireet
Itämisaika vaihtelee useista viikoista neljään kuukauteen. Tauti voi alkaa hengitystieinfektiona, jolla on minimaaliset oireet, tai akuutisti, ja siihen voi liittyä äkillinen lämpötilan nousu, märkäinen yskös, lihas- ja nivelkipu. Keuhkokuume paranee usein 6–8 viikon kuluessa ilman hoitoa. Myöhemmin useille tällaisille potilaille kehittyy sieni-infektio. Laajalle levinnyt keuhkokuume johtaa usein potilaan kuolemaan oikea-aikaisesta hoidosta huolimatta.
Taudin ihomuodossa ensisijaiset leesiot ovat kyhmyjä, joista muodostuu haavaumia. Märkivän eritteen haavaumat vuorottelevat arpikudosten kanssa. Haavaumat voivat peittää suuontelon limakalvon ja levitä nieluun ja kurkunpäähän.
Blastomykoosin laboratoriodiagnostiikka
Tutkittuja materiaaleja ovat fistulien ja paiseiden mätä, aivo-selkäydinneste, yskös, virtsa ja imusolmukepunktio.
Useimmiten käytetään patologisen materiaalin mikroskooppista tutkimusta. Natiivissa valmisteessa havaitaan kirkastettuja, pyöreitä tai soikeita suuria hiivasoluja, joilla on kaksoismuotoinen soluseinä ja jotka muodostavat yhden leveän pohjan omaavan lohkon.
Puhdasviljelmän eristämiseksi tutkittava materiaali kylvetään Sabouraud-elatusaineelle, sokeriagarille tai olutvierteelle. Kylvöalueita inkuboidaan 37 °C:ssa hiivasolujen saamiseksi ja 25–30 °C:ssa alkufaasin saamiseksi. Hiivasolujen muuntuminen rihmastoksi saavutetaan alentamalla kasvulämpötila 25–30 °C:seen. Rihmastofaasin tyypilliset morfologiset elementit havaitaan 2–3 viikon inkuboinnin jälkeen. Sieniviljelmästä peräisin olevat sivelynäytteet sisältävät kapselin, leveän, paksuseinäisen väliseinäisen rihmaston. Konidiot ovat pyöreitä, soikeita tai päärynänmuotoisia. Klamydosporit muodostuvat vanhoissa viljelmissä.
Biomääritys suoritetaan valkoisilla hiirillä, minkä jälkeen sairastunut kudos kylvetään ravintoalustaan.
Serologisessa diagnostiikassa käytetään RSC:tä, ELISA:a ja RIA:ta. Komplementtia sitovia vasta-aineita havaitaan riittävinä tiittereinä taudin myöhäisissä vaiheissa.
Ihonsisäiset allergiatestit tehdään allergeeni blastomysiinillä.

