
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Varpaiden kuiva ja märkä kuolio diabetes mellituksessa
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
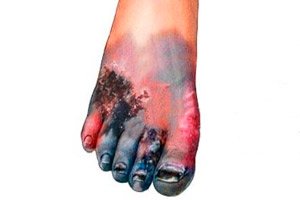
Yksi krooniseen hyperglykemiaan (korkea verensokeri) liittyvistä vakavista ongelmista on diabeettinen gangreeni, jota esiintyy potilailla, joilla on tämä aineenvaihduntasairaus kudosten heikon verenkierron ja niiden trofismin heikkenemisen vuoksi.
Epidemiologia
WHO:n tilastojen mukaan diabeteksen keskimääräinen esiintyvyys maailmassa on noussut 6,3 prosenttiin (Pohjois-Amerikassa se on kaksinkertainen) ja kasvaa edelleen. [ 1 ], [ 2 ]
Joka vuosi diabeteksen aiheuttamia troofisia haavaumia ja kudosnekroosia esiintyy 2–5 %:lla potilaista, ja näiden kroonisen hyperglykemian komplikaatioiden riskiksi arvioidaan 15–20 %.
Noin joka kolmannelle potilaalle kehittyy lopulta diabeettinen jalkaoireyhtymä, ja hoitamattomana seurauksena on jalan kuolio diabeteksessa. Lähes 85 %:ssa tapauksista se johtaa raajan amputointiin ja 5,5 %:ssa tapauksista kuolemaan. [ 3 ]
Kirurgien mukaan nykyään 60–70 % kaikista alaraajojen amputaatioleikkauksista liittyy diabetekseen.
Syyt diabeettinen gangreeni
Asiantuntijat huomioivat seuraavat taustalla olevat syyt, jotka johtavat kudoskuolemaan – kuolioon – diabeetikoilla:
- Verisuonivaurio - alaraajojen diabeettinen angiopatia eli perifeerisen verenkierron häiriintyminen, johon liittyy veren virtauksen rajoittuminen raajojen distaalisiin osiin ja paikallinen kudosiskemia. Tämä vaikuttaa negatiivisesti haavan paranemisprosessiin hidastaen vaurioituneiden solujen luonnollista uudistumista, vähentäen epitelisaation uudelleenmuodostumisen nopeutta ja anatomisen eheyden palautumista jopa pienimmissä haavoissa; [ 4 ]
- diabeettinen neuropatia – herkkien hermosyiden vaurio, jonka seurauksena hermoimpulssien välittyminen häiriintyy ja herkkyys ja/tai kipuaisti menetetään. Näin syntyy edellytykset huomaamattomille vammoille (viillot, hiertymät, naarmut jne.) ja tulehduksen kehittymisen etenemiselle. [ 5 ]
Kroonisten verisuonten ja hermokuitujen vaurioiden esiintyminen aiheuttaa alaraajojen kuolion diabeteksessa, ja useimmiten tämä on jalan kuolio tai sormien (varpaiden tai käsien) kuolio.
Lisäksi hyperglykemia vaikuttaa negatiivisesti paikalliseen immuniteettiin vähentäen immunokompetenttien solujen vastetta infektioille ja niiden suojaavia toimintoja. [ 6 ]
Riskitekijät
Diabeetikkojen kuolion kehittymisen absoluuttiset riskitekijät ovat:
- mekaaninen vaurio (trauma) iholle ja pehmytkudoksille;
- trofiset haavaumat diabeteksessa jaloissa;
- johon liittyy ihon ja ihonalaisen kudoksen haavaumien infektio, sidekudoksen nivelrakenteiden ja luukudoksen muutokset jalassa, jota kutsutaan diabeettiseksi jalaksi, kun patologinen prosessi saavuttaa kehitysvaiheen 4–5.
On tietoa, että verensokeritasoja alentavat lääkkeet Canagliflozin ja Dapagliflozin (estämällä glukoosia vereen kuljettavia proteiiniyhdisteitä) lisäävät anogenitaalisen alueen kuolion eli Fournier'n kuolion todennäköisyyttä. Sen oireita voivat olla väsymys ja kuume sekä ihon turvotus ja punoitus sukupuolielinten alueella. Asiantuntijat huomauttavat, että tämäntyyppinen kuolio on harvinainen ja voi esiintyä diabeetikoilla, joilla on riittämätön nesteen saanti ja toiminnallinen munuaisten vajaatoiminta virtsatieinfektion vuoksi. [ 7 ]
Synnyssä
Kuolin on kudosnekroosi, joka johtuu verenkierron pysähtymisestä, monissa tapauksissa ihon eheysvaurion alueen infektion yhteydessä tulehdusta aiheuttavilla bakteereilla, erityisesti Staphylococcus aureuksella (kultainen stafylokokki), Streptococcus pyogenesillä (β-hemolyyttinen streptokokki), Pseudomonas aeruginosalla (Pseudomonas aeruginosa), Proteus mirabilisilla (Proteus) jne.
Niiden aiheuttaman kudosnekroosin patogeneesiä käsitellään yksityiskohtaisesti materiaalissa – Gangreeni.
Selittäessään kuolion kehittymismekanismia diabeteksessa lääkärit korostavat, että tässä endokriinisessä sairaudessa – sen erityisillä aineenvaihduntahäiriöillä – tulehdusta edistävien sytokiinien ilmentyminen lisääntyy, mutta normaalin paranemisprosessin päävaiheet hidastuvat. Ja tämä johtaa diabeteksessa paranemattomiin troofisiin haavaumiin, jotka usein tulehtuvat komplikaatioiksi paiseiden ja kuolion muodossa.
Oireet diabeettinen gangreeni
Miten kuolio alkaa diabeteksessa? Se riippuu suoraan sen tyypistä, koska kuolio voi olla kuiva, märkä ja anaerobinen (kaasumainen).
Useimmiten diabeteksessa varpaisiin vaikuttaa kuiva kuolio – bakteerien osallistumattomuuden aiheuttama, kudosiskemian aiheuttama ja koagulatiivisen nekroosin muodossa kehittyvä varpaat. Sen ensimmäisiä oireita ovat tunnottomuus, pistely ja paikallisen ihon lämpötilan lasku (raajan vaurioitunut alue kylmenee ja kalpenee verenvuodon vuoksi). Sitten vaurioituneen alueen syvyyksissä esiintyy voimakasta kipua, joka muuttuu ruskeanvihreäksi haavaumaksi, jonka reunat mustuvat nopeasti. [ 8 ], [ 9 ]
Jalkojen märän kuolion oireet, jotka liittyvät diabeteksen aiheuttamaan bakteeri-infektioon, osoittavat olennaisesti kaikki kudoksissa kehittyvän kollikvatiivisen (sulavan) nekroosin tyypilliset merkit – ihon turvotusta ja punoitusta, verenvuotoa ja kipua (ja sitä seuraavaa tunnon menetystä) sekä kudosten nopeaa löystymistä, jolloin ne saavat hyvin epätavallisen värin (harmahtavanvihreästä purppuranpunaiseksi) ja mädäntyneen hajun. Ruumiinlämpö nousee. Yhdessä kudosnekroosin vaiheesta pinnalle muodostuu rupi, jonka alle voi kerääntyä mätää, ja kun kuori halkeilee, se valuu ulos. [ 10 ]
Kun kudoksiin vaikuttaa anaerobinen infektio, pääasiassa klostridiumit (Clostridium septicum, Clostridium perfringens jne.), diabeteksessa kehittyy kaasukuolio, ja alkuvaiheessa potilas alkaa tuntea raskautta, turvotusta ja vihlovaa kipua sairastuneessa raajassa. Kaikki tiedot sen ominaisuuksista ja oireista löytyvät julkaisusta - Kaasukuolio.
Miten alaraajojen kuolio syntyy ja miten sitä hoidetaan diabeteksessa, katso julkaisu – Jalan kuolio.
Komplikaatiot ja seuraukset
Kuivan gangreenin komplikaatioihin kuuluvat sen infektio ja muuttuminen märkäksi gangreeniksi sekä raajan vaurioituneen osan spontaani amputaatio (kuolleen kudoksen hyljinnän vuoksi).
Vakavimmat seuraukset märkä- ja kaasukuoliosta ovat kehon yleinen myrkytys ja sepsis.
Diagnostiikka diabeettinen gangreeni
Diagnoosi alkaa leesion ja potilaan historian tutkimisella.
Seuraavat testit vaaditaan: yleiset ja biokemialliset verikokeet; verensokeri; märkäisen eritteen bakteriologinen viljely; antibioottiherkkyystesti.
Kudosten elinkelpoisuuden ja raajojen verisuonten palautumismahdollisuuksien arvioimiseksi käytetään instrumentaalisia diagnostisia menetelmiä: pehmytkudosten röntgen- ja ultraäänitutkimusta vaurioituneella alueella, verisuonten ultraääni-dupleksskannausta, ultraäänidoplerografiaa ja verenpainemittausta sekä radioisotooppiskintigrafiaa. [ 11 ]
Differentiaalinen diagnoosi
Diabeettisen gangreenin erotusdiagnoosiin kuuluvat paise, tulehdus flebotromboosiin tai alaraajojen valtimoiden emboliaan, pyoderma sekä nekroosi erysipeloissa tai streptokokki-lihasvaurioissa.
Kuka ottaa yhteyttä?
Hoito diabeettinen gangreeni
Diabeettisen gangreenan hoito voidaan suorittaa, jos se havaitaan varhaisessa vaiheessa. Gangreenin hoitoon käytetään pääasiassa laajakirjoisia antibiootteja, jotka kykenevät vaikuttamaan useimpiin bakteereihin, jotka voivat aiheuttaa kudostulehdusta ja sitä seuraavaa nekroosia. Injektiona käytetään Amoxiclav-, Ampiillin + Clindamysine-, Karbenisilliini-, Amikasiini-, kefalosporiineja ( kefatsoliini, keftriaksoni jne.), Metronidatsolia tai Vankomysiiniä. [12 ]
Hoitaaksesi vaurioitunutta aluetta ja sidoksia, käytä dioksidiniliuosta, voidetta antibiootilla (Baneocin, Levosin, Levomekol ).
Jos gangreeni on kaasumaista ja siihen liittyy myrkytystä, annetaan antitoksinen gangreeninen seerumi lihaksensisäisesti.
Fysioterapeuttinen hoito on mahdollista hyperbaarisen hapetuksen avulla, joka – parantamalla vaurioituneiden solujen hapenottoa – stimuloi kudosten paranemista ja uudistumista.
Asiantuntijat pitävät yrttihoitoa tehottomana gangreenin tapauksissa, ja vain lievimmissä muodoissa se on sallittua apuvälineenä, esimerkiksi pesemällä ja kastelulla vaurioituneita alueita mäkikuisman, kehäkukan, arnikan, banaanin, kamomillan, timjamin tai rosmariinin keittämillä keitteillä.
Lähes kaikissa tapauksissa tarvitaan kirurgista hoitoa. Ensinnäkin suoritetaan sanitaatio – hoidettava kudos poistetaan, minkä jälkeen on mahdollista tehdä rekonstruktiivinen leikkaus, jossa raajan hoidettava alue suljetaan iholäpänsiirrolla. [ 13 ]
Kuivan kuolion tapauksessa turvaudutaan verisuonikirurgiaan: verenkierto palautetaan vaurioituneelle alueelle eli suoritetaan revaskularisaatio – stentin laitto tai terveen verisuonen osan siirto. [ 14 ]
Kun diabeteksen etenevä kuolio on edennyt myöhäiseen vaiheeseen, tehdään päätös raajan vaurioituneen osan amputoinnin tarpeesta.
Ennaltaehkäisy
Kuolin välttämiseksi on tarpeen hallita verensokeritasoja asianmukaisella ruokavaliolla ja diabeteksen ja sen kaikkien komplikaatioiden asianmukaisella hoidolla, lue lisää:
Endokrinologien mukaan on tärkeää, että jokainen diabeetikko on tietoinen tämän taudin luonteesta ja sen mahdollisista seurauksista. [ 15 ]
Diabeettisen jalan hoidossa asiantuntijat suosittelevat seuraavia ennaltaehkäiseviä toimenpiteitä: pidä jalkasi puhtaina ja leikkaa kynnet säännöllisesti; käytä mukavia kenkiä (jotka eivät hankaa tai paina mihinkään), tarkista jalkasi päivittäin (tarkistaaksesi, onko niissä vaurioita tai ihon värin muutoksia).
Ennuste
Potilailla, joilla on kuiva gangreeni (ei liity bakteeri-infektioon), on melko hyvät mahdollisuudet onnistuneeseen lopputulokseen.
Ja märän ja kaasumaisen gangreenan ennuste diabeteksessa ei ole kovin suotuisa sepsisriskin vuoksi. Jalkakuoliota sairastavien diabeetikkojen kuolleisuus vaihtelee 6–35 prosentin välillä.

