
Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Ruokatorven suonikohjut
Lääketieteen asiantuntija
Viimeksi tarkistettu: 04.07.2025
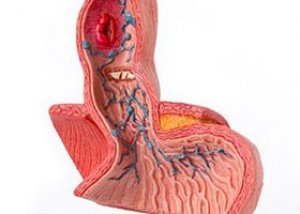
Ruokatorven suonikohjut sijaitsevat ruokatorven distaalisessa päässä tai mahalaukun proksimaalisessa päässä, ja ne johtuvat lisääntyneestä paineesta porttilaskimojärjestelmässä, mikä on tyypillistä maksakirroosille. Suonikohjuihin voi liittyä runsasta verenvuotoa ilman ennakko-oireita. Diagnoosi tehdään endoskopialla, ja hoitoon kuuluu ensisijaisesti endoskooppinen ompelu ja laskimonsisäinen oktreatidi. Joskus tarvitaan transjugulaarista intrahepaattista portosysteemistä (portokavaalista) sunttihoitoa.
Ruokatorven suonikohjujen syyt
Ruokatorven verisuonisairauden pääoire on lähes aina ruokatorven verenvuoto. Näitä verenvuotoja voi esiintyä, kun ruokatorvi ja sen lähellä oleva suuri suoni vaurioituvat, esimerkiksi kun ruokatorveen kiinnittyy suuri, teräväreunainen vierasesine; kun ruokatorven kasvain kasvaa välikarsinan suureksi suoneksi ja murtuu esimerkiksi laskevaan aorttaan. Useimmiten verenvuotoja havaitaan itse ruokatorven suonista, kun sen seinämää vaurioittaa jäykkä esofagoskopi, terävä vierasesine, suonen eroosio haavauman tai hajoavan kasvaimen vuoksi; synnynnäisten tai hankittujen ruokatorven suonikohjujen yhteydessä. Hankitut ruokatorven suonikohjut ovat paljon yleisempiä kuin synnynnäiset, ja joskus ne saavuttavat merkittäviä kokoja. Verenvuoto näistä sakkulaarisista laskimomuodostelmista voi tapahtua sekä spontaanisti että jopa erittäin huolellisen fibroesofagoskopian aikana.
Alaruokatorven ruokatorven suonikohjujen syynä on maksan porttilaskimon tukkoisuus, jota esiintyy maksakirroosin ja v. portae -tromboosin yhteydessä. Yläosassa ruokatorven suonikohjut esiintyvät pahanlaatuisen struuman yhteydessä. Muiden syiden ohella on huomattava ruokatorven angiooma ja Rendu-Oslerin taudissa esiintyvät verisuonimuutokset.
Verenvuotoa voi esiintyä spontaanisti ponnisteluissa, raskaiden esineiden nostamisessa, kohonneessa verenpaineessa, yleisissä ruoansulatuskanavan sairauksissa ja kuumeisissa tiloissa. Se voi toistua, esiintyä oireettomana "täydellisen terveyden" keskellä ja runsaana johtaa kuolemaan. Tällaisen verenvuodon enne voi olla lievä kutina kurkussa, omituinen suolaisen hapan maku suussa ja sitten äkillinen punaisen ja joskus kahvinporoja muistuttavan veren oksennus. Merkittävän verenhukan yhteydessä ilmenee ahdistusta, heikkoutta, silmien tummumista fotopsioiden yhteydessä, huimausta ja muita lisääntyvän verenhukan merkkejä.
Ruokatorven suonikohjut ovat melko yleisiä verrattuna muihin ruokatorven verenvuodon syihin, erityisesti maksakirroosia sairastavilla.
Maksakirroosi on krooninen sairaus, jolle on ominaista maksan rakenteen häiriintyminen sidekudoksen lisääntymisen ja parenkyymin patologisen uudistumisen vuoksi. Tämä ilmenee useiden maksatoimintojen vajaatoiminnan ja portaalihypertension selvinä oireina. Yleisimmät maksakirroosin syyt aikuisilla ovat krooninen alkoholismi ja virushepatiitti, pääasiassa hepatiitti B. Maksakirroosin kehittymisen voivat aiheuttaa tiettyjen lääkkeiden (metotreksaatti, isoniatsidi jne.) käyttö, altistuminen useille maksatoksisille aineille, harvemmin niitä havaitaan joissakin perinnöllisissä sairauksissa - galaktosemiassa, beeta1-antitrypsiinipuutoksessa, maksan aivodystrofiassa, hemokromatoosissa jne. Maksan laskimoiden ruuhkautumisesta johtuva maksakirroosi (kongestiivinen maksakirroosi) havaitaan pitkäaikaisessa sydämen vajaatoiminnassa, maksalaskimoiden ja alaonttolaskimon sairaudessa. Lasten maksakirroosia voi esiintyä jo vastasyntyneellä synnytystä edeltävän ajan maksavaurion (sikiön maksatulehdus) vuoksi. Syynä voivat olla äidin kärsimät virusinfektiot (hepatiitti, sytomegalovirus, vihurirokko, herpesinfektio), joissa virus tarttuu sikiöön istukan kautta.
Ruokatorven suonikohjujen syy ja patogeneesi määräytyvät ruokatorven laskimoiden anatomisen yhteyden perusteella porttilaskimon ja pernan laskimoiden sekä muiden vatsaontelon elinten kanssa, joiden sairaudet johtavat niiden laskimoverkkojen tukkeutumiseen ja laskimoiden sivusuonten, aneurysmien ja ruokatorven suonikohjujen kehittymiseen. Näiden patologisten muodostumien kehittyminen ruokatorven laskimoiden alueella voi johtua porttilaskimon puristumisesta myös sellaisissa sairauksissa kuin kasvaimet, peritoniitti, adenopatia, porttilaskimotromboosi, sen angioomat, splenomegalia jne. Pernan laskimojärjestelmän verenkiertohäiriöitä voivat aiheuttaa sairaudet, kuten Bantin oireyhtymä (sekundaarinen splenogeeninen splenohepatomegaliaoireyhtymä - anemia, trombosytopenia, leukopenia, kongestiivinen splenomegalia, maksan portaalikirroosi, johon liittyy portaalihypertension oireita; useammin alle 35-vuotiailla naisilla; tauti on nykykäsitysten mukaan luonteeltaan polyetiologinen; tämä oireyhtymä voi kehittyä myrkytyksen ja erilaisten infektioiden, erityisesti malarian, kupan, luomistaudin, leishmaniaasin jne., seurauksena), Laennecin atrofinen kirroosi, krooninen lymfosyyttinen leukemia jne. Muita syitä, jotka voivat aiheuttaa ruokatorven suonikohjuja, ovat tietyt mahalaukun ja haiman sairaudet sekä hemodynamiikan häiriöt yläonttolaskimossa. Ikä ei ole tärkeä ruokatorven suonikohjujen kehittymiselle. Koko prosessi määräytyy kehittyvän tilan mukaan, joka estää normaalin verenkierron porttilaskimojärjestelmässä.
Ruokatorven suonikohjujen oireet
Ruokatorven suonikohjujen oireet ja kliininen kulku määräytyvät tämän ruoansulatuskanavan sairauden syyn mukaan. Useimmiten taudin etenemiselle on ominaista progressiivinen kehitys. Useimmiten taudin alkuvaihe on oireeton, kunnes ruokatorvesta alkaa verenvuotoa. Verenvuoto voi olla vähäistä runsaaseen ja johtaa kuolemaan. Krooninen verenvuoto, jopa pienillä verimäärillä, johtaa hypokromiseen anemiaan, kehon yleiseen heikkenemiseen, adynamiaan, hengenahdistukseen, kalpeuteen ja laihtumiseen. Melenaa havaitaan usein.
Taudin eteneminen voi edetä hyvin hitaasti tai hyvin nopeasti. Ruokatorven suonikohjujen hitaan etenemisen yhteydessä potilaat ovat pitkään tietämättömiä vakavan sairauden kehittymisestä. Toisissa tapauksissa, joissa ruokatorven suonikohjujen kehitys on nopeaa, potilaat kokevat puristuksen tunnetta rinnassa muutamaa päivää ennen verenvuotoa. Joskus painon ja puristuksen tunne rinnassa voi olla merkki kuolemaan johtavasta verenvuodosta. Joidenkin ulkomaisten tutkijoiden tiedot osoittavat ruokatorven suonikohjujen aiheuttaman verenvuodon korkean riskin, keskimäärin 4 kuolemaan johtavaa tapausta 5 potilasta kohden. Siksi taudin varhainen diagnosointi on tärkeää.
Mikä häiritsee sinua?
Ruokatorven suonikohjujen diagnosointi
Ruokatorven suonikohjut diagnosoidaan fibroesofagoskopialla, jolla selvitetään verenvuodon syyt, ruokatorven ulkopuolisten tekijöiden olemassaolo tai puuttuminen, määritetään laskimoiden laajenemisaste ja niiden seinämien kunto sekä ennustetaan uuden aneurysman repeämä. Jatkuvan verenvuodon tapauksessa sen syytä on usein vaikea selvittää, koska ruokatorven tähystys on mahdotonta suorittaa tehokkaasti. Kieliluuhun voi liittyä monia muita syitä, joista tietoa annetaan seuraavissa ruokatorven sairauksia käsittelevissä osioissa. Tiettyä tietoa ruokatorven suonikohjujen luonteesta voidaan saada ruokatorven röntgentutkimuksesta varjoaineella.
Koska suonikohjut liittyvät usein vakavaan maksasairauteen, mahdollisen koagulopatian arviointi on tärkeää. Laboratoriokokeisiin kuuluvat täydellinen verenkuvaverihiutaleiden määrä mukaan lukien, protrombiiniaika, aktivoitu partiaalinen tromboplastiiniaika ja maksan toimintakokeet. Verenvuotoa sairastavilla potilailla on määritettävä veriryhmä, Rh-tekijä ja 6 yksikön punasolukoe.
Mitä on tutkittava?
Kuka ottaa yhteyttä?
Ruokatorven suonikohjujen hoito
Ruokatorven suonikohjujen hoito pyrkii kompensoimaan hypovolemiaa ja hemorragista sokkia. Hyytymishäiriöistä (esim. kohonnut INR) kärsiville potilaille tarvitaan laskimonsisäistä verensiirtoa, jossa on 1–2 yksikköä tuoretta pakastettua plasmaa ja 2,5–10 mg K-vitamiinia lihakseen (tai laskimoon vaikean verenvuodon yhteydessä).
Koska ruokatorven suonikohjut diagnosoidaan aluksi endoskopialla, ensisijainen hoito on endoskooppinen hemostaasi. Laskimoiden endoskooppinen ompelu on parempi vaihtoehto kuin injektioskleroterapia. Samanaikaisesti tulee antaa laskimonsisäistä oktreotidia (somatostatiinin synteettinen analogi). Oktreotidi lisää viskeraalisen verisuonten vastusta estämällä viskeraalisten vasodilataattorihormonien (esim. glukagonin ja vasoaktiivisen suolistopeptidin) vapautumista. Tavallinen annos on 50 mikrog laskimoon, jota seuraa 50 mikrog/tunti infuusio. Oktreotidi on parempi vaihtoehto kuin muut lääkkeet, kuten vasopressiini ja terlipressiini, koska tällä lääkkeellä on vähemmän sivuvaikutuksia.
Jos verenvuoto hoidosta huolimatta jatkuu tai uusiutuu, voidaan käyttää hätätoimenpiteitä, joissa verta ohjataan porttilaskimosta alaonttolaskimoon (TIPS), mikä voi alentaa porttilaskimon painetta ja vähentää verenvuotoa. Ensisijainen hätätoimenpide on transjugulaarinen intrahepaattinen portosysteeminen shuntti (TIPS): se on invasiivinen endovaskulaarinen toimenpide radiologisessa valvonnassa, jossa onttolaskimosta tuleva metallinen ohjauslanka työnnetään maksakudoksen läpi porttilaskimon verenkiertoon. Tuloksena olevaa anastomoosia levennetään pallokatetrilla ja asennetaan metallinen stentti, joka luo shuntin porttilaskimon ja maksalaskimoiden välille. Stentin koolla on perustavanlaatuinen merkitys: jos se on liian leveä, seurauksena on maksaenkefalopatia, koska liikaa porttilaskimoverta vapautuu maksasta systeemiseen verenkiertoon. Toisaalta pienet stentit tukkeutuvat helposti. Kirurgisella portokavaalisella shunttitoimenpiteellä, kuten distaalisella splenorenalisella anastomoosilla, on samanlainen mekanismi, mutta se on riskialttiimpi ja siihen liittyy korkeampi kuolleisuus.
Vakavan verenvuodon sattuessa käytetään kumisia puhallettavia antureita verenvuodon tyrehdyttämiseen painamalla vuotavaa verisuonta, esimerkiksi Sengstaken-Blakemore-anturia. Tällä hetkellä tähän tarkoitukseen on olemassa aaltopahvista valmistettuja sulkuantureita, joita käytetään verenvuodon tyrehdyttämiseen ruokatorven suonikohjuista ja vuotavasta mahahaavasta.
Ruokatorvi voidaan huuhdella kuumalla vedellä (40–45 °C) haarauman alapuolelle asetetun anturin kautta, mikä joskus tyrehdyttää verenvuodon. Toistuva verenvuoto vaatii samojen toimenpiteiden käyttöä pitkittyneen verenvuodon yhteydessä (10–20 ml 10 % kalsiumkloridiliuosta laskimoon, vikasol lihakseen). Verenpainetta kohottavia aineita ei saa antaa ennen kuin verenvuoto on täysin tyrehtynyt, koska se voi lisätä verenpainetta.
Massiivisen verenhukan sattuessa annetaan laskimonsisäisesti verta, plasmaa, verta korvaavia nesteitä, aivoliporyytiä, verihiutaleiden massaa jne.
Toistuvan verenvuodon sattuessa maksan porttilaskimojärjestelmän verisuoniin voidaan tarvita toimenpiteitä. Jos erittäin suuret verisuonet vaurioituvat, potilaat kuolevat nopeasti.
Ennuste
Noin 80 prosentilla potilaista suonikohjuverenvuoto pysähtyy itsestään. Ruokatorven suonikohjuihin liittyy kuitenkin korkea kuolleisuus, usein yli 50 prosenttia. Kuolleisuus riippuu ensisijaisesti taustalla olevan maksasairauden vakavuudesta eikä niinkään verenvuodon vakavuudesta; verenvuoto on usein kuolemaan johtava potilailla, joilla on vaikea maksasoluvajaatoiminta (esim. pitkälle edennyt kirroosi), kun taas potilaat, joilla on hyvä maksan toiminta, yleensä toipuvat.
Potilailla, jotka selviävät suuresta suonikohjuverenvuodon riskistä huolimatta, verenvuoto uusiutuu tyypillisesti 50–75 %:lla tapauksista seuraavien 1–2 vuoden aikana. Ruokatorven suonikohjujen krooninen endoskooppinen ja lääketieteellinen hoito vähentää tätä riskiä merkittävästi, mutta kokonaisuudessaan vaikutus pitkäaikaiseen eloonjäämiseen on edelleen hyvin pieni, pääasiassa taustalla olevan maksasairauden vuoksi.
 [ 6 ]
[ 6 ]

